Alzheimer
El binomio paciente-cuidador, en el centro de atención de las jornadas nacionales organizadas por CEAFA
 Jornada Alzheimer #ConCienciaSocial organizada por CEAFA en Valladolid
Jornada Alzheimer #ConCienciaSocial organizada por CEAFA en Valladolid
- Alicia García Rodríguez, Consejera de Familia e Igualdad de Oportunidades de la Junta de Castilla y León: “El Alzheimer es actualmente el paradigma de la dependencia”.
- Jesús Rodrigo, CEO de CEAFA: “El Alzheimer es un problema sociosanitario y, por lo tanto, una prioridad pública para las administraciones e instituciones”.
- Domingo Aceves, Vicepresidente de AFACAYLE: “Para poder poner en marcha acciones, debemos conocer la realidad a la que nos enfrentamos, por eso es tan necesario el censo de pacientes”.
- Raúl García, Tesorero de AFACAYLE: “Necesitamos esta Política de Estado para poder defender los derechos de las personas con la enfermedad de Alzheimer y sus cuidadores-familiares”.
Siguiendo con el desarrollo de las jornadas que la Confederación Española de Alzheimer está organizando durante este mes de noviembre con el título Alzheimer #ConCienciaSocial por diferentes ciudades españolas, hoy le tocó el turno a Valladolid. En esta ocasión, la Jornada estuvo organizada por la Federación Regional de Asociaciones de Familiares de Alzheimer de Castilla y León (AFACAYLE) y se celebró en el Palacio Conde Ansúrez.
EL objetivo principal de las jornadas es conseguir concienciar y sensibilizar a la sociedad sobre la importancia de un abordaje integral del Alzheimer.
La jornada fue inaugurada por Alicia García Rodríguez, Consejera de Familia e Igualdad de Oportunidades de la Junta de Castilla y León, Milagros Carvajal Gil, Presidenta de AFACAYLE y Raúl García Portillo, Tesorero de AFACAYLE y Vocal de CEAFA.
La Consejera Alicia García Rodríguez, agradeció a todos su presencia y destacó que “todos tenemos claro que el Alzheimer es una enfermedad devastadora no solo para el paciente sino para todo su entorno. Tenemos que concienciar a toda la sociedad y es muy importante que la administración se sume y participe, que escuchemos al movimiento asociativo y a las familias. Para las administraciones publicas es una obligación escuchar y reforzar los mensajes y el trabajo que están realizando las asociaciones. Nadie conoce mejor las necesidades de los enfermos de Alzheimer que las asociaciones, que son un ejemplo de compromiso y sacrificio por los enfermos, por sus familiares y por la sociedad.”
La Consejera concluyó su intervención, recordando “el Alzheimer es actualmente el paradigma de la dependencia. Y quiero reafirmar y manifestar el apoyo de la Junta de Castilla y León para dos iniciativas que consideramos prioritarias: el desarrollo del censo de pacientes de Alzheimer de Castilla y León, y al Plan nacional de Alzheimer, donde se tiene que tener en cuenta a todos los agentes y que sea un Plan transversal. Queda mucho camino por recorrer, pero la Junta de Castilla y León va estar siempre al lado de CEAFA, AFACAYLE y todo el movimiento asociativo.”.
El binomio paciente-cuidador en el centro de interés del nuevo modelo de atención sociosanitario
Jesús Rodrigo, CEO de CEAFA explicó cómo desde CEAFA se trabaja para considerar el tratamiento del Alzheimer de una forma específica. “El Alzheimer, ha dejado de ser un problema familiar y ha pasado a ser un problema social. Por eso es un problema sociosanitario y por lo tanto una prioridad pública para las administraciones e instituciones. Tenemos que hacer entender a las administraciones y la sociedad que actualmente el Alzheimer es el paradigma de la dependencia y representa un nuevo escenario de identidad. Hay elementos claves que nos diferencian del resto de discapacidades, y desde CEAFA estamos manejando cinco palabras vinculadas con la especificidad del Alzheimer: dependencia, sociedades no excluyentes, binomio paciente-cuidador, transversalidad e integración sociosanitaria”.
«No debemos permitir que se olvide que el Alzheimer es una responsabilidad institucional. Todo el tejido asociativo encabezado por CEAFA colabora, pero le tenemos que recordar a la administración que el Alzheimer es una enfermedad que tiene que tener una identidad propia y debe tener un tratamiento diferenciado”, concluyó Jesús Rodrigo en su intervención.
Desestigmatizar a las personas con la enfermedad de Alzheimer
Por su parte, Ainhoa Etayo, Responsable de Área de Atención Asociativa de CEAFA, explicó como desde la Confederación se trabaja para conseguir el empoderamiento de las personas con la enfermedad de Alzheimer “y hemos promovido la creación del PEPA, Panel de Expertos de Personas con Alzheimer, formado por personas en primeros estadios de la enfermedad. Queremos desestigmatizar a las personas con la enfermedad y normalizarles. Los componentes del PEPA tienen tareas de representación, reivindicación y defensa. Queremos reforzar la figura de la persona afectada”.
Etayo comentó que “debemos escuchar a las personas con Alzheimer y a CEAFA nos gustaría impulsar la creación de los PEPAS autonómicos, para seguir aprovechando sus aportaciones y dar voz a las personas con la enfermedad de Alzheimer”.
Censo de pacientes: saber el alcance para poder actuar
Domingo Aceves, Vicepresidente de AFACAYLE, puso en evidencia “la necesidad de un censo de pacientes, porque tenemos que saber a quién tenemos que tratar, dimensionar el alcance, ver la realidad de este problema sociosanitario, y una vez que lo conozcamos, podremos diseñar realizar y poner en marcha acciones y soluciones para los enfermos y sus cuidadores”.
Aceves destacó una serie de datos que deben ser objeto de atención, como por ejemplo que “el 10% de la población de España está afectada directa o indirectamente y todos los indicadores hacen pensar que esto va a ir a más. Cada diez años se duplican los números de la enfermedad. Hay planes nacionales en 13 países europeos, y estamos trabajando para que en España tengamos un plan nacional de Alzheimer cuanto antes”.
El Plan Nacional de Alzheimer, pendiente de aprobación
Por último, Raúl García, Tesorero de AFACAYLE y Vocal de CEAFA resaltó que “cuando se lleve a cabo va a ser la base de la Política de Estado de Alzheimer. Por eso es tan importante sacar adelante cuanto antes el Plan Nacional de Alzheimer, porque con el Alzheimer nos estamos enfrentando a uno de los mayores retos sociosanitarios existentes y debemos establecer un marco de actuación. Estamos en manos de la administración”.
García destacó una serie de necesidades para llegar al Plan Nacional de Alzheimer. “La Política de Estado debe ser general, integradora, transversal, global y centrada en el binomio paciente-cuidador. Y necesitamos esta Política de Estado para poder defender los derechos de las personas con la enfermedad de Alzheimer y sus cuidadores-familiares”.
La Jornada fue clausurada por Milagros Carvajal, Jesús Rodrigo y Mª Ángeles Cantalapiedra, Gerente Territorial de Servicios Sociales de Valladolid de la Junta de Castilla y León, quienes agradecieron a los presentes su asistencia. MªAngeles Cantalapiedra reafirmó el compromiso por parte de la Junta de Castilla y León tanto con AFACAYLE como con CEAFA para poner en marcha los diferentes proyectos que se quieren realizar en la comunidad y para reclamar la necesidad del Plan Nacional de Alzheimer y trabajar con el censo de pacientes.
La Confederación Española de Alzheimer (CEAFA) es una entidad que agrupa a más de 300 Asociaciones de Familiares y que representa los intereses y necesidades de los más de 4,8 millones de personas que conviven en España con la enfermedad de Alzheimer y otras Demencias (incluyendo también a los familiares cuidadores). El Alzheimer representa más del 60% de la dependencia en nuestro país, y supone un coste anual de 35.000 millones de euros.
Verdades y mitos sobre el alzhéimer, a debate
 • Sanitas organiza hoy un foro abierto a todos aquellos interesados en la enfermedad
• Sanitas organiza hoy un foro abierto a todos aquellos interesados en la enfermedad
• Uno de cada cuatro hogares en España convive con un familiar con alzhéimer, según un estudio de CEAFA y Fundación Sanitas
• Sin embargo, existe un profundo desconocimiento sobre esta enfermedad y son muchos los mitos o falsas creencias asociadas al alzhéimer
Con el objetivo de visibilizar y dar respuesta a las dificultades de las personas que viven con alzhéimer y las de aquellos que les cuidan, Sanitas Mayores organiza hoy en Madrid el VIII Encuentro Sanitas para familiares de personas con alzhéimer. En esta edición, los especialistas de la compañía se centrarán en aportar información actualizada acerca del diagnóstico de la enfermedad para desterrar los principales mitos que existen en torno a ella, y también en compartir con los familiares buenas prácticas tanto para el cuidado del enfermo como de sí mismos.
En España, el alzhéimer afecta a una de cada cuatro familias, según un informe elaborado por Fundación Sanitas y Confederación Española de Alzheimer (CEAFA), y es la segunda enfermedad que más se teme sufrir, por detrás del cáncer. Sin embargo, existe un profundo desconocimiento sobre ella. Por ello, es fundamental dotar a la sociedad en general y a los cuidadores en particular de información y consejos prácticos sobre el alzhéimer y el cuidado de estos enfermos.
La jornada, que se desarrollará de 17:00h a 19:00h en el Hotel NH Príncipe de Vergara y que está abierta a todos aquellos interesados en la enfermedad, se centrará en primer lugar en la prevención del alzhéimer. En este sentido, la doctora Carmen Terrón, del servicio de Neurología del Hospital Universitario Sanitas La Zarzuela, trasladará a los asistentes hábitos de vida saludable para combatir los factores de riesgo de la enfermedad. Y es que, según la Sociedad Española de Neurología (SEN), cada año se detectan cerca de 40.000 nuevos casos de alzhéimer en España, de los cuales se podrían reducir hasta un 40% siguiendo hábitos de vida saludable como la práctica de ejercicio físico regular y no explosivo o seguir una dieta mediterránea al , al incluir antioxidantes, vitamina C y E y omega 3.
A continuación, el programa se centrará en la figura del cuidador, mediante una mesa redonda en la que participarán Elena Gil, terapeuta ocupacional del centro residencial Henares; Juan Luis Vera, psicólogo del centro residencial Carabanchel; y Laura Llaguno, psicóloga del centro residencial Alameda. El alzhéimer no solo afecta al propio paciente, sino que su entorno también sufre la enfermedad, por lo que resulta prioritario ofrecer apoyo a cuidadores y familiares a través de información práctica para que puedan enfrentar el cuidado del enfermo con la mejor calidad posible.
Según el estudio de Sanitas “Barreras físicas y alzhéimer”, ocho de cada diez personas con alzhéimer vive en domicilios privados, especialmente en las fases iniciales de esta enfermedad. Además, dicho estudio pone de relieve que menos del 20% de estos hogares están completamente adaptados. Cuatro de cada diez está preparado tan solo en parte para el día a día, mientras que al 23% de los cuidadores les gustaría adecuar su hogar pero no dispone de recursos económicos suficientes.
Por último, los doctores Cristina Fernández, jefa del servicio de Neurología y neuróloga de la Unidad de deterioro cognitivo del Hospital Universitario Sanitas La Moraleja, y Ventura Anciones, jefe del servicio de Neurología del Hospital Universitario Sanitas La Zarzuela, intervendrán para despejar dudas y desterrar mitos sobre el alzhéimer, respondiendo a todas las preguntas recibidas al respecto a través de la plataforma digital Cuidarbien.es, y a las que realice el público asistente en la sala.
¿Cuál es el perfil del cuidador en España?
Según los datos de un estudio de CEAFA y Fundación Sanitas, el perfil del cuidador en España es el de una mujer que atiende a alguno de sus progenitores afectado por alzhéimer. Residente en zona urbana, combina su condición de cuidador de una persona dependiente con la atención a su familia.
Entre los sentimientos que genera el rol de cuidador es el miedo a la enfermedad (67%) el más arraigado, seguido por el convencimiento de que el cuidado de una persona con alzhéimer le hace dependiente (43%) y le aísla del resto del mundo cercano (25%). Sin embargo, las motivaciones del cuidador están vinculadas con relaciones poderosas, como el cariño hacia la persona dependiente (87%), los lazos familiares (55%) y el convencimiento de la gratitud de la persona cuidada (42%).
En cuanto a la edad, casi una cuarta parte de los cuidadores familiares tiene más de 70 años y son jubilados que cuidan de su pareja. Debido a la avanzada edad media del cuidador, el informe resalta que aumentan las posibilidades de que el cuidado ofrecido al familiar no sea el más indicado.
La Confederación Española de Alzheimer (CEAFA) organiza en varias ciudades la jornada “Alzheimer #ConCienciaSocial”
 La Confederación Española de Alzheimer (CEAFA), junto con sus entidades miembro celebrará en diferentes ciudades españolas desde finales de octubre y durante el mes de noviembre un programa de jornadas de información y sensibilización sobre el Alzheimer denominado “Alzheimer #ConCienciaSocial”. Las jornadas están subvencionadas por el Ministerio de Sanidad, Consumo y Bienestar Social del Gobierno de España.
La Confederación Española de Alzheimer (CEAFA), junto con sus entidades miembro celebrará en diferentes ciudades españolas desde finales de octubre y durante el mes de noviembre un programa de jornadas de información y sensibilización sobre el Alzheimer denominado “Alzheimer #ConCienciaSocial”. Las jornadas están subvencionadas por el Ministerio de Sanidad, Consumo y Bienestar Social del Gobierno de España.
Cada jornada persigue como objetivo aumentar la sensibilización de la sociedad respecto al problema socio sanitario del Alzheimer, fomentar procesos de concienciación política favorable por parte de los responsables de las Administraciones Autonómicas hacia el Plan Nacional del Alzheimer, y por otro, empoderar a las personas con la enfermedad de Alzheimer y otras demencias.
Fechas y ciudades donde se va celebrar la Jornada Alzheimer #ConCienciaSocial
- 25 de octubre, 9:00 h. Madrid (Hotel Tryp Atocha) en colaboración con la Federación Alzheimer de la Comunidad de Madrid (FAFAL)
- 5 de noviembre, 9:00 h.: Zaragoza (Fundación CAI, Centro Joaquín Roncal) en colaboración con la Federación Aragonesa de Alzheimer
- 7 de noviembre, 9:30 h.: Gijón (Hotel Begoña) en colaboración con Asociación de Alzheimer de Asturias
- 7 de noviembre, 9:30 h.: Toledo (Salón de actos de la Consejería de Sanidad y Bienestar Social de la Junta de Castilla-La Mancha) en colaboración con la Federación de Castilla-La Mancha de Alzheimer
- 12 de noviembre, 9:00 h. Santander (Hotel Bahía) en colaboración con la Asociación de Alzheimer de Cantabria
- 13 de noviembre, 9:00 h.: Valladolid (Palacio de Congresos Conde Ansurez) en colaboración con la Federación de Castilla y León de Alzheimer
- 16 de noviembre, 9:30 h.: Barcelona (Caixa Forum Barcelona) en colaboración con la Federación Catalana de Alzheimer
- 24 de noviembre, 9:30 h.: Mérida (Hotel Velada) en colaboración con la Federación Extremeña de Alzheimer
En los mencionados encuentros se hablará de cuestiones como la importancia del abordaje diferenciado del Alzheimer, cómo se enfrenta el Alzheimer en cada Comunidad Autónoma, la necesidad de contar con un Plan Nacional de Alzheimer, el empoderamiento de las personas con Alzheimer, etc…
La asistencia será gratuita hasta completar el aforo de cada sala. Las personas que deseen acudir deberán inscribirse indicando: ciudad + nombre + apellidos y enviar estos datos a ceafa@ceafa.es o al teléfono 948-174517.
Todas las jornadas serán retransmitidas en streaming en nuestra web www.ceafa.es, con el fin de generar conciencia entre la sociedad para garantizar un adecuado abordaje integral del Alzheimer.
La Confederación Española de Alzheimer (CEAFA) es una entidad que agrupa a más de 300 Asociaciones de Familiares y que representa los intereses y necesidades de los más de 4,8 millones de personas que conviven en España con la enfermedad de Alzheimer y otras Demencias (incluyendo también a los familiares cuidadores). El Alzheimer representa más del 60% de la dependencia en nuestro país, y supone un coste anual de 35.000 millones de euros.
21 de septiembre, Día Internacional del alzhéimer
- Sanitas Mayores pone en marcha la exposición “Fotografía un Recuerdo”
- Se podrá visitar en Platea Madrid desde el 20 al 26 de septiembre
- Está compuesta por 48 fotografías finalistas del concurso realizado por la compañía a través de Instagram
- El objetivo de la iniciativa es estimular la memoria almacenando recuerdos a través de la fotografía, mostrando todo aquello que ayude a recordar y que evoque emociones y sentimientos
En el contexto del día del alzhéimer el próximo 21 de septiembre, Sanitas Mayores ha puesto en marcha la exposición de fotografías «Fotografía un Recuerdo» en Platea Madrid, donde se podrán conocer las fotografías que han resultado finalistas del concurso realizado a través de Instagram #fotografíaunrecuerdosanitas. El objetivo que persigue la iniciativa es estimular la memoria almacenando recuerdos a través de la fotografía, mostrando todo aquello que ayude a recordar y que evoque emociones y sentimientos. La exposición estará abierta al público desde mañana día 20 hasta el 26 de septiembre desde las 12:00 hasta el cierre del espacio.
La compañía ha recibido un total de 625 imágenes enviadas por residentes, familiares y empleados de centros de Sanitas Mayores en los que además de la imagen se cuenta con un texto que explica el recuerdo. Entre todos ellos se han seleccionado 48 recuerdos fotografiados, uno por cada centro de Sanitas Mayores, de los cuales se han escogido tres ganadores, uno por cada zona. La zona norte corresponde a Aragón, Galicia, Cantabria, Castilla y León, Navarra y País Vasco; la zona centro a Madrid y Andalucía; y la zona este a Cataluña, Valencia y Las Palmas de Gran Canaria. Los ganadores, respectivamente, son:
- “MI PASTORCILLA” de Ángela Barrero, ganadora de la zona norte. Centro Residencial Miramón (Guipúzcoa). Su fotografía se describe así, según la propia autora: “Mi niña de 3 años sigue con la tradición de su abuelo. Él tiene Parkinson y principio de demencia. Toda su vida se ha dedicado al caserío. A él se le cae la baba cuando la ve; la observa desde la ventana con la mirada fija en ella”.
- “¿LO COMPARTES CONMIGO, ABUELO?” de Rocío Coello, ganadora de la zona centro. Centro Residencial Jardines de Sabatini (Madrid). En esta imagen la autora indica: “Era una cálida tarde de verano, papá disfruta de un jugoso melocotón y su nieta se acerca a él para compartir lo que él come, un juego de miradas en el silencio, mucha complicidad… un mordisco tú y otro yo… un disfrutar juntos… espontáneo, natural, improvisado; ¡el regalo de una amorosa relación nieta-abuelo hace de este momento algo pleno y muy bello! ¡Gracias a los dos, gracias papá!”
- “EL ÁRBOL DEL YAYO”, de Ángel Martínez Rubio, ganador de la zona este. Centro Residencial Altanova (Barcelona). En su imagen, el autor explica: “La felicidad y complicidad se refleja tanto en la cara de mi hijo Álex como en la cara de su querido yayo. El momento que escaló su primer árbol, momento único para los dos. Hoy Álex tiene 18 años y a pesar de la enfermedad de su Yayo el vínculo y el cariño entre los dos sigue como el primer día.
Domènec Crosas, director general de Sanitas Mayores, explica que “queremos tener un rol muy activo en la concienciación y en la apertura de un debate social sobre el alzhéimer. Con esta iniciativa buscamos involucrar a nuestros residentes, familiares y trabajadores y dar voz a todas las personas que viven con alzhéimer y también a sus cuidadores. Una imagen vale más que mil palabras”.
La #SemanadelRecuerdo
Además, en el contexto de la #SemanadelRecuerdo que celebra Sanitas Mayores esta semana, se presentará el libro de relatos Mientras no te olvide, editado por Plataforma Editorial. La presentación tendrá lugar el próximo día 20 de septiembre a las 18 horas en el Hotel Iberostar Las Letras Gran Vía. Contará con la presencia de Álvaro Bilbao, neuropsicólogo y autor de libros como Cuida tu cerebro y mejora tu vida, que compartirá su visión del recuerdo y la memoria.
El libro contiene 12 historias inspiradas en la realidad del día a día de mayores con demencia ganadoras de un concurso de relatos seleccionados por un jurado compuesto por el doctor Antonio Burgueño, director técnico del Programa «Desatar al anciano y al enfermo de alzhéimer» de CEOMA (Confederación Española de Organizaciones de Mayores); Jordi Nadal y María Alasia, en calidad de director y secretaria del certamen por parte de Plataforma Editorial; y Mónica Paramés, directora general de la Secretaría General de Sanitas; Yolanda Erburu, directora de Comunicación, RSC y Fundación Sanitas; y Pedro Cano, director de Innovación Médica de Sanitas Mayores.
Con motivo del día internacional del Alzheimer, que se celebra el próximo día 21, Sanitas convoca la #Semanadelrecuerdo
- A través de la fotografía y el relato salen a la luz emociones y sentimientos de las personas que viven con demencia y su entorno.
- Platea Madrid acogerá una exposición de las fotografías ganadoras del concurso «Fotografía un Recuerdo» del 19 al 26 de septiembre.
- El próximo 20 de septiembre se presentará el libro de relatos Mientras no te olvide.
En el contexto del día del alzhéimer el próximo 21 de septiembre, Sanitas ha impulsado dos iniciativas para celebrar la #SemanadelRecuerdo con historias que acercan la realidad del día a día de mayores con demencia y concienciar sobre el alzhéimer.
La semana arrancará el 19 de septiembre con la inauguración de la exposición de fotografías «Fotografía un Recuerdo» en Platea Madrid, donde se podrá disfrutar de las fotografías ganadoras del concurso realizado a través de Instagram. El objetivo: estimular la memoria almacenando recuerdos a través de la fotografía, mostrando todo aquello que ayude a recordar y que evoque emociones y sentimientos.
Un día después, en el Hotel Iberostar Las Letras Gran Vía se presentará el libro de relatos «Mientras no te olvide» en colaboración con Plataforma Editorial y con la presencia de Álvaro Bilbao, neuropsicólogo y autor de libros como «Cuida tu cerebro y mejora tu vida», que compartirá su visión del recuerdo y la memoria.
El libro contiene 12 historias inspiradas en la realidad del día a día de mayores con demencia ganadoras de un concurso de relatos seleccionados por un jurado compuesto por el doctor Antonio Burgueño, director técnico del Programa «Desatar al anciano y al enfermo de alzhéimer» de CEOMA (Confederación Española de Organizaciones de Mayores); Jordi Nadal y María Alasia, en calidad de director y secretaria del certamen por parte de Plataforma Editorial; y Mónica Paramés, secretaria general de Sanitas; Yolanda Erburu, directora de Comunicación, RSC y Fundación Sanitas; Pedro Cano, director de Innovación Médica de Sanitas Mayores.
A través de la fotografía y el relato salen a la luz emociones y sentimientos de las personas que viven con demencia y su entorno.
Platea Madrid acogerá una exposición de las fotografías ganadoras del concurso «Fotografía un Recuerdo» del 19 al 26 de septiembre.
El próximo 20 de septiembre se presentará el libro de relatos «Mientras no te olvide».
- 19 al 26 de septiembre: Exposición «Fotografía un Recuerdo» en Platea Madrid, C/ Goya, 5 – 7
- 20 de septiembre: Presentación del libro de relatos Mientras no te olvide en el Hotel Iberostar Las Letras Gran Vía, C/ Gran Vía, 11, a partir de las 18.00 h.
EL CRE Alzheimer Salamanca organiza: “Avanzar en atención centrada en las personas con demencia. Protección de la intimidad”
(Formación mixta)
Presencial: 24 de septiembre de 2018
Online: Del 25 de septiembre al 28 de octubre 2018
* Únicamente se requerirá una inscripción para la realización de este curso de modalidad mixta.
Objetivos
· Presentar la intimidad como un elemento clave en la ACP y derecho a proteger.
· Sensibilizar sobre la importancia de reconocer y respetar la intimidad en las personas con un deterioro cognitivo grave.
· Identificar elementos y recomendaciones para proteger la intimida corporal.
· Identificar elementos y recomendaciones para proteger la confidencialidad.
· Identificar las situaciones de mayor vulnerabilidad o complejidad.
Contenidos
1. Intimidad, elemento clave para el buen trato y la atención centrada en la persona.
2. Intimidad: conceptos y dimensiones.
3. Buena praxis para proteger la intimidad en el cuidado cotidiano a las personas con demencia. Elementos clave y recomendaciones.
1. Intimidad corporal.
2. Confidencialidad.
3. Situaciones de especial vulnerabilidad o complejidad.
Ponente
Teresa Martínez Rodríguez
Dra. Ciencias de la Salud. Psicóloga experta en ACP (acpgerontologia.com)
Destinatarios
Profesionales, cuidadores y personas interesadas en la enfermedad de Alzheimer y otras demencias.
Fecha y lugar
· Modalidad presencial: 24 de septiembre de 2018.
· Modalidad online: del 25 de septiembre al 8 de octubre de 2018.
· Instalaciones del CRE de Alzheimer de Salamanca.
Temporalización
Horario: 09:30 a 11:30 horas
Inscripción: 10 de septiembre 2018
Coordinación
Responsable de formación del Imserso en el CRE de Alzheimer de Salamanca: info@crealzheimer.es
El proyecto ‘Stop Alzhéimer 2020 Deba’ se abre a las personas mayores de 50 años
 La Fundación privada sin ánimo de lucro CITA Alzhéimer ha anunciado su intención de dar continuidad al proyecto Stop Alzhéimer 2020 Deba que puso en marcha en junio del año 2015 con el doble objetivo de sensibilizar a la ciudadanía sobre la enfermedad de Alzhéimer y de conocer el alcance del deterioro cognitivo y demencia entre la población mayor de 60 años.
La Fundación privada sin ánimo de lucro CITA Alzhéimer ha anunciado su intención de dar continuidad al proyecto Stop Alzhéimer 2020 Deba que puso en marcha en junio del año 2015 con el doble objetivo de sensibilizar a la ciudadanía sobre la enfermedad de Alzhéimer y de conocer el alcance del deterioro cognitivo y demencia entre la población mayor de 60 años.
La decisión de continuar con el proyecto de investigación, promovido con la colaboración de la asociación Afagi y del departamento de Servicios Sociales del Consistorio debarra, está motivada por los “excelentes resultados” que deparó la primera fase del proyecto, que se llevó a cabo con la participación de 691 de las 1.568 personas mayores de 60 años empadronadas en Deba (el 44,1% del total).
De hecho, según explicó el neurólogo responsable del proyecto, Pablo Martínez-Lage, durante la presentación de los resultados del estudio que llevó a cabo en octubre del pasado año en la villa costera, la investigación realizada gracias a la participación voluntaria de los debarras ha permitido obtener datos “de gran relevancia para la planificación sanitaria y la detección temprana del alzhéimer”.
Tanto es así que el estudio deparó resultados “muy interesantes”;algunos de los cuales eran “desconocidos hasta ahora”.
Y es que, entre otras cuestiones, gracias a ese estudio se pudo saber que el 20% de las personas mayores de 65 años tiene riesgo de padecer alzhéimer en las dos próximas décadas o que el 16,6% de las personas con más de 60 años presenta un deterioro cognitivo ligero. Se trata, en opinión de los profesionales de CITA Alzhéimer, de conclusiones “claves”;toda vez que “es en esa fase de deterioro cognitivo ligero cuando se puede actuar para retrasar la llegada de la demencia”.
Así las cosas, la fundación promotora del proyecto Stop Alzhéimer 2020 Deba va a dar continuidad a la iniciativa con dos nuevos estudios que estarán abiertos a la participación voluntaria de todas las personas de Deba de edades comprendidas entre los 50 y los 75 años.
DOS NUEVOS ESTUDIOS
Las nuevas investigaciones que va a llevar a cabo CITA Alzhéimer con la ciudadanía debarra se enmarcan “en el campo de la prevención”. Y es que los profesionales de la fundación tienen claro que “al no existir un tratamiento que cure o detenga el proceso degenerativo, la única forma de poder hacer frente a esta enfermedad e intentar curarla es la detección temprana y la prevención”.
Por ello, uno de los estudios que se va a poner en marcha está dirigido “a las personas de más de 50 años dispuestas a hacerse una valoración completa, incluidas las pruebas de biomarcadores”. Esas personas “serán evaluadas anualmente durante dos años para después entrar en ensayos clínicos con fármacos experimentales dirigidos a probar si pueden evitar la progresión del alzhéimer”.
El segundo de los estudios está dirigido “a personas sanas de entre 60 y 75 años con una peculiaridad génetica que les hace proclives a padecer la enfermedad”. En el caso de esas personas “se estudiará durante varios años si bien una vacuna o bien un fármaco frente a un placebo pueden prevenir la enfermedad”.
En cualquier caso, desde Cita Alzhéimer y el Ayuntamiento de Deba invitan a todas las personas de la localidad de entre 50 y 75 años para que acudan a la charla que el neurólogo Pablo Martínez-Lage ofrecerá a las 19.00 horas del próximo jueves en el claustro de la iglesia parroquial “para informar sobre las particularidades de los estudios previstos y despejar las dudas que puedan existir entre la ciudadanía”.
Fuente: Diario de Gipuzkoa
La música ayuda a las personas que viven con alzhéimer a expresar sus emociones
 • Diferentes estudios corroboran la capacidad de la música para conectar y tratar a personas que viven con alzhéimer
• Diferentes estudios corroboran la capacidad de la música para conectar y tratar a personas que viven con alzhéimer
• Cuanto mayor es el deterioro cognitivo provocado por la demencia, mayores son los beneficios de la música en los pacientes
• Uno de cada cuatro hogares se ve afectado por un familiar con esta enfermedad
La música es una de las terapias de intervención que mejores resultados ofrece en las personas con demencia. Numerosos estudios científicos han constatado que las emociones están presentes y son rescatables a lo largo de toda la enfermedad de Alzheimer. Esta es una de las enfermedades crónicas con mayor prevalencia en España: al menos uno de cada cuatro hogares se ve afectado por un familiar con esta enfermedad, CEAFA estima en 1,2 millones las personas que viven con demencia, sin contar el 30 o 40% de la población que todavía no ha sido diagnosticada, según la Sociedad Española de Neurología (SEN).
Ante este escenario, los profesionales sanitarios llevan más de una década valorando soluciones complementarias a la terapia farmacológica tradicional en las personas mayores con deterioro cognitivo. Entre estas nuevas opciones, los estudios destacan fundamentalmente el papel de las terapias musicales “por su alta efectividad, su amplio alcance y su gran adaptabilidad a las distintas fases del alzhéimer”, explica David Curto, Director Asistencial de Sanitas Mayores.
Más allá de las investigaciones, lo que se ha comprobado en las residencias de Sanitas Mayores son los múltiples beneficios de este tipo de terapias en los mayores. Por un lado, “los asistentes logran expresar sus emociones por medio de la música (verbal o no verbalmente), se relacionan más y mejor entre ellos y experimentan más interacciones sociales positivas”, apunta el doctor Curto. Además, se aprecian también ciertas mejorías conductuales y psicomotrices, así como beneficios moderados a nivel cognitivo: evasión de los pensamientos rumiativos, promoción del recuerdo de algunas canciones que parecían olvidadas, mantenimiento de la atención, activación de la reminiscencia, etc.
La mayoría de estos beneficios ocurren a corto plazo, pero la mejora del estado de ánimo se mantiene en el tiempo, a veces durante varias horas después de terminar la actividad con música. “Puede no parecer gran cosa, pero resulta maravilloso si tenemos en cuenta que muchos de los asistentes no reconocen a sus familiares, ni suelen recordar lo que acaban de decir o bien han perdido la capacidad de hablar”, comenta David Curto. Precisamente, estas emociones crecen a medida que se incrementa el deterioro cognitivo, es decir, “cuanto más alto es el grado de demencia, más útil es la música para propiciar un estado emocional positivo”.
¿Por qué las personas que viven con alzhéimer pueden reconocer la música?
Recientemente, neurocientíficos del Instituto Max Planck de Neurociencia y Cognición Humana de Leipzig (Alemania) han demostrado que la música se aloja en zonas del cerebro diferentes de las áreas donde se guardan los otros recuerdos relacionados con la memoria episódica, la semántica o la autobiográfica. Es un dato que puede explicar por qué las personas que viven con alzhéimer recuerdan las canciones, pero no otro tipo de información.
“El recuerdo musical se encuentra íntimamente relacionado con las zonas subcorticales del cerebro, en concreto, con el sistema límbico, que es nuestro principal almacén y centro de regulación de las emociones”, comenta el doctor Curto. “Tener abierta la puerta al recuerdo emocional es un recurso valiosísimo para conectar con la persona que vive con alzhéimer y así mejorar su bienestar día a día, momento a momento. La música nos abre el camino para entablar una relación no verbal con la persona, para conectar con sus recuerdos más remotos y desde ahí establecer un trabajo emocional positivo que, mediante la activación de la memoria afectiva, redunde en su calidad de vida”.
¿Qué actividades específicas se pueden desarrollar?
El director asistencial de Sanitas Mayores expone que, aunque hay gran cantidad de actividades para trabajar con los mayores, el criterio para realizar unas u otras depende de la fase en que se encuentre la enfermedad de Alzheimer, las capacidades conservadas, las necesidades específicas de cada persona y sus gustos o preferencias musicales, entre otros factores.
“Cuando el deterioro cognitivo es muy avanzado, nosotros utilizamos una selección de canciones de su infancia y juventud que escuchamos con ellos para intentar conectar con sus recuerdos musicales. Si los residentes no pueden decirnos qué música les gustaba, pedimos ayuda a sus familiares para recopilar aquellas melodías significativas para cada persona. Una vez hemos conseguido la conexión, les animamos a cantar, tararear, mover los brazos, la cabeza o bailar, cada uno según sus capacidades concretas”, explica David Curto.
Además de esta actividad, cuando los residentes tienen un deterioro cognitivo leve o moderado, el doctor propone “retarles a recordar un tramo de la letra, el título de la canción o el nombre del cantante, así como animarles a reactivar momentos importantes de su vida en los que han escuchado esta canción y lo que sintieron en aquella ocasión”.
La innovación en demencia pasa por el uso de las nuevas tecnologías para el cuidado y tratamiento de las personas que viven con alzhéimer
 • Cada tres segundos una persona en el mundo desarrolla demencia. El riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65
• Cada tres segundos una persona en el mundo desarrolla demencia. El riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65
• Según Andrew Ketteringham, de Alzheimer’s Disease International (ADI), federación internacional de asociaciones de Alzheimer en el mundo, son necesarios planes nacionales de demencia para hacer frente al desafío que supone esta enfermedad
• Las nuevas tecnologías permiten la mejora en los cuidados, facilitan la reminiscencia o la rehabilitación física y cognitiva, y permiten la detección y tratamiento del deterioro
• La relación entre las demencias y la ausencia de actividad física, la necesidad de abordar el diagnóstico del alzhéimer desde edades más tempranas o el abordaje de su estudio desde la colaboración entre distintos campos son algunos de los temas destacados en la mesa de tendencias médicas
En España, uno de cada cuatro hogares españoles se ve afectado por el alzhéimer, según datos de la Fundación Sanitas. En total, más de 1,2 millones de personas en España viven con esta enfermedad. En este escenario, Sanitas ha celebrado hoy una jornada que apuesta por continuar innovando en demencia para mejorar la calidad de vida de las personas que viven con alzhéimer y también para explorar nuevos tratamientos y métodos diagnósticos.
Ha inaugurado la jornada Iñaki Ereño, consejero delegado de Sanitas, que ha destacado el compromiso de Sanitas con el cuidado de las personas que viven con demencia desde el abordaje de la persona es lo primero. Es decir, “poner el foco en las necesidades de la persona y no en la enfermedad”. En este sentido, Sanitas apuesta por el cuidado sin sujeciones, hoy el 89% de los centros de la red de la compañía están acreditados como libres de sujeciones, “menos de un 1% de nuestros residentes usan sujeciones frente a la media española, que se sitúa en más del 20%”, ha comentado Iñaki Ereño.
Andrew Ketteringham, tesorero de la Alzheimer’s Disease International (ADI, por sus siglas en inglés) ha puesto en relieve la situación de esta enfermedad a nivel mundial, según datos de la organización, cada tres segundos, una persona en el mundo desarrolla demencia. En términos económicos, en 2018 supone un coste de un billón de dólares en todo el mundo y subirá a dos billones en 2030. “Es muy importante que se desarrollen planes nacionales contra esta enfermedad. La demencia debe ser una prioridad de salud pública. En la actualidad, 32 países tienen vigentes planes gubernamentales y 16, entre los que se encuentra España, los van a instaurar en 2018. El objetivo que perseguimos es que 146 países tengan aplicadas en 2025 políticas nacionales contra esta enfermedad, es decir el 75% de los países miembros”, explica Andrew Ketteringham, tesorero de ADI.
Soluciones digitales para los cuidados
La jornada ha contado con la presencia de Yuri Quintana, PhD de Harvard Medical School, quien ha hablado de su papel en la creación de soluciones tecnológicas de digitales para mejorar la calidad de vida de quienes viven con demencia y sus cuidadores. “En Boston hemos desarrollado una aplicación para mayores con InfoSAGE (Information Sharing Across Generations) que se integra en los altavoces inteligentes y la inteligencia artificial de Amazon Alexa. Esta permite que las familias se involucren en mayor medida en los tratamientos, respetando la independencia de la persona con demencia”, ha afirmado Quintana.
Sobre este punto, Yuri Quintana ha subrayado la necesidad dar cierto espacio a las personas mayores. Los pacientes manifiestan que quieren contar con el cuidado de su familia, pero también mantener el control sobre las decisiones sobre su cuidado.
Juan Monzón, cofundador y consejero delegado de Exovite, empresa dedicada a la investigación en el ámbito de la TeleRHB, eHealth y mHealth, ha puesto de manifiesto “cómo la realidad virtual, entre otras tecnologías, ayuda a trabajar la reminiscencia al traer de vuelta recuerdos positivos gracias a la creación de bancos de recuerdos personalizados. De esta manera, propone algunas soluciones como las visitas virtuales de Google Street View o vídeos 360 para facilitar al paciente el proceso de reminiscencia o búsqueda de sus recuerdos”.
Por su parte, Pablo Gagliardo, director de Desarrollo de Negocio de Rehametrics, un software de rehabilitación para tratar lesiones físicas y cognitivas por daño cerebral, enfermedades neurodegenerativas y envejecimiento, ha explicado cómo la rehabilitación virtual ayuda al paciente. “Trabajamos la motivación a través de técnicas de gamificación, no solo en un entorno clínico sino en cualquier entorno asistencial, por supuesto, también en el propio hogar del paciente. Así conseguimos que se complete la totalidad del plan de tratamiento pautado por el profesional de una forma ágil”, afirma Gagliardo.
Javier Mínguez es co-fundador de Bitbrain Technologies, una empresa aragonesa que nació como spin-off de la Universidad de Zaragoza. Durante la comparecencia ha destacado cómo la neurotecnología puede ser parte importante en detección y tratamiento del deterioro cognitivo. “A través de las nuevas soluciones podemos saber si las sesiones de rehabilitación van a tener resultado o si el paciente ha alcanzado el límite de saturación”.
Nuevas tendencias en innovación médica
La segunda mesa de la jornada ha versado sobre innovación médica. María José Gil, del servicio de Neurología del Hospital Universitario de Torrejón ha explicado cómo “el riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65”. Ha advertido también sobre algunos de los factores de riesgo relacionados con el alzhéimer, como las enfermedades cardiovasculares. La doctora ha incidido en la importancia de “prevenir el deterioro cognitivo incluso en edades muy tempranas. Además es importante hacer estudios en pacientes asintomáticos, en torno a los 45 años, porque la enfermedad aparece mucho antes que los síntomas”.
Carmen Terrón, del servicio de Neurología del Hospital Universitario Sanitas La Zarzuela, ha expuesto la relación entre la ausencia de actividad física y el deterioro cognitivo. “En España, un tercio de la población no realiza actividad física y este es el factor de riesgo más potente de desarrollo de alzhéimer en nuestro entorno”. Según la doctora, “los ancianos, de entre 70 y 80 años, que se han mantenido físicamente activos en los cinco años previos podrían tener un 40% menos de posibilidades de desarrollar alzhéimer”.
Mª Ascensión Zea Sevilla, del Área Neurología de la Fundación CIEN, ha centrado su exposición en los marcadores para el diagnóstico precoz de enfermedades neurodegenerativas. “El alzhéimer está asociado al riesgo cardiovascular y se manifiesta 15 años antes de que aparezcan los primeros síntomas”. A través del Proyecto Vallecas, desde la Fundación CIEN realizan un estudio para definir un método de diagnóstico precoz de la enfermedad a mayores de 70 años.
David A. Pérez Martínez, jefe del servicio de Neurología del Hospital Universitario 12 de Octubre, ha comentado el mejor abordaje del tratamiento de la enfermedad desde el ámbito hospitalario en colaboración con otras instituciones. Ha recordado que “es necesario implementar un sistema bien codificado para interpretar bien los casos de los pacientes y medir los resultados porque potenciará la investigación”. El doctor ha comentado que “la accesibilidad al sistema y a las consultas es fundamental” para obtener los datos necesarios.
Ha cerrado la jornada Domènec Crosas, director general de Sanitas Mayores, que ha puesto el foco en el compromiso de Sanitas y de Bupa, su grupo matriz, en la creación de sociedades inclusivas con las personas que viven con demencia. “Tenemos la obligación de mirar al futuro y de apostar por la innovación, pero también de dar respuesta a las necesidades de las personas que hoy viven con demencia y sus familias”, ha afirmado Crosas. “Estamos en una era en la que las oportunidades de la tecnología en el cuidado y la atención a las personas son mayores que nunca. Seamos valientes, seamos abiertos, y aprovechémoslo”, ha concluido Domènec Crosas.
Un pueblo para enfermos de Alzheimer en el sur de Francia
 La localidad de Dax dará hogar a 120 personas con demencias que vivirán junto a cuidadores y voluntarios para que tengan una «mayor libertad».
La localidad de Dax dará hogar a 120 personas con demencias que vivirán junto a cuidadores y voluntarios para que tengan una «mayor libertad».
El suroeste de Francia contará el año próximo con una pequeña localidad construida para dar residencia a personas enfermas de Alzheimer. Se trata de Dax, la aldea con la que un día soñó el fallecido ex ministro socialista Henri Emmanuelli y en la que vivirán 120 pacientes acompañados de un centenar de cuidadores y otros tantos voluntarios.
Sus creadores, que comparten toda la información sobre la villa en su página web, pretenden que los residentes puedan hacer una vida más autónoma, pudiendo pasear por sus calles, realizar sus compras, ir al gimnasio o a la peluquería e incluso disfrutar en el bar y en una pequeña granja.
El suroeste de Francia contará el año próximo con una pequeña localidad construida para dar residencia a personas enfermas de Alzheimer. Se trata de Dax, la aldea con la que un día soñó el fallecido ex ministro socialista Henri Emmanuelli y en la que vivirán 120 pacientes acompañados de un centenar de cuidadores y otros tantos voluntarios.
Sus creadores, que comparten toda la información sobre la villa en su página web, pretenden que los residentes puedan hacer una vida más autónoma, pudiendo pasear por sus calles, realizar sus compras, ir al gimnasio o a la peluquería e incluso disfrutar en el bar y en una pequeña granja.
No habrá batas blancas y los habitantes podrán vivir allí hasta que su situación requiera de una atención más exhaustiva debido al avance de su enfermedad. El objetivo, apuntan, es ofrecer una alternativa a las residencias y a la vida en la ciudad, que supone un importante riesgo para ellos, que se desorientan con mucha facilidad.
El show de Truman
El proyecto se inspira en el que ya está funcionando de forma similar en la localidad holandesa de Weeps, pero con la peculiaridad de que en Francia se llevará a cabo un estudio comparativo entre los pacientes del pueblo y los que residen en instituciones tradicionales para «medir el impacto de los nuevos enfoques terapéuticos», explica uno de los responsables de Dax, el neurólogo Jean–François Dartigues, a Le Monde.
Según el doctor «permitirles vivir en un pueblo casi normal ayuda a mantenerlos dentro de la participación social». «El cerebro es el órgano de las relaciones humanas por excelencia», apostilla el profesional del hospital universitario Pellegrin de Burdeos. En Dax se han invertido 28 millones de euros y su presupuesto anual ascenderá a 7 millones de euros.
Medirán, entre otras cosas, si los pacientes necesitan en este entorno la misma cantidad de medicamentos que en otros centros. Los residentes pasearán libremente porque el pueblo está dotado de diversas medidas de seguridad, algo que han descrito algunos como un paralelismo con la película El show de Truman, tal y como recoge el Telegraph.
Fuente: El Español
Presentado en Pamplona MapEA, el estudio que explora la situación del Alzheimer en las comunidades autónomas para mejorar la calidad de vida de los afectados
 • El número de casos de demencias en Navarra se triplicará para el año 2050.
• El número de casos de demencias en Navarra se triplicará para el año 2050.
• Aurora Lozano, Presidenta de AFAN: “Es imprescindible disponer en Navarra de unos servicios mínimos de atención a personas con Alzheimer y sus familiares”
• Dr. Martín Carrasco: “La mejora de la situación vendrá con la aprobación y el desarrollo del Plan Nacional de Alzheimer”.
Esta mañana se presentó en Pamplona el Informe MapEA, un estudio que explora la situación de los recursos y herramientas que tienen las comunidades autónomas frente al Alzheimer.
El proyecto «Mapa de la enfermedad de Alzheimer y otras demencias en España» analiza el estado actual de las herramientas de planificación y organización, actividades de prevención y detección temprana, proceso asistencial y recursos específicos disponibles en las comunidades autónomas para la atención y el cuidado de las personas con deterioro cognitivo y demencia, con el objeto de identificar las áreas de mejora y emitir recomendaciones.
Se prevé que, en 2050, el número de casos de demencia se triplique en Navarra, con las importantes consecuencias socio-sanitarias y económicas para la Administración y las familias. Por este motivo, resulta necesario un plan de acción integral que permita minimizar el impacto de esta enfermedad.
El estudio permite hacer una reflexión y análisis para abordar el estado actual del Alzheimer
En la jornada, Aurora Lozano, presidenta de AFAN (Asociación de Familiares de Enfermos de Alzheimer de Navarra), señaló en su intervención que “desde AFAN consideramos de gran importancia conocer los recursos que disponemos en Navarra los familiares y personas afectadas por el Alzheimer y por eso valoramos positivamente el informe”.
Por su parte, Jesús Rodrigo, director ejecutivo de la Confederación Española de Alzheimer (CEAFA), afirmó que “el proyecto MapEA representa una herramienta de indudable valor no sólo para conocer cuál es la dotación de recursos de las diferentes Comunidades Autónomas y si está o no correctamente dimensionado para atender a las personas afectadas, sino también para establecer los procesos de reflexión y análisis que permitan valorar el estado actual del abordaje del Alzheimer y señalar vías o propuestas de mejora para que, en el marco de un Plan nacional de Alzheimer, los derechos de las personas de recibir las atenciones y servicios que requieren en las diferentes fases de la evolución de la enfermedad sean conveniente y adecuadamente satisfechos”.
En la presentación del Informe MapEA también intervino Antonio Ciudad, responsable médico de Neurociencias de Lilly, quien agradeció a los presentes su disposición para celebrar la jornada y puso de manifiesto las peculiaridades del abordaje, diagnóstico de los afectados por el Alzheimer, así como la voluntad y compromiso para mejorar su calidad de vida. “Desde Lilly compartimos con la comunidad científica y con la sociedad los resultados de la investigación clínica realizada en el campo del Alzheimer desde hace más de 30 años, en los que llevamos buscando un medicamento que cambie el curso de esta enfermedad”, ha señalado el Dr. Antonio Ciudad, responsable médico del área de Neurociencias de Lilly en España. “Con el mapa de Recursos de la Enfermedad de Alzheimer, hemos querido conocer los servicios disponibles en cada Comunidad Autónoma, así como el circuito sanitario y social por el que cada paciente y familia debe pasar. Esperamos que conocer esta información permita ofrecer a las personas con demencia y quienes les cuidan el abordaje integral necesario para su mejor cuidado.”
El Informe MapEA
El Dr. Manuel Martín Carrasco, Director Médico de la Clínica Psiquiátrica Padre Menni de Pamplona y miembro del Comité nacional del Proyecto MapEA, destacó “el papel relevante de Navarra en la elaboración del Proyecto MapEA, tanto como lugar de reunión del Comité nacional del proyecto como por la realización en nuestra comunidad del estudio piloto. Es muy difícil en nuestro país tener una visión de conjunto, por lo que todo lo que pueda ayudar, como esta herramienta a unificar criterios, es bueno y nos va a servir para tener una visión de conjunto de la realidad del Alzheimer”.
La aprobación del Plan Nacional de Alzheimer, clave para el futuro
Manuel Martín Carrasco concluyó su intervención haciendo hincapié en que “existe un amplio margen de mejora, que puede conseguirse mediante la aprobación y el desarrollo de un Plan Nacional de Alzheimer, respaldado por un compromiso de voluntades políticas profundo y veraz, y que será el marco idóneo para el desarrollo de las potencialidades existentes”.
Inés Francés de la Agencia Navarra de Autonomía y Desarrollo de las Personas, comentó desde el punto de vista de la administración “es un estudio muy importante para saber que se están haciendo. Proceso asistencial, la misma línea que el resto de comunidades, los familiares detectan y en algunos casos pueden partir desde los recursos sociales. Y destacó cinco elementos de mejora:
- Iniciativas de comunicación y sensibilización de la sociedad.
- Plan de formación y protocolos que mejoren la relación con los pacientes.
- La creación de programas estandarizados de tratamientos no farmacológicos
- Seguimiento desde la atención primaria
- Creación de programas dirigidos a cuidadores.
Por su parte Victoria Erice, Asociación de Familiares de enfermos de Alzheimer de Navarra, AFAN, destacó que “somos la voz y el apoyo de un montón de gente que se enfrente a situaciones muy duras día a día. Y para ello necesitamos un diálogo permanente con la administración”.
También intervinieron en la jornada tres expertos que han compartido la visión desde sus respectivos ámbitos de especialidad: Félix Zubiri, Especialista en Medicina Familiar y Comunitaria; Rosa Larumbe, Coordinadora Unidad de Deterioro Cognitivo y Demencia del Servicio de Neurología del Complejo Hospitalario de Navarra; José Joaquín Roldán, Clínica Psicogeriátrica Josefina Arregui (Alsasua).
Luis Gabilondo y Aurora Lozano clausuraron el acto agradeciendo a AFAN, CEAFA y Lilly la organización de la jornada. Gabilondo ha señalado que “el impacto del Alzheimer será aún más preocupante en el futuro si no conseguimos nuevas vías de investigación, ha analizado los déficits del abordaje socio-sanitario del Alzheimer en Navarra y destacado los próximos pasos que se implementarán desde la administración para mejorar esta situación”
Actualmente hay en Navarra cerca de unas 8.000 personas de las cuáles 3.586 ya están incorporadas a la estrategia de crónicos, de los cuáles 2.520 en la zona de Pamplona, 518 en la zona de Tudela y 466 en la zona de Estella.
La Confederación Española de Alzheimer (CEAFA) es una entidad que agrupa a más de 300 Asociaciones de Familiares, y que representa los intereses y necesidades de los más de 4,2 millones de personas que conviven en España con la enfermedad de Alzheimer y otras Demencias (incluyendo también a los familiares cuidadores). El Alzheimer representa más del 60% de la dependencia en el país, y supone un coste anual de 35.000 millones de euros.
AFAN (Asociación de Familiares de Enfermos de Alzheimer de Navarra)
Es una asociación sin ánimo de lucro, asistencial, declarada de utilidad pública, acreditada como centro Sanitario por el Gobierno de Navarra y financiada con las aportaciones de los socios, subvenciones de instituciones y entidades, y donativos.
Nuestra misión es proporcionar información, formación y apoyo para hacer más llevadera la enfermedad. Así como apoyar todas las iniciativas que investiguen sobre la enfermedad de Alzheimer y otras demencias.
Lilly es un líder global de la atención sanitaria que une pasión con descubrimiento para mejorar la vida de las personas en todo el mundo. Nuestra compañía fue fundada hace más de un siglo por un hombre comprometido a fabricar medicinas de gran calidad que atienden necesidades reales. Hoy seguimos siendo fieles a esa misión en nuestro trabajo. En todo el mundo los empleados de Lilly trabajan para descubrir y ofrecer medicinas vitales a aquellos que las necesitan, mejorar la comprensión y el tratamiento de la enfermedad y contribuir a las comunidades a través de la acción social y el voluntariado. Si desea más información sobre Lilly, visite www.lilly.com, http://newsroom.lilly.com/social-channels y www.lilly.es.
La falta de sueño aumenta el riesgo de alzhéimer
 Dormir es una parte fundamental de nuestro ciclo vital. Y es que los seres humanos, tal y como ocurre con todos los seres vivos, necesitamos descansar y reponer fuerzas. Y para ello, necesitamos un sueño de calidad, ni demasiado corto ni demasiado excesivo. De hecho, es posible que las personas que duermen poco o ‘mal’ tengan problemas de salud mucho más allá de la somnolencia, la fatiga y la irritabilidad de las que hacen gala por las mañanas, cuando no a lo largo de todo el día. Sería el caso, según han mostrado algunos estudios, de un riesgo mucho mayor de desarrollar la enfermedad de Alzheimer. Pero, ¿esto es realmente así? Pues según un nuevo estudio llevado a cabo por investigadores de la Clínica Mayo en Rochester (EE.UU.), sí. Y es que de acuerdo con los resultados, las personas mayores con una somnolencia diurna ‘fuera de lo normal’ tienen una mayor acumulación de placas de beta-amiloide en sus cerebros.
Dormir es una parte fundamental de nuestro ciclo vital. Y es que los seres humanos, tal y como ocurre con todos los seres vivos, necesitamos descansar y reponer fuerzas. Y para ello, necesitamos un sueño de calidad, ni demasiado corto ni demasiado excesivo. De hecho, es posible que las personas que duermen poco o ‘mal’ tengan problemas de salud mucho más allá de la somnolencia, la fatiga y la irritabilidad de las que hacen gala por las mañanas, cuando no a lo largo de todo el día. Sería el caso, según han mostrado algunos estudios, de un riesgo mucho mayor de desarrollar la enfermedad de Alzheimer. Pero, ¿esto es realmente así? Pues según un nuevo estudio llevado a cabo por investigadores de la Clínica Mayo en Rochester (EE.UU.), sí. Y es que de acuerdo con los resultados, las personas mayores con una somnolencia diurna ‘fuera de lo normal’ tienen una mayor acumulación de placas de beta-amiloide en sus cerebros.
Como explica Prashanthi Vemuri, directora de esta investigación publicada en la revista «JAMA Neurology», «la somnolencia diurna excesiva en personas mayores sin demencia ya se ha asociado con una mayor acumulación de una proteína cerebral que actúa como un importante biomarcardor de la enfermedad de Alzheimer».
Sueño ‘limpiador’
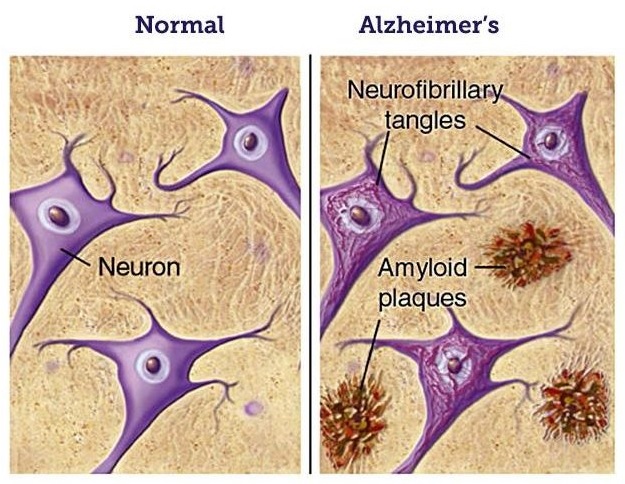
El alzhéimer es una enfermedad neurodegenerativa, esto es, causada por la destrucción progresiva de las neuronas cerebrales. Y esta destrucción, según han sugerido numerosos estudios, se produce básicamente por la acumulación en el cerebro de ovillos neurofibrilares de proteína tau y de placas de proteína beta-amiloide, altamente tóxicos para las neuronas. De hecho, la detección de estas placas de beta-amiloide cerebrales constituye a día de hoy la única forma de diagnosticar precozmente la enfermedad, incluso décadas antes de que aparezcan sus síntomas –por lo general, la pérdida de memoria y la confusión.
Llegados a este punto, ¿nuestro organismo no hace nada para evitar la formación de estas placas? Pues sí. Pero para ello necesitamos dormir. Y es que durante el sueño, el cerebro elimina la proteína beta-amiloide, previniendo así la formación de placas y su acumulación. Tal es así que si el sueño es insuficiente o de mala calidad –como sería, por ejemplo, despertarse una y otra vez–, no se produce la eliminación de estas placas. Es más; las interrupciones durante el sueño también aumentan la actividad sináptica en el cerebro, lo que puede contribuir a la acumulación de proteína beta-amiloide.
Entonces, las personas mayores que duermen poco o mal y, por ende, padecen una somnolencia diurna excesiva, ¿tienen mayor riesgo de alzhéimer? Un aspecto significativo dado que, como apuntan los autores, «identificar cuándo la somnolencia diurna excesiva se asocia con la acumulación de beta-amiloide podría ser muy importante para el desarrollo de intervenciones».
Para responder a esta pregunta, los autores contaron con la participación de 283 mujeres y varones con 70 o más años que habían cumplimentado distintos cuestionarios sobre su calidad de sueño en el momento de su inclusión en la investigación y que se habían sometido a un mínimo de dos pruebas de imagen cerebrales entre los años 2009 y 2016. Y unos participantes que, en 63 de los casos –el 22,3% de la muestra total–, padecían un exceso de somnolencia diurna.
Los resultados mostraron que los participantes que dormían poco o mal tenían una mayor acumulación de placas de beta-amiloide en regiones cerebrales asociadas a la enfermedad de Alzheimer que aquellos con un sueño de calidad.
También en líquido cefalorraquídeo
En definitiva, y si bien se trata de un estudio observacional –y no se pueden extraer conclusiones definitivas del tipo ‘causa y efecto’–, parece que la falta de sueño conlleva un incremento en los niveles cerebrales de una proteína implicada en el desarrollo del alzhéimer.
Unos resultados, en definitiva, que vuelven a mostrar que esta falta de sueño podría estar alertando de un mayor riesgo de padecer la enfermedad. Y es que como ya concluyera un estudio publicado el pasado verano, las personas que duermen poco tienen una mayor presencia de biomarcadores –proteína beta-amiloide y proteína tau– del alzhéimer en su líquido cefalorraquídeo.
Fuente: ABC
El Gobierno de C-LM incrementará en 2018 un 20% el programa de Termalismo Terapéutico para enfermos de Alzheimer
 El Gobierno de Castilla-La Mancha incrementará en 2018 un 20 por ciento el programa de Termalismo Terapéutico dirigido a enfermos de Alzheimer, de modo que llegará durante este año hasta los 350 usuarios.
El Gobierno de Castilla-La Mancha incrementará en 2018 un 20 por ciento el programa de Termalismo Terapéutico dirigido a enfermos de Alzheimer, de modo que llegará durante este año hasta los 350 usuarios.
La consejera de Bienestar Social, Aurelia Sánchez, ha avanzado este objetivo a la Junta Directiva de la Federación de Entidades de Enfermos de Alzheimer y otras demencias (Fedacam) de Castilla-La Mancha, que engloba a 31 entidades en la región, ha informado la Junta en nota de prensa.
Durante la reunión con Fedacam, ha expuesto que el objetivo es avanzar de los 200 usuarios de 2015 a los 350 en 2018, lo que supone un incremento global del entorno del 70 % en esta legislatura.
El Termalismo Terapéutico es un programa de ocio y tratamiento especializado, que incluye actividades terapéuticas, rehabilitadoras y lúdicas, al tiempo que ofrece un respiro a los cuidadores y se complementa con actividades de formación de profesionales.
Los participantes disfrutan de un periodo de descanso en compañía de las personas afectadas de Alzheimer de las que son cuidadores responsables.
El programa se realizará en diferentes turnos en la red de balnearios de la región y se unirá a la apuesta de la Consejería de Bienestar Social por mejorar la calidad de vida de los mayores y colaborar en el mantenimiento del sector de entidades termales, que es uno de los más potentes del país, ya que genera más de 600 puestos de trabajo directos y 1.700 indirectos.
El Gobierno regional, desde la Consejería de Bienestar Social, colabora con Fedacam en otros proyectos, entre ellos, el programa de Estimulación Cognitiva en Nuevas Tecnologías, el de Calidad en los Procesos, en el mantenimiento de la red de entidades federadas y en los nuevos servicios SEPAP- MejoraT.
En la reunión, han participado junto a la consejera de Bienestar Social, el director general de Mayores y Personas con Discapacidad, Javier Pérez; la directora general de Dependencia, Ana Saavedra; y por parte de FEDACAM: Pedro Saavedra; la tesorera, Inés Losa Lara; la secretaria, Concepción García González; la coordinadora de Secretaría Técnica, Gema Caballero, y la gerente de la asociación, Gema Gil Charco.
Fuente: LaCerca.com
La soja ayuda a la prevención del Alzheimer
- AINIA e INCLIVA investigan alimentos funcionales con genisteína para la prevención del Alzheimer
- La genisteína es una sustancia química de origen vegetal presente en plantas como la soja, el kudzu, el lúpulo o el trébol rojo.
AINIA centro tecnológico y el Instituto de Investigación Sanitaria (INCLIVA) están trabajando conjuntamente en el diseño y desarrollo de alimentos funcionales a partir de la ginesteína, una isoflavona obtenida de la soja con propiedades que podrían prevenir la enfermedad de Alzheimer.
Según los datos del Centro Nacional de Epidemiología, actualmente existen alrededor de 400.000 personas que padecen Alzheimer en España. La tendencia al envejecimiento de la población hace prever que esta incidencia va a aumentar exponencialmente en el futuro, por lo que la prevención y el tratamiento de esta enfermedad es de gran importancia.
En este sentido, existen evidencias epidemiológicas que muestran que la incidencia de esta enfermedad en la población, es menor en países que incluyen en su dieta diaria dosis elevadas de genisteína. La genisteína es una sustancia química de origen vegetal presente en plantas como la soja, el kudzu, el lúpulo o el trébol rojo.
Es por ello que se investiga el diseño de un alimento de ingesta diaria, de fácil masticación (para hacerlo accesible a la población de más edad), con la concentración de genisteína suficiente como para observar un efecto preventivo y que pueda venderse en supermercados o tiendas de alimentación.
Importancia de la prevención para frenar la enfermedad de Alzheimer
En la actualidad en la enfermedad de Alzheimer puede establecerse una aproximación diagnóstica en fases muy incipientes, y por tanto aumenta la posibilidad de iniciar tratamientos precoces, que son mucho más eficaces que los tardíos para ralentizar el avance de los síntomas. Este proyecto tiene como objetivo diseñar alimentos con alto contenido en genisteína, con potencial efecto preventivo de la enfermedad del Alzheimer y sin efectos secundarios conocidos.
En este proyecto trabajan conjuntamente el Centro tecnológico agroalimentario AINIA y el Instituto de Investigación sanitaria (INCLIVA), en el marco de la II Convocatoria de ayudas para actividades preparatorias de proyectos coordinados por la Red de Institutos Tecnológicos (REDIT). Así, el INCLIVA aporta su experiencia en la investigación de la enfermedad de Alzheimer así como los efectos de la genisteína en su prevención, y AINIA contribuye con su experiencia en el desarrollo y eficacia de productos basados en principios activos.
Con el fin de aproximar la investigación básica a la industria, el proyecto está abierto a la participación empresarial para desarrollar tanto el ingrediente funcional (genisteína) como el alimento con alto contenido en dicho principio activo.
El Síndrome del Ocaso o ‘Sundowning’, inquietud, ansiedad o agitación en la caída del sol en las personas con demencia
 • Tiene su explicación en un trastorno de los ritmos biológicos como consecuencia de las alteraciones cognitivas así como en una disminución de melatonina
• Tiene su explicación en un trastorno de los ritmos biológicos como consecuencia de las alteraciones cognitivas así como en una disminución de melatonina
Si al ponerse el sol, algunos mayores con demencias presentan una mayor agitación, confusión, ansiedad, irritabilidad, incluso pensamientos paranoicos o alucinaciones, no es nada extraño. Se trata del denominado “Síndrome del Ocaso” o “Sundowning” y es, según los expertos, un fenómeno muy común en pacientes con Alzheimer. Sus alteraciones cognitivas trastornan su reloj biológico interior, provocando que no reconozcan la hora de dormir o despertarse. Además, segregan menos melatonina, responsable de la regulación de los ritmos del sueño. Reducir el nivel de ruido, una mayor exposición a luz natural, evitar dormir por el día, la actividad física o la rutina, son algunas de las claves que recomienda Conchita García, doctora de la Dirección Asistencial de Sanitas Mayores para prevenir o superar el Sundowning.
Según un estudio de la publicación médica The American Journal of Psychiatry, este síndrome es más frecuente de lo que creemos y constituye uno de los fenómenos más comunes que ocurren en la medicina geriátrica. Puede definirse como un episodio adverso psicológico conductual, presentado por algunos enfermos con demencia y Alzheimer, que se vuelven particularmente inquietos, agresivos y agitados por la tarde y al anochecer.
Uno de los factores más importantes que lo provocan es la alteración de los ritmos biológicos, o ritmos circadianos, del enfermo. “Los ciclos de sueño, que en una persona sin alteraciones cognitivas se repiten de forma cíclica y natural regidos por nuestro reloj biológico interior, no se dan con la misma regularidad en enfermos con demencia. Ellos carecen de ese ‘aviso’ natural que nos da nuestro cuerpo y que nos dice cuándo debemos dormir y cuándo despertar”, explica el Conchita García.
Asimismo, añade, que uno de los responsables de la regulación de los ritmos de sueño en los humanos es la melatonina. Esta hormona es segregada por la glándula pineal, que se encuentra claramente disminuida en enfermos con demencia.
Cuando se acerca la hora de dormir, las personas que padecen este síndrome presentan agitación y comportamientos como tirar, coger o manosear objetos. Pueden pronunciar monólogos o provocar discusiones animadas y subidas de tono. También es común la confusión y desorientación que conduce a un estado de miedo y ansiedad, irritabilidad, ira, apatía y depresión. Asimismo, son frecuentes las llamadas conductas deambulatorias y un aumento de la actividad nocturna, desencadenando insomnio durante la noche que, posteriormente, condiciona un estado de somnolencia diurna. Otras manifestaciones clínicas pueden ser el pensamiento paranoico y las alucinaciones.
Tratamiento y prevención
La doctora apunta algunas medidas para afrontar el Sundowning:
- Medidas ambientales: por la noche, una correcta iluminación nocturna más tenue así como reducir paulatinamente el nivel de ruido del lugar y poner música relajante. Por la mañana, iluminación creciente, especialmente, a partir de las 6 y las 9, para ayudar al paciente en la reorientación.
- Medidas de planificación: la restricción del sueño durante el día puede mejorar el sueño nocturno. Se puede mantener a la persona ocupada mediante actividades simples, repetitivas, que no supongan mucho esfuerzo. También es recomendable proporcionar técnicas de higiene del sueño y supervisar al paciente en la noche.
- Medidas farmacológicas: el tratamiento farmacológico se ha centrado en corregir las deficiencias en la regulación del ritmo circadiano.
- Medidas médicas: las dificultades para conciliar el sueño o el mantenimiento de la agitación y conducta perturbadora, puede generar dolencias físicas, o problemas médicos del paciente. Incontinencia urinaria y fecal, alteraciones sensoriales, inmovilismo, labilidad emocional, ansiedad, dolor y deshidratación. El tratamiento y seguimiento médico adecuado y una correcta supervisión supondrán un abordaje eficaz del tratamiento.
- Medidas nutricionales: estados de desnutrición pueden precipitar situaciones de agitación. La revisión dietética, restricción de dulces y de consumición de cafeína, una conveniente hidratación y aporte proteico son de vital importancia. Es muy recomendable convertir las comidas en un hábito y crear una rutina.
El Procurador del Común, Javier Amoedo, defiende la discapacidad para los mayores con Alzhéimer
 El Procurador del Común insta a la Junta de Castilla y León a que considere los centros para su tratamiento recursos para la discapacidad neurodegenerativa.
El Procurador del Común insta a la Junta de Castilla y León a que considere los centros para su tratamiento recursos para la discapacidad neurodegenerativa.
«Que se proceda a la realización de los estudios necesarios para el reconocimiento de las personas con Alzhéimer como personas mayores con discapacidad a todos los efectos, y de los centros destinados a los enfermos de Alzhéimer como centros de atención a personas con discapacidad neurodegenerativa (con independencia de su catalogación, asimismo, como centros para personas mayores), con la aplicación de las ventajas económicas y asistenciales que, en su caso, de dicho reconocimiento puedan derivar para los afectados, sus familias y asociaciones del sector». Esa es la recomendación textual que el Procurador del Común, Javier Amoedo, hace en una resolución enviada a la Consejería de la Presidencia de Castilla y León.
De hecho, como recoge el dictamen del Procurador, un enfermo de Alzheimer percibe de ayuda por una plaza concertada en un centro de día 22,96 euros por día, mientras que una persona con discapacidad en la misma situación percibiría entre 32,72 y 43,12 euros al día.
Unas ayudas que se incrementan para personas con enfermedad mental, que tendría plaza concertada en un centro de día por un precio de 44 euros y hasta los 51,95 euros para personas con autismo.
La actuación del Procurador del Común se produce tras recibir varias quejas en las que se ponía de manifestó la discriminación que, para las personas afectadas por el Alzheimer, genera no encontrarse incluidas en el grupo de personas con discapacidad sino de personas mayores.
«Una situación que no se corresponde ni con los parámetros de dependencia ni de discapacidad», ha apuntado el Procurador del Común.
Esta circunstancia se justifica por la Consejería de Familia en que el Alzheimer afecta principalmente a personas con 65 años o más y es una de las principales causas de dependencia en la vejez, de forma que su principal factor de riesgo es la edad.
Si bien el Procurador reconoce que el Alzheimer se observa como una evolución lógica de la edad y era sinónimo de envejecimiento, también reconoce que el tiempo ha venido a demostrar que el diez por ciento de los enfermos son menores de 65 años.
Una situación que atestiguan las asociaciones destinadas a paliar esta enfermedad, que cada vez atienden a más personas con edades comprendidas entre los 42 y 60 años, y que, por lo tanto, no deberían ser encuadradas en el sector de personas mayores.
Por todo ello, el Procurador ha considerado necesario el reconocimiento de una persona con Alzheimer como persona mayor con discapacidad a todos los efectos.
Además, defiende el reconocimiento de los centros destinados a enfermos de Alzheimer como centros de atención a personas con discapacidad neurodegenerativa con independencia de su catalogación.
Al respecto, el Procurador ha recordado que el Ministerio de Sanidad incluyó, dentro de los servicios dirigidos a las personas con discapacidad, el Centro de referencia estatal de atención a personas con Alzheimer y otras demencias de Salamanca.
A pesar de ello, el Procurador ha advertido que la falta de reconocimiento de estos enfermos como mayores discapacitados está «generando importantes repercusiones económicas y asistenciales», situando a las personas con Alzheimer en un estado de desventaja frente al resto de personas con discapacidad.
Fuente: La Vanguardia
Cuatro de cada diez personas que viven con alzhéimer se enfrentan a diario a barreras arquitectónicas
 • Jornada Arquitectura e Innovación para las personas con demencia
• Jornada Arquitectura e Innovación para las personas con demencia
• Solo dos de cada diez hogares de enfermos de alzhéimer disponen de accesos y zonas comunes adaptados
• Las barreras físicas provocan tristeza y agitación en las personas que viven con esta enfermedad
• El urbanismo puede contribuir a la mejora de su calidad de vida con medidas sencillas como la inclusión de señales direccionales o códigos de colores
• Los tratamientos no farmacológicos, como las salas Snoezelen o la musicoterapia, se sirven también de la adaptación del entorno
El número de personas que vive con alzhéimer en España es de cerca de 1,2 millones. En nuestro país, uno de cada cuatro hogares convive con esta enfermedad, según datos de la Confederación Española de Alzheimer, CEAFA. Sin embargo, ellos y sus cuidadores hacen frente a entornos poco amigables fuera y dentro de sus hogares. La jornada Arquitectura e Innovación para las personas con demencia, organizada por Sanitas Mayores y la Universidad Pompeu Fabra, ha reunido hoy en Barcelona a expertos internacionales con propuestas pioneras para adaptar esos ambientes a las necesidades de vivir con demencia y para aplicar la innovación médica al cuidado de estas personas.
El profesor Graham Stokes, director global de Cuidados de Demencia de Bupa, ha abierto esta jornada de debate y en su intervención ha puesto de relieve el difícil panorama al que hacen frente a diario las personas que viven con demencia y sus cuidadores. “Vivimos en sociedades cada vez más envejecidas, la realidad es que la demencia es hoy uno de los grandes retos globales de salud con 46,8 millones de afectados en el mundo. Todo esto se da en entornos cada vez más urbanizados, en grandes ciudades. Por esto, adaptar estos entornos a las necesidades de estas personas es una medida más para hacer frente a este reto”. Por otro lado, Stokes ha incidido en que “es fundamental ampliar nuestras herramientas de lucha contra el alzhéimer con la aplicación de técnicas innovadoras en el tratamiento de los síntomas de una enfermedad que, hoy por hoy, no tiene cura”.
Creación de entornos amigable con la demencia, adaptación de los espacios domiciliarios y urbanos
 Respecto a la necesidad de adaptación de los entornos, cabe destacar que un tercio de los cuidadores de enfermos de alzhéimer se encuentra alguna barrera física al menos una vez al día. Son datos del Estudio Sanitas Barreras físicas y Alzheimer, que afirma además que un 43% se topa con esta realidad cada vez que sale de casa. Ocho de cada diez cuidadores afirma que no detectan compromiso social para convertir nuestras ciudades en entornos amigables con la demencia.
Respecto a la necesidad de adaptación de los entornos, cabe destacar que un tercio de los cuidadores de enfermos de alzhéimer se encuentra alguna barrera física al menos una vez al día. Son datos del Estudio Sanitas Barreras físicas y Alzheimer, que afirma además que un 43% se topa con esta realidad cada vez que sale de casa. Ocho de cada diez cuidadores afirma que no detectan compromiso social para convertir nuestras ciudades en entornos amigables con la demencia.
Los ponentes han coincidido en señalar el hogar como uno de los primeros puntos de actuación. Más si se tiene en cuenta que ocho de cada diez personas que viven con esta enfermedad son cuidados en domicilios privados pero, solo dos de cada diez hogares disponen de accesos y zonas comunes adaptados.
El arquitecto Mauro Cuesta, encargado de adaptar las infraestructuras de Sanitas Mayores a las necesidades de los residentes, ha explicado las medidas a tomar para hacer del hogar un entorno amigable con la demencia. “Algunas de las medidas que es necesario tomar para adaptar el hogar pasan por considerar los criterios de proporcionales del espacio; eliminar o controlar los elementos de riesgo físico o que puedan generar situaciones de estrés; adaptar las texturas y colores de manera que se cree un contraste adecuado; adaptar espacios exteriores o de transición; facilitar la accesibilidad más allá de los requerimientos legales; elegir muebles ergonómicos con adaptación en altura; disponer de cama adaptada; o adaptar la iluminación en cuanto a intensidad y temperatura de color”, ha comentado Cuesta. “Lo fundamental es que cualquier adaptación pase por comprender las necesidades reales de las personas con demencia y la percepción que tienen estas personas a nivel visual, acústico y espacial”, ha sentenciado el experto de Sanitas.
Estas modificaciones en los hogares, tienen incidencia directa en el estado de las personas con viven con demencia. “La adaptación del entorno mejora los síntomas de la enfermedad”, afirma David Curto, jefe de Dirección Asistencial de Sanitas Mayores. “Por ejemplo, los colores llamativos pueden provocar en un enfermo episodios de estrés, por lo que es recomendable pintar la casa con tonos suaves y evitar muebles de colores llamativos. Sin embargo, aquí nos encontramos con otra barrera y es el coste de realizar estas reformas. Tres de cada diez cuidadores afirma que los espacios comunes no están adaptados por motivos económicos”, ha añadido Curto.
“Los problemas que se derivan del cuidado domiciliario de un enfermo de estas características son innumerables y suelen repercutir de manera importante, en la salud y en la calidad de vida tanto del paciente como de sus cuidadores. Adaptar el hogar tiene un impacto muy positivo en las vidas de nuestros seres queridos pero faltan recursos”, ha afirmado Paloma Ruth Guzmán de la Asociación de Familiares de personas con alzhéimer de Málaga.
Ante este panorama, la innovación y la investigación son motores de cambio. Lesley Palmer, directora de Arquitectura en el Centro de Desarrollo de Servicios para la Demencia de la Universidad de Stirling, ha presentado la aplicación IRIDIS, “la primera App que permite evaluar digitalmente cuán amigable para la demencia es su entorno y saber cómo mejorarlo”. Por su parte, María José Moreno, de la Fundación Aubixa, ha compartido los avances en el proyecto de “un foro permanente para el diseño innovador de un entorno urbanístico inclusivo y comunicativo adaptado al envejecimiento, así como la creación de un banco de conocimientos y recursos destinados a esta materia”. “A veces se trata de aplicar adaptaciones sencillas como señales direccionales al nivel de los ojos o códigos de colores de cara a favorecer la orientación. Pero debemos fijar y aplicar unos estándares”, ha apuntado Elena Marco de la Universidad West of England, en Bristol, Inglaterra.
Innovación e investigación, la importancia de los tratamientos no farmacológicos
Las intervenciones ambientales que buscan promover las capacidades funcionales se encuentran en la actualidad dentro de los tratamientos no farmacológicos más efectivos para las personas con demencia. “Las terapias no farmacológicas nos ayudan a paliar sus efectos y a mejorar la calidad de vida de los pacientes. La reminiscencia, la musicoterapia, la arteterapia, las salas multisensoriales, la relajación o la terapia con animales son algunas de las modalidades”, ha comentado el doctor David Curto, jefe de Dirección Asistencial de Sanitas Mayores.
«La realidad es que, hoy por hoy, no existen tratamientos curativos para estos procesos neurológicos. Las pruebas de neuroimagen (como la Resonancia Magnética estructural) son importantes en el diagnóstico ya que predicen la conversión a deterioro cognitivo leve en la población anciana sana con un año de antelación”, ha explicado Alba Sierra-Marcos, coordinadora de Neurología del Hospital Sanitas CIMA.
Por lo que respecta a las salas multisensoriales o terapia Snoezelen, la doctora Carme Solé, de la Universidad Blanquerna- Ramon Llull, que actualmente investiga con Sanitas Mayores las ventajas de esta terapia, ha apuntado que “están recogiendo resultados esperanzadores a nivel cognitivo, afectivo y de calidad de vida utilizando estímulos visuales (pintura fluorescente, proyectores de luz, linternas), auditivos (panel de sonidos, música), olfativos y gustativos (aromas, degustaciones), táctiles (peluches, texturas), vestibulares (columpios, hamacas) y propioceptivos (sillas, almohadas, piscina de bolas)”
La profesora Emilia Gómez, del Grupo de Tecnología de la Música, Departamento de Tecnologías de la Información y Comunicación, UPF, ha explicado cómo “la música es una herramienta muy efectiva para estimular el trabajo con las emociones, que favorezcan su expresión y promuevan un estado de ánimo más positivo”. Por su parte, Guillaume Lefebvre – director de Operaciones de Siel Bleu, se ha referido a “los beneficios de los programas de actividad física adaptada sobre la calidad de vida así como sobre las facultades cognitivas y físicas. Beneficios que se trasladan también a los cuidadores”.
El Plan Nacional de Alzheimer, promovido desde su inicio por CEAFA, cada vez más cerca
 -Fernando Vicente, Vocal-Asesor de la Dirección General del Imserso y Coordinador del Plan Nacional Alzheimer: “Quien tiene la “culpa” de la elaboración del Plan Nacional de Alzheimer sois vosotros, CEAFA”.
-Fernando Vicente, Vocal-Asesor de la Dirección General del Imserso y Coordinador del Plan Nacional Alzheimer: “Quien tiene la “culpa” de la elaboración del Plan Nacional de Alzheimer sois vosotros, CEAFA”.
-Paloma Casado, Subdirectora General de Calidad y Cohesión del Ministerio de Sanidad, Servicios Sociales e igualdad, estuvo presente en la clausura y comentó: “no podemos mejorar la calidad asistencial sin la luz y la información que nos dan los pacientes y familiares”
Con las palabras de Paloma Casado, Subdirectora General de Calidad y Cohesión del Ministerio de Sanidad, Servicios Sociales e Igualdad, de Fernando Vicente, Vocal-Asesor de la Dirección General del Imserso y Coordinador del Plan Nacional Alzheimer y Cheles Cantabrana, Presidenta de CEAFA, se dio por concluido el VII Congreso Nacional de Alzheimer que durante tres días se ha estado celebrando en Málaga organizado por CEAFA y en el que se han dado cita más de 450 personas.
En la última sesión plenaria del Congreso se abordó la ponencia “Participación para la acción. Hacia la Política de Estado de Alzheimer”, en la que la Presidenta de CEAFA, Cheles Cantabrana recordó que “CEAFA somos 310 asociaciones que participamos en este proyecto colaborativo común que nos ha permitido reivindicar mejoras en la atención a nuestro colectivo. Pero, y este es el gran paso, también nos ha facultado para hacer propuestas trascendentes, con alcance, para transformar la sociedad”.
Cheles Cantabrana añadió: “En los últimos años hemos trabajado hombro con hombro en proyectos que han dado lugar, entre otras cosas, a documentos que CEAFA ha trasladado al Grupo Estatal de Demencias. Esa documentación ha sido primordial para confeccionar el Plan Nacional de Alzheimer, que en breve verá su aprobación”.
Y concluyó Cheles Cantabrana “Cuando ya se tiene un Plan (y nosotros tendremos el Plan Nacional de Alzheimer) es cuando más necesaria será una política. Por lo tanto, a partir de ahora vamos a HACER (en mayúsculas) Política de Estado”.
En la ponencia también intervino Fernando Vicente, quien destacó que “hace falta un Plan Nacional de Alzheimer porque es una prioridad de salud pública y un problema sociosanitario de primer orden. Y quien tiene la culpa de este plan sois vosotros, CEAFA, porque aunque quede mal hablar de grupos de presión, cuando son creados por la sociedad civil, como es vuestro caso, tenéis todo el derecho a influir en las administraciones para poner en marcha y sacar adelante este Plan Nacional de Alzheimer”.
Y añadió “el objetivo siempre es el mismo: plantar cara al reto sociosanitario que supone el Alzheimer y lograr una sociedad sensibilizada con la enfermedad donde la persona afectada y su familia sean el centro de atención”.
Por último, señaló que “ya se están dando los últimos pasos para aprobar el Plan Nacional de Alzheimer, actualmente solamente queda su presentación y aprobación en el Consejo Interterritorial, con lo que se espera que antes de final de año pueda estar aprobado”.
Acto de clausura del VII Congreso Nacional de Alzheimer
Para concluir el Congreso, Paloma Casado, comentó: “Es un honor poder clausurar este Congreso único y tan importante. El ministerio tiene como objetivo mejorar la calidad asistencial de las enfermedades que tanto influyen en nuestra sociedad. Pero no podemos hacerlo sin la luz y la información que nos dan los pacientes y sus familiares. Por eso, espero que todas las conclusiones que salgan de este Congreso, nos las hagáis llegar para seguir trabajando y mejorando”
Fernando Vicente, por su parte, señaló “que hoy estemos aquí en esta clausura la parte sanitaria y la parte social del Ministerio, es una declaración de intenciones muy clara de lo que queremos poner en marcha y que ya está dando sus frutos y se confirmará con el Plan Nacional de Alzheimer. Desde la administración siempre estaremos por detrás para ayudar a la sociedad civil a poner en marcha sus proyectos”.
Por último, Cheles Cantabrana agradeció a todas las personas, empresas e instituciones que han hecho posible este VII Congreso Nacional de Alzheimer y les emplazó “hasta dentro de dos años” y declaró clausurado el congreso.
Para más información:
WEB del Congreso: http://congresonacionaldealzheimer.org/













