salud
Con motivo del día internacional del Alzheimer, que se celebra el próximo día 21, Sanitas convoca la #Semanadelrecuerdo
- A través de la fotografía y el relato salen a la luz emociones y sentimientos de las personas que viven con demencia y su entorno.
- Platea Madrid acogerá una exposición de las fotografías ganadoras del concurso «Fotografía un Recuerdo» del 19 al 26 de septiembre.
- El próximo 20 de septiembre se presentará el libro de relatos Mientras no te olvide.
En el contexto del día del alzhéimer el próximo 21 de septiembre, Sanitas ha impulsado dos iniciativas para celebrar la #SemanadelRecuerdo con historias que acercan la realidad del día a día de mayores con demencia y concienciar sobre el alzhéimer.
La semana arrancará el 19 de septiembre con la inauguración de la exposición de fotografías «Fotografía un Recuerdo» en Platea Madrid, donde se podrá disfrutar de las fotografías ganadoras del concurso realizado a través de Instagram. El objetivo: estimular la memoria almacenando recuerdos a través de la fotografía, mostrando todo aquello que ayude a recordar y que evoque emociones y sentimientos.
Un día después, en el Hotel Iberostar Las Letras Gran Vía se presentará el libro de relatos «Mientras no te olvide» en colaboración con Plataforma Editorial y con la presencia de Álvaro Bilbao, neuropsicólogo y autor de libros como «Cuida tu cerebro y mejora tu vida», que compartirá su visión del recuerdo y la memoria.
El libro contiene 12 historias inspiradas en la realidad del día a día de mayores con demencia ganadoras de un concurso de relatos seleccionados por un jurado compuesto por el doctor Antonio Burgueño, director técnico del Programa «Desatar al anciano y al enfermo de alzhéimer» de CEOMA (Confederación Española de Organizaciones de Mayores); Jordi Nadal y María Alasia, en calidad de director y secretaria del certamen por parte de Plataforma Editorial; y Mónica Paramés, secretaria general de Sanitas; Yolanda Erburu, directora de Comunicación, RSC y Fundación Sanitas; Pedro Cano, director de Innovación Médica de Sanitas Mayores.
A través de la fotografía y el relato salen a la luz emociones y sentimientos de las personas que viven con demencia y su entorno.
Platea Madrid acogerá una exposición de las fotografías ganadoras del concurso «Fotografía un Recuerdo» del 19 al 26 de septiembre.
El próximo 20 de septiembre se presentará el libro de relatos «Mientras no te olvide».
- 19 al 26 de septiembre: Exposición «Fotografía un Recuerdo» en Platea Madrid, C/ Goya, 5 – 7
- 20 de septiembre: Presentación del libro de relatos Mientras no te olvide en el Hotel Iberostar Las Letras Gran Vía, C/ Gran Vía, 11, a partir de las 18.00 h.
El PDeCAT pedirá a la Comisión de Sanidad que mejore la cobertura vacunal en población adulta de 50 a 60 años
 El Partit Demòcrata (PDeCAT) ha presentado una Proposición no de Ley (PNL) en la Comisión de Sanidad del Congreso por la que pretende que el Gobierno de Pedro Sánchez impulse la vacunación y controle las enfermedades prevenibles mediante un sistema completamente diferente al que, hasta día de hoy, gestiona la Agencia Española del Medicamento y Productos Sanitarios (Aemps).
El Partit Demòcrata (PDeCAT) ha presentado una Proposición no de Ley (PNL) en la Comisión de Sanidad del Congreso por la que pretende que el Gobierno de Pedro Sánchez impulse la vacunación y controle las enfermedades prevenibles mediante un sistema completamente diferente al que, hasta día de hoy, gestiona la Agencia Española del Medicamento y Productos Sanitarios (Aemps).
En su texto, el PDeCAT insta al Gobierno a revisar y modificar el modelo actual de toma de decisiones sobre la introducción o no de una vacuna en el calendario sistemático español (y con ello su financiación con fondos públicos). El Grupo Mixto toma como ejemplo el sistema británico, que afirman que dotaría al método español de «mayor transparencia y rigor técnico”.
A nivel europeo, el PDeCAT manifiesta la necesidad de impulsar y cooperar para el establecimiento de un sistema europeo de intercambio de información en materia de vacunación y de una tarjeta europea de vacunación compartida electrónicamente.
El partido pedirá a la Comisión de Sanidad que mejore la cobertura vacunal en población adulta, de 50 a 60 años, en relación con el neumococo y la gripe; «algo que evitarían ingresos por complicaciones de estas dos enfermedades y favorecerían el envejecimiento saludable”.
Instan al Gobierno a analizar y abordar las causas de la reticencia a la vacunación y mejorar la aceptación de la vacunación tanto a nivel estatal como a nivel de la UE, con mayor formación, transparencia y control e información de los efectos adversos potenciales de las vacunas.
En su argumentación de motivos, los políticos catalanes han puesto en valor que las vacunas suponen “una gran contribución a la prevención y control de enfermedades infecciosas y son consideradas como uno de los éxitos más relevantes en medicina y una piedra angular de la salud pública” aunque los movimientos antivacunas intenten derribarlas y cada día se integren más en la sociedad.
Ejemplo de la epidemia de sarampión
Recuerda el partido el problema que supone para la salud pública la tendencia antivacunas con el ejemplo del sarampión. En cifras, hasta el 80 por ciento de adolescentes y adultos que contrajeron esta enfermedad en 2017 no habían sido vacunados, “aunque la vacuna contra el sarampión está disponible de forma gratuita en todos los países de la UE”.
Por todo ello, y dado que las enfermedades infecciosas prevenibles con vacunas no se circunscriben ni se limitan a las fronteras de los estados, “es imprescindible e indiscutible actuar juntos a nivel de la UE, e incluso a nivel global”.
Para ejecutar su medida, el PDeCAT toma como referente la propuesta de la Comisión Europea para la cooperación a la hora de emprender acciones con el objetivo de aumentar la cobertura de vacunación y para reducir las desigualdades y las brechas en la inmunización, asegurando que todos en la UE tengan acceso a las vacunas.
Un calendario vacunal único para adultos
A este respecto, el Partido Popular en el Congreso de los Diputados también ha registrado una Proposición no de Ley (PNL) por la que los de Pablo Casado van a solicitar que el Gobierno socialista impulsar, a través del Consejo Interterritorial del Sistema Nacional de Salud, un calendario vacunal común para adultos.
Según el texto presentado que se debatirá en la Comisión de Sanidad, los populares creen que sería necesario la implicación de los profesionales sanitarios y pacientes “con el objeto de elevar la tasa de cobertura y prevenir enfermedades entre esta población”.
En su argumentación de motivos, el PP acusa que, aunque la vacunación es una de las estrategias coste-efectividad más importantes en la prevención primaria de las enfermedades infecciosas, no está muy instaurada en la población adulta. Frente al 95 por ciento de tasa de vacunación de niños, en adultos (en el caso de la gripe que es de las más extendidas) está en un 57 por ciento.
“Estas bajas tasas de vacunación del adulto pueden traer consigo consecuencias de gran transcendencia en el ámbito de la salud pública, pudiendo llegar a desplazar enfermedades propias de la infancia a la edad adulta, y provocando mayores complicaciones. Además, no debe olvidarse que los adultos son una fuente de infección para colectivos sin protección, como es el caso de los lactantes, y que se pueden dar brotes en colectivos de adultos no inmunizados o con bajas coberturas de vacunación”, finalizan en el texto presentado ante el Congreso de los Diputados.
Fuente: redacción médica
Las altas temperaturas son una de las principales causas de mortalidad en los mayores durante el verano
 • Las provincias de Madrid, Barcelona, Vizcaya y Sevilla registran un mayor número de defunciones por calor
• Las provincias de Madrid, Barcelona, Vizcaya y Sevilla registran un mayor número de defunciones por calor
• Los mayores que padecen enfermedades crónicas, están polimedicados o sufren deterioro cognitivo son el grupo más vulnerable de la población
A comienzos de siglo se sucedieron algunos episodios de temperaturas extremas en Europa Occidental, especialmente durante el verano de 2003. Se calcula que en esos tres meses fallecieron 70.000[1] personas más de las que suelen registrarse en esa época del año. El Centro Nacional de Epidemiología cifró en España 6.400 muertes debidas al calor durante ese verano. Por provincias, las estadísticas[2] establecen que hay más muertes por altas temperaturas en las áreas de mayor concentración poblacional como Madrid, Barcelona, Vizcaya o Sevilla.
Tal y como señala la Dirección General de Salud Pública de la Comunidad de Madrid, la mayoría de las defunciones ocasionadas por las altas temperaturas se producen en ancianos[3], muchos de los cuales sufren alguna enfermedad crónica que puede verse agravada por la deshidratación y la falta de sueño. “Los mayores de 65 años que padecen enfermedades crónicas, están polimedicados o sufren deterioro cognitivo son más vulnerables al calor porque su situación basal puede desestabilizarse más fácilmente”, comenta David Curto, jefe de Gestión Asistencial de Sanitas Mayores.
Síntomas de un golpe de calor y cómo evitarlo
Un organismo envejecido tiene menor capacidad para percibir la temperatura y la sed, por lo que tiende a adoptar menos medidas para protegerse del clima o mantenerse hidratado. Además, generalmente los mayores también presentan dificultades para identificar los síntomas propios de un golpe de calor como el cansancio, la confusión o la falta de sudoración, que suelen atribuir directamente a los efectos de la edad.
Esto tiene todavía mayor dificultad para las personas que padecen una enfermedad cardiaca o respiratoria crónica. También “en los casos con deterioro cognitivo, dada la dificultad de expresarse y de reconocer los síntomas de un golpe de calor”, apunta el doctor David Curto.
Desde la Dirección Asistencial de Sanitas Mayores recomiendan prestar especial atención al nivel de deshidratación ya que esta es crucial en la recuperación. Si el desnivel es importante, se puede llegar a generar un fallo multiorgánico que afectará a órganos vitales como riñones, corazón y cerebro. “Si hay alguna duda sobre la cantidad de líquidos ingeridos, podemos fijarnos en los labios o en la temperatura de la piel. Si los labios y las comisuras están secos y no hay salivación, y si la piel está fría y no hay presencia de sudor, a pesar de las altas temperaturas, podemos interpretar que existe cierto grado de deshidratación. Valorar el estímulo-respuesta durante una conversación también puede darnos alguna pista, confusión y aturdimientos son síntomas directos”, apunta el doctor Curto.
Por supuesto, evitar la exposición al sol, mantener la casa ventilada y fresca, comer ligero y no realizar ejercicio físico durante las horas de más calor son algunas claves para evitar un golpe de calor, tanto en los mayores como en cualquier otro individuo.
Cómo reaccionar ante un golpe de calor
Si se detectan algunos de los síntomas indicados anteriormente, el doctor Curto recomienda seguir estos cinco pasos:
- Refrescar el ambiente en la medida de lo posible, ya sea encontrar un lugar con sombra o si utilizar algún aparato de ventilación (aire acondicionado, ventilador, etc.).
- Reducir la temperatura de la persona afectada: quitarle algo de ropa, abanicarle y utilizar compresas de agua fría en nuca y cuello.
- Buscar una posición semiincorporada, en la que la persona afectada mantenga la cabeza levantada para facilitar la entrada de aire al sistema respiratorio.
- Darle de beber agua fresca a pequeños sorbos para reducir la temperatura corporal y rehidratarse.
- Dirigirse a un servicio médico para que pueda comprobar su estado de salud.
Si llegado al punto cuatro no se aprecia mejoría o si la persona ha perdido el conocimiento, es necesario tumbarla bocarriba con las piernas flexionadas y llamar inmediatamente a urgencias para que un equipo profesional sanitario se desplace al lugar indicado y puedan continuar con la intervención.
[1] Death toll exceeded 70,000 in Europe during the summer of 2003. Comptes Rendus Biologies.
[2] Mortality attributable to extreme temperatures in Spain: A comparative analysis by city. Environmental International.
[3] Vigilancia y control de los efectos de las olas de calor 2017. Plan de respuesta ante los riesgos. Dirección General de Salud Pública de la Comunidad de Madrid.
¿Por qué los adultos mayores duermen menos?
 Los adultos mayores duermen menos debido a la reducción de los niveles de melatonina, entre otros cambios en el organismo como el ciclo del sueño.
Los adultos mayores duermen menos debido a la reducción de los niveles de melatonina, entre otros cambios en el organismo como el ciclo del sueño.
Conforme pasan los años, los hábitos y ritmo de sueño se modifican y pueden generar cambios de humor y pérdida de memoria en los adultos mayores.
Cifras de la Organización Mundial de la Salud (OMS), proyectan que entre los años 2015 y 2015, el porcentaje de habitantes mayores de 60 años en el planeta casi se duplicará, pasará del 12% al 22%. Al respecto, la Secretaría de Salud (Ssa), estima que en México habitan cerca de 13 millones de personas adultas mayores.
El Instituto del Sueño refiere que conforme pasan los años, el sueño se vuelve más frágil, aunque los adultos mayores se encuentren saludables; cuando pasan los años, conciliar el sueño se complica, se duerme distinto.
Adultos mayores duermen menos: ¿por qué?
El Instituto del Sueño revela que las personas mayores duermen menos por la noche, comparado con niños y adultos jóvenes, sin embargo, necesitan menor cantidad de sueño que los los jóvenes.
Los adultos mayores duermen menos debido a la reducción de los niveles de la hormona que regula el ciclo del sueño (melatonina), entre otros cambios en el organismo como el ciclo del sueño.
Al respecto, la Procuraduría Federal del Consumidor (Profeco), refiere que a partir de los 55 años, las personas pueden presentar problemas para conciliar el sueño.
Cuando el sueño se vuelve frágil, las personas pueden despertarse frecuentemente por la noche.
Dormir adecuadamente influye en la memoria y las alteraciones del sueño pueden generar enfermedades mentales o enfermedades cardíacas.
La Profeco también otorga las siguientes recomendaciones para que las personas mayores duerman mejor:
1. Dormir en una habitación totalmente oscura
2. Establecer un horario fijo para levantarse y acostarse de la cama
3. No tomar líquidos antes de dormir
4. Realizar actividad física de forma regular
5. Ejecuta una rutina de relajación que tenga una duración de al menos 15 minutos
6. Evita consumir té, chocolate, café, bebidas energéticas o refrescos por lo menos 6 horas antes de dormir
7. Evita las bebidas alcohólicas
8. Evita el consumo de tabaco
9. Toma cada día una siesta en un mismo horario
10. Evita dormir con la televisión encendida.
Estos cambios en el sueño pueden generar fatiga y somnolencia durante el resto del día, además de la reducción de la concentración, memoria y capacidad cognitiva.
Fuente: sumedico.com
La amenaza de la deshidratación se ciernes sobre nuestro mayores
 Los especialistas insisten en la grave amenaza que supone la deshidratación de las personas mayores y más ante elevadas temperaturas como las de estos días.
Los especialistas insisten en la grave amenaza que supone la deshidratación de las personas mayores y más ante elevadas temperaturas como las de estos días.
Aconsejan tomar diariamente 2 litros de líquido en el caso de las mujeres y 2,5 litros en el de los hombres distribuidos a lo largo del día, siendo el 80% procedentes de bebidas, incluida el agua, y un 20% de los alimentos.
No hay que esperar a tener sensación de sed para beber por lo que es bueno tener agua u otras bebidas a mano, que contengan el menor contenido posible de azúcar añadido.
Es conveniente también conveniente comenzar el día con un vaso de agua de unos 200 ml para facilitar la motilidad intestinal y mantener las bebidas a temperatura moderada (entre 8 ºC y 14 ºC).
Igualmente se aconseja tomar frutas, verduras y ensaladas que pueden ayudar a mantener una adecuada hidratación.
Otras pautas que dan los especialistas son elegir las bebidas de acuerdo con el nivel de actividad física, la temperatura ambiental, las necesidades fisiológicas y el estilo de vida.
Y así es bueno aumentar la ingesta de líquidos en ambientes calurosos y antes, durante y después de realizar actividad física, sin dejar de consumir durante el día infusiones, caldos, zumos y néctares de frutas, lácteos y otras bebidas a poder ser con poco o nada de azúcar.
Fuente: noticias de Navarra
Cada vez más personas mayores en Japón devuelven sus licencias de conducción voluntariamente
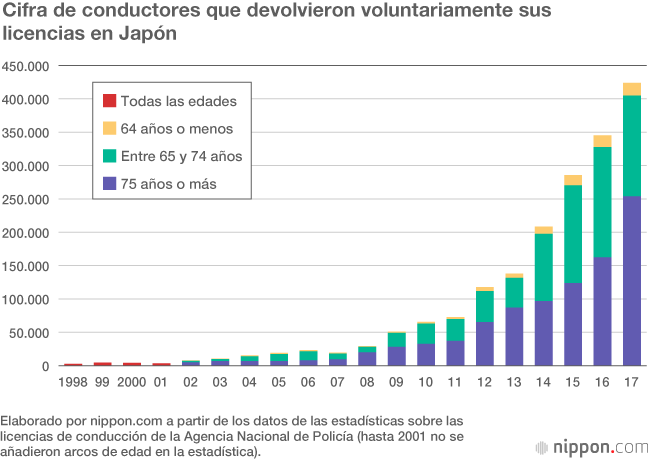 Más personas de la tercera edad están devolviendo sus permisos de conducir de forma voluntaria en los últimos años. Esta tendencia ha ido expandiéndose tras una serie de accidentes de tráfico graves y con la introducción de pruebas psicotécnicas obligatorias para los conductores mayores de 75 años.
Más personas de la tercera edad están devolviendo sus permisos de conducir de forma voluntaria en los últimos años. Esta tendencia ha ido expandiéndose tras una serie de accidentes de tráfico graves y con la introducción de pruebas psicotécnicas obligatorias para los conductores mayores de 75 años.
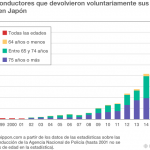
Un creciente número de personas de la tercera edad en Japón están devolviendo de forma voluntaria sus licencias de conducir. En 1998 se introdujo un nuevo sistema como respuesta al envejecimiento de la población japonesa, pero solo a partir del 2012 el número de conductores de avanzada edad que decidieron entregar sus permisos comenzó a aumentar de forma notable. El número de personas que han animado a las personas mayores directamente o a través de sus familias a entregar las licencias también ha ido aumentando entre la sociedad. Esta tendencia ha surgido como respuesta a los frecuentes accidentes de tráfico graves provocados por conductores de la tercera edad, como el atropello de peatones al confundir el pedal del acelerador con el del freno o accidentes provocados por conductores que viajaban en el sentido erróneo en la autopista.
En 2017 un total de 423.800 personas mayores devolvieron sus permisos de conducción, la cifra más alta desde que se introdujese dicho sistema. Entre ellas, ese año 253.900 personas de 75 años o más devolvieron sus permisos, lo que supone un aumento del 56 % respecto al año anterior. Unos de los principales factores que contribuyeron a este incremento fue que en marzo de 2017 Japón introdujo una nueva prueba psicotécnica para los conductores de ese arco de edad. Los conductores de 75 o más años deben renovar sus licencias de conducción cada tres años, y son sometidos a este tipo de test, además de otras pruebas para determinar si están en riesgo de sufrir demencia. Se les requiere igualmente que visiten un médico, aunque nunca hayan infringido ninguna ley de circulación o provocado ningún accidente hasta la fecha. Además, los conductores que se salten un semáforo u olviden indicar un giro tendrán que someterse a una prueba psicotécnica que servirá para considerar si deben seguir conduciendo o no.
A pesar de que cada vez más personas mayores dejan de conducir, a finales de 2017 todavía había alrededor de 5,4 millones de conductores de 75 años o más, y esto quiere decir que la proporción de personas que devolvieron sus licencias está solo en torno al 5 %. Los gobiernos municipales de todo el país están animando a la entrega voluntaria de las licencias ofreciendo beneficios especiales, como descuentos en el uso del transporte público, a aquellas personas que participen de esta iniciativa. En las ciudades más grandes, donde existe una amplia red de transporte, es relativamente fácil para una persona mayor dejar de conducir. En cambio, en las zonas montañosas en las que no hay servicio ferroviario y las líneas de autobús se han visto suspendidas o reducidas a unos pocos autobuses al día, la gente depende de los automóviles para hacer la compra o visitar el hospital. Los esfuerzos para promover la entrega de licencias deben venir acompañados de medidas para atender las necesidades de transporte de las personas que viven en estas áreas.
Fuente: nippon.com
Consejos para la salud de los mayores en primavera y verano
 El Ayuntamiento de Salamanca y el Colegio de Profesional de Enfermería fomentan la protección de la salud de las personas mayores con diversas actuaciones como la edición del cuaderno que en esta ocasión versa sobre la protección de la salud en primavera y verano. La nueva publicación aborda materias referentes a las alergias, las picaduras, las intoxicaciones alimentarias, los golpes de calor o el ejercicio físico.
El Ayuntamiento de Salamanca y el Colegio de Profesional de Enfermería fomentan la protección de la salud de las personas mayores con diversas actuaciones como la edición del cuaderno que en esta ocasión versa sobre la protección de la salud en primavera y verano. La nueva publicación aborda materias referentes a las alergias, las picaduras, las intoxicaciones alimentarias, los golpes de calor o el ejercicio físico.
El Ayuntamiento de Salamanca y el Colegio de Profesionales de Enfermería fomentan la protección de la salud de las personas mayores a través de diversas actuaciones enmarcadas en un acuerdo de colaboración. Entre las iniciativas que desarrollan está el cuaderno de la colección ‘La salud no tiene edad’, un monográfico dirigido específicamente a las personas mayores sobre temas relacionados con la prevención, los trastornos de salud y otras cuestiones de interés sanitario.
Cuaderno con consejos para personas mayores en primavera y verano
Actualmente han editado un nuevo cuaderno que en esta ocasión versa sobre protección de la salud en las 4 estaciones: primavera y verano, abordando cuestiones referentes a las alergias, las picaduras, las intoxicaciones alimentarias, el ejercicio físico o los golpes de calor, medida que reforzará la campaña que próximamente se realizará para prevenir los efectos del calor en las personas mayores.
La nueva publicación, de la que se han editado 6.000 ejemplares, se está distribuyendo en las asociaciones de mayores, CEAS, centros de salud, residencias, centros de estancias diurnas, centros y hogares de mayores, bibliotecas, piscinas municipales, gerencia de atención primaria, gerencia de salud de área y otras entidades que trabajan con personas mayores.
Anteriormente estos cuadernos han tratado sobre prevención de accidentes y primeros auxilios; utilizar bien los medicamentos; hábitos de higiene saludables; dieta equilibrada; hacer ejercicio y encontrase activo; cuidado de los órganos de los sentidos; dormir bien para vivir mejor; cuidar tu cuerpo y activar la mente o la cultura del buen trato hacia las personas mayores.
El acuerdo suscrito entre el Consistorio y el Colegio Profesional de Enfermería además de la publicación del cuaderno de salud para personas mayores incluye la realización de talleres prácticos de autocuidado y prácticas saludables, la organización de charlas y la atención y promoción del rincón de la salud en los centros municipales de mayores.
Firme compromiso con las personas mayores
El Ayuntamiento de Salamanca mantiene un firme compromiso con las personas mayores así como con mejorar su calidad de vida e impulsar actuaciones destinadas a facilitarles una atención integral.
Para ello, se está desarrollando el IV Plan Municipal de las Personas Mayores que recoge, desde una perspectiva integral y transversal, diversas medidas destinadas a promover el envejecimiento activo, atender y dar respuesta a sus necesidades y fomentar su participación.
Durante todo el año se ofrece una completa programación cultural, de ocio, formativa, deportiva o de salud para dar respuesta a muchas de las necesidades de las personas mayores. En estas actividades participan anualmente más de 25.000 mayores.
Fuente: noticiascyl
SEMERGEN fomenta hábitos saludables del sueño entre la población mayor
 El área solidaria de la Sociedad Española de Médicos de Atención Primaria (SEMERGEN Solidaria), ha colaborado recientemente en la jornada “Aprendiendo a dormir” de la Asociación de Jubilados de Ibercaja, cuyo objetivo ha sido aportar conocimientos sobre los trastornos del sueño de las personas mayores, y la formación en los hábitos higiénicos del sueño para evitar la ingesta de psicofármacos entre esta población.
El área solidaria de la Sociedad Española de Médicos de Atención Primaria (SEMERGEN Solidaria), ha colaborado recientemente en la jornada “Aprendiendo a dormir” de la Asociación de Jubilados de Ibercaja, cuyo objetivo ha sido aportar conocimientos sobre los trastornos del sueño de las personas mayores, y la formación en los hábitos higiénicos del sueño para evitar la ingesta de psicofármacos entre esta población.
Esta jornada ha sido dirigida por la Dra. Mari Carmen Martínez Altarriba, secretaria de SEMERGEN Solidaria, quien ha hecho hincapié en que “el insomnio en las personas mayores trae importantes consecuencias, no solo para ellos mismos sino también para sus familiares. Este trastorno del sueño tiende a crecer conforme la edad y afecta en un 40% de las mujeres y un 30% de los hombres”. Por ello, la Dra. Martínez ha apuntado que “desde SEMERGEN Solidaria, en donde tenemos una fuerte convicción de ayuda a las personas mayores y a sus cuidadores, hemos visto necesario dotar a la población más mayor de los de recursos formativos sobre el insomnio, recalcando la importancia de que los pacientes acudan a un especialista médico y no actúen por cuenta propia tomando fármacos de forma indiscriminada”.
El insomnio es un motivo de consulta frecuente en Atención Primaria, en donde los médicos de Familia, antes de aplicar ningún tratamiento, deben buscar la causa que esté generando este trastorno. “En las personas mayores puede haber múltiples enfermedades que estén originando el insomnio como el Parkinson o el Alzheimer, aunque otras veces también puede estar provocado por la interacción de un tratamiento farmacológico”, ha explicado la secretaria de SEMERGEN Solidaria. Pero, además, se debe tener en cuenta las consecuencias indirectas que pueden tener la ingesta de estos medicamentos, como son la disminución de reflejos, de la atención y de la concentración, el aumento del deterioro cognitivo, caídas, fracturas y dependencia.
Por ello, aparte de todos los conocimientos teóricos presentados, también se han realizado ejercicios prácticos de relajación y de mejora de los hábitos higiénicos para fomentar un mejor sueño y mejorar la calidad de vida tanto de ancianos como de cuidadores y familiares.
Fuente: SEMERGEN
Desarrollan un programa para personas mayores de ejercicio supervisado por alumnos ESO
 El Centro de Atención Primaria (CAP) Manso de Barcelona ha desarrollado un programa para que personas mayores hagan actividades físicas, cognitivas y de psicomotricidad supervisados por alumnos de la ESO de la escuela Salesians Rocafort.
El Centro de Atención Primaria (CAP) Manso de Barcelona ha desarrollado un programa para que personas mayores hagan actividades físicas, cognitivas y de psicomotricidad supervisados por alumnos de la ESO de la escuela Salesians Rocafort.
Según ha informado el Instituto Catalán de Salud (ICS) de la Generalitat, en el programa participan 30 personas mayores de 65 años que llevan un estilo de vida sedentario o con baja actividad física y, a través del programa, hacen ejercicios de fuerza, potencia, equilibrio, marcha, flexibilidad y ejercicios cardiovasculares.
Cada participante dispone de dos estudiantes de la ESO que organizan ejercicios personalizados, supervisan su ejecución y realizan tareas de evaluación y acompañamiento de los ancianos.
Participantes y alumnos también participan en charlas transgeneracionales para intercambiar experiencias.
El ICS explica que, gracias a estas charlas, «los estudiantes conocen de primera mano las dificultades de una persona mayor que pierde capacidades físicas y tiene dificultades físicas al llevar a cabo tareas cotidianas, lo que fomenta la empatía de los jóvenes».
«También se han tratado temas como el acoso escolar o las relaciones tóxicas con el punto de vista de las personas mayores y estudiantes, se acerca el concepto de vejez a los adolescentes promoviendo el envejecimiento saludable y la importancia del autocuidado», añade el ICS.
La directora del Equipo de Atención Primaria Sant Antoni, del CAP Manso, Ylencia García, ha destacado que «generar interés en la cooperación en la comunidad debe servir para arrancar programas en los que podamos nutrirnos de las capacidades de los diferentes actores para crecer como sociedad de una forma más saludable».
Fuente: La Vanguardia
Fármacos geroprotectores, ¿realidad o mito?
 ¿Existen fármacos que puedan mejorar las condiciones de vida de las personas mayores? Desde un punto de vista ético no cabe duda que favorecer la calidad de vida en las etapas finales de la misma es muy positivo, aunque habrá que tener cuidado de que el efecto de los fármacos utilizados haya sido contrastado previamente con estudios experimentales en animales y sobre todo con ensayos clínicos bien programados en personas humanas.
¿Existen fármacos que puedan mejorar las condiciones de vida de las personas mayores? Desde un punto de vista ético no cabe duda que favorecer la calidad de vida en las etapas finales de la misma es muy positivo, aunque habrá que tener cuidado de que el efecto de los fármacos utilizados haya sido contrastado previamente con estudios experimentales en animales y sobre todo con ensayos clínicos bien programados en personas humanas.
El pasado 15 de febrero, en la revista Nature, se publicó un interesante artículo en el que se valora la posibilidad de, no solamente poder prolongar la vida humana, sino también de mejorar las condiciones de esa etapa vital, utilizando fármacos específicos. Como en él se comenta, en el año 2050 se prevé que en el mundo puede haber 2000 millones de personas mayores de 60 años, es decir un 22% de la población. En 2015 ese porcentaje era del 12%.
Estos datos plantean interrogantes que conviene evaluar, algunos de ellos referidos a los problemas sociodemográficos que se pueden producir como consecuencia de dicho aumento, pero un tema muy específico, que es el que se trata en este artículo, es que no solamente es de interés prolongar la vida, sino que durante ese tiempo sea de mejor calidad, pues una prolongación de la misma conlleva también la posibilidad de aumentar la prevalencia de enfermedades crónicas, tales como artritis, diabetes de tipo 2, cáncer o enfermedades neurológicas, especialmente Alzheimer, lo que indudablemente disminuye la calidad de vida de quienes las padecen.
Concretamente en Europa se estima que la esperanza de vida de las mujeres nacidas en 2014 será de 1,6 años más larga que las que nacieron en 2006, aunque las que nacieron en 2014 solamente tienen la esperanza de vivir 0,7 años en adecuadas condiciones de salud, tiempo que para los hombres es cero.
Por ello, se está planteando la posibilidad de utilizar fármacos que mejoren la calidad de vida en esas últimas etapas. Hasta ahora existen fármacos que están dedicados a combatir enfermedades concretas, pero no fármacos que de una forma global protejan de los efectos secundarios negativos del envejecimiento. A estos fármacos se los ha denominado geroprotectores. Dichos fármacos ya se han experimentado en animales y en 2014 se han comunicado los resultados del primer ensayo clínico de un geroprotector, denominado RAD001, para personas mayores de 50 años.
Animadas las firmas comerciales por el mercado económico que a estos fármacos se ofrece, se están desarrollando en el momento actual más de 200 geroprotectores.
Desde un punto de vista ético no cabe duda que favorecer la calidad de vida en las etapas finales de la misma es muy positivo, aunque habrá que tener cuidado de que el efecto de los fármacos utilizados haya sido contrastado previamente con estudios experimentales en animales y sobre todo con ensayos clínicos bien programados en personas humanas.
Fuente: Observatorio de Bioética
Diez pasos para mejorar tu dieta
 Aléjate de los alimentos light, de los productos alimenticios reforzados con supervitaminas o de los yogures que prometen la felicidad a base de fibras añadidas. Aitor Sánchez, el nutricionista autor de Mi dieta ya no cojea, lo tiene muy claro, para comer sano lo que hay que comer es comida, de la corriente, de la que se compra en los mercados. Y sobre todo apartar de tu cesta de la compra todos esos productos ultraprocesados que cargados de azúcar, sal y aditivos no añaden nada bueno. La clave está en los vegetales. Ellos deben ser los reyes de la mesa. No te fíes de los etiquetados, nos avisa, que un chocolate se puede llamar «bueno» sin ser saludable, unas galletas «digestivas» sin que tengan que serlo y un zumo «funciona», sin que se sepa muy bien para qué. No hay excusas. Ni el tiempo, ni el dinero, ni la falta de dotes culinarias deben frenarte. Incluso comiendo fuera de casa puedes hacerlo. Empieza hoy. Son diez pasos y cuatro fases. Es fácil.
Aléjate de los alimentos light, de los productos alimenticios reforzados con supervitaminas o de los yogures que prometen la felicidad a base de fibras añadidas. Aitor Sánchez, el nutricionista autor de Mi dieta ya no cojea, lo tiene muy claro, para comer sano lo que hay que comer es comida, de la corriente, de la que se compra en los mercados. Y sobre todo apartar de tu cesta de la compra todos esos productos ultraprocesados que cargados de azúcar, sal y aditivos no añaden nada bueno. La clave está en los vegetales. Ellos deben ser los reyes de la mesa. No te fíes de los etiquetados, nos avisa, que un chocolate se puede llamar «bueno» sin ser saludable, unas galletas «digestivas» sin que tengan que serlo y un zumo «funciona», sin que se sepa muy bien para qué. No hay excusas. Ni el tiempo, ni el dinero, ni la falta de dotes culinarias deben frenarte. Incluso comiendo fuera de casa puedes hacerlo. Empieza hoy. Son diez pasos y cuatro fases. Es fácil.
PRIMERA FASE1
1. Vamos a comer comida. No hay que contar calorías, ni pesar alimentos, ni comer a horas concretas. Hay que dejarse guiar por tu apetito y tu sed y escoger alimentos saludables. La base de la dieta deben ser productos vegetales sin procesar o poco procesados.
2. Alimentos que dejan de ser saludables. De la naranja al néctar. Hay que huir de los productos ultraprocesados que incluyen en su fórmula sal, azúcar, aceites y aditivos con la intención de imitar las cualidades de otros alimentos.
3. La compra de productos saludables. Hay que ir al supermercado como si fuera un mercado y saltarse los pasillos malsanos como la sección de repostería, la de comida preparada, la de refrescos o la de galletas y cereales de desayuno.
4. El etiquetado alimentario no siempre es fiable. A veces consigue que productos no saludables pasen por funcionales o destaca un solo aspecto del alimento sin considerar el conjunto. Es el clásico «alto contenido en fibra».
SEGUNDA FASE
5. Crear un ambiente saludable en el hogar. No comprar caprichos insanos, hacer que los alimentos sanos sean fáciles de comer (tener fruta cortada), analizar nuestras acciones poco saludables y priorizar las que debemos cambiar. Marcarnos una hoja de ruta.
6. Elaborando tu propio menú. La mitad del volumen de nuestras ingestas tiene que estar compuesta por verdura, ya sea en ensalada, sopa, paté, en crema, encurtida, asada, en tempura… Si hay postre que sea fruta. Y beber agua es la mejor opción. Huir de la sobremesa.
7. Fuera de carta. Comidas secundarias. El desayuno con galletas caseras y huevos. Patés vegetales para picar entre horas. Bocadillos saludables con pan integral y sin fiambres.
TERCERA FASE
8. Los retos en casa. Falta de tiempo: congela, prepara básicos con antelación. No sé cocinar: aprende a elaborar nuevas recetas saludables. No tengo dinero: minimiza el desperdicio, haz cocina de aprovechamiento, usa huevos y legumbres como fuente de proteínas.
9. Los retos fuera de casa. El menú del día: elegir dos primeros platos del menú (y saltarse el segundo), pedir verdura de guarnición, rechazar los aperitivos, fruta de postre y agua. Desayunar fuera: optar por huevos y café o té. Tomar algo: cerveza sin alcohol, zumo de tomate, agua con gas y limón, infusiones.
CUARTA FASE
10. Come según tus valores. ¿Qué hacer para comenzar a alimentarnos y crear un mundo mejor? Nuestro consumo puede cambiar el mundo. Hagamos un consumo responsable.
I carrera popular Grupo el Castillo, media maratón y 10Km de Villena

Englobada en las actividades de responsabilidad social corporativa de Grupo El Castillo y con el objeto de recabar apoyos a la integración y el fomento de la participación activa y normalizada de las personas con diversidad funcional en las actividades deportivas, Grupo El Castillo patrocina la I Carrera Popular Grupo el Castillo que se llevará a cabo el próximo domingo 6 de mayo.
El Consejo de Administración, nuestros usuarios, sus familiares y amigos y los trabajadores de Grupo El Castillo queremos que participéis y disfrutéis, junto a nosotros, de esta entrañable carrera que servirá también para conseguir un doble objetivo; además de fomentar la participación y la integración de las personas con diversidad funcional.
A todos los participantes en el evento se les hará entrega de una “mochila de corredor” que contiene, entre otras cosas, una estupenda camiseta técnica, fruta, snacs, agua y otros obsequios.
El estiramiento regular mejora los músculos en personas mayores
 El estiramiento muscular diario podría aportar beneficios de salud a personas mayores con movilidad reducida, según una nueva investigación publicada en ‘Journal of Physiology’. A pesar de los bien conocidos efectos beneficiosos del ejercicio, la proporción de personas mayores que participan en programas regulares de ejercicio es baja, a menudo debido a la naturaleza extenuante del entrenamiento físico. En particular, las personas mayores con movilidad reducida y músculos débiles a menudo tienen menos probabilidades de participar en el ejercicio.
El estiramiento muscular diario podría aportar beneficios de salud a personas mayores con movilidad reducida, según una nueva investigación publicada en ‘Journal of Physiology’. A pesar de los bien conocidos efectos beneficiosos del ejercicio, la proporción de personas mayores que participan en programas regulares de ejercicio es baja, a menudo debido a la naturaleza extenuante del entrenamiento físico. En particular, las personas mayores con movilidad reducida y músculos débiles a menudo tienen menos probabilidades de participar en el ejercicio.
El estiramiento muscular se realiza ampliamente como un calentamiento o enfriamiento y es de baja intensidad en comparación con el ejercicio aeróbico. Esto significa que incluso las personas mayores pueden realizar estiramientos musculares con un riesgo mínimo de lesiones.
Investigadores de la Universidad Estatal de Florida, la Universidad Estatal de Kansas, en Estados Unidos, y la Universidad de Electrocomunicaciones en Tokio, Japón, descubrieron que el estiramiento muscular regular, cuando se realiza cinco veces por semana, durante cuatro semanas, aumenta el flujo sanguíneo a los músculos de la pierna. También descubrieron que el estiramiento muscular regular mejora la función de las arterias en los músculos de la parte inferior de las piernas y eleva la cantidad de capilares dentro de los músculos estirados.
Esto sugiere que, para las personas con movilidad limitada, el estiramiento muscular regular podría mejorar el flujo de sangre a los músculos. Esto tiene implicaciones particularmente importantes para las personas mayores con problemas en la parte inferior de la pierna para las cuales caminar es difícil debido al dolor o la falta de movilidad.
Además, los pacientes con enfermedad de la arteria periférica y los pacientes con problemas en los pies o las piernas relacionados con enfermedades como la diabetes podrían usar estiramientos musculares para mejorar el flujo de sangre a sus extremidades inferiores y elevar o recuperar la función de caminar.
El equipo llevó a cabo la investigación colocando tablillas en la extremidad inferior de ratas viejas para que los músculos de la pantorrilla se estiraran mientras la férula estaba en su lugar. Se colocaron férulas en una pierna durante treinta minutos, cinco días a la semana, durante cuatro semanas. Compararon el flujo sanguíneo, la función arterial y el número de capilares en los músculos de la extremidad inferior estirada con la extremidad contralateral no estirada.
La investigadora principal del estudio, Judy Muller-Delp, profesora de Ciencias Biomédicas en la Facultad de Medicina de la Universidad Estatal de Florida, señala: «Los beneficios del ejercicio son bien conocidos, pero las personas mayores con movilidad limitada a menudo tienen menos probabilidades de participar. Nuestra investigación sugiere que el estiramiento muscular estático realizado regularmente puede tener un impacto real al aumentar el flujo sanguíneo a los músculos de la parte inferior de la pierna. Esto arroja luz sobre que incluso las personas que luchan por caminar debido al dolor o la falta de movilidad pueden realizar actividades para mejorar su salud».
Y concluye: «No probamos un rango de estiramiento o un marco de tiempo diferente para la intervención de estiramiento. Es posible que un mayor estiramiento o estiramiento que se incremente de manera constante durante el periodo de cuatro semanas tendría un beneficio aún mayor. También es posible que se vea un mayor beneficio si el estiramiento continúa durante más de cuatro semanas».
Fuente: Heraldo
Una tercera parte de las personas mayores de 65 años padece pérdida de audición discapacitante
 «El mayor no reconoce como propias las dificultades de relación con el entorno»
«El mayor no reconoce como propias las dificultades de relación con el entorno»
En la atención al adulto mayor, detectar e interactuar sobre las deficiencias sensoriales reviste una extraordinaria importancia para envejecer de la mejor manera posible, con respecto a la visión hay menos reticencias, pero con la audición un elevado porcentaje de pacientes pone objeciones diversas cuando requiere utilizar prótesis auditivas para mejorar su audición, por lo que en base a tan frecuente situación entre la población mayor y a las interrogantes del día a día en la consulta estructuramos el artículo de hoy.
Se estima que una tercera parte de las personas mayores de 65 años padece pérdida de audición discapacitante, que es la que supone una pérdida de audición importante en el oído con mejor audición.
Se puede clasificar la pérdida auditiva en leve, moderada, grave y profunda, afectar a uno o ambos oídos y entraña dificultades para oír una conversación o sonidos fuertes.
La pérdida de audición mantenida en el tiempo tiene efectos adversos sobre la salud que se van instaurando progresivamente y pueden pasar desapercibidos para el propio paciente y en ocasiones durante un tiempo hasta sus familiares o cuidadores, aunque con efectos diferentes de una persona a otra.
La sordera y la pérdida de audición tienen un efecto iceberg, es mucho mayor lo que esta en la profundidad que lo que apreciamos en la superficie, según datos de la organización mundial de la salud unos 360 de millones de personas en el mudo padecen pérdida de audición discapacitante.
¿A que puede deberse la pérdida de audición?
Están demostradas causas genéticas, algunas enfermedades infecciosas, infecciones crónicas del oído como las otitis, el empleo de determinados fármacos denominados ototóxicos, la exposición mantenida al ruido excesivo y al proceso de envejecimiento entre otras.
La presbiacusia o deterioro fisiológico de la percepción e integración de los sonidos, que se va gestando lentamente en todas las personas a lo largo de la vida, se suele hacer perceptible a partir de los 65 años y provoca dificultades en la intercomunicación social y relaciones en el medio ambiente.
Su mayor o menor intensidad va a depender de factores genéticos y secuelas de enfermedades otológicas padecidas o agentes ototóxicos que afectaron al paciente a lo largo de su vida, siendo muy difícil separar la influencia que tienen estos agentes externos o enfermedades previas en el deterioro fisiológico de la audición o presbiacusia.
Las enfermedades que provocan hipoacusia de transmisión como el tapón de cerumen, la otitis externa o la otitis media aguda, crónica y la otosclerosis pueden ser tratadas mediante tratamiento médico o quirúrgico, mientras que las hipoacusias perceptivas como la presbiacusia, sordera súbita, cocleopatía ototóxica o la hipoacusia neurosensorial idiopática solo se puede incidir sobre la pérdida auditiva mediante adaptación protésica amplificadora (audífono).
La adaptación del audífono o prótesis acústica es el método amplificador del sonido más utilizado ya que pueden paliar el déficit dentro de los limites de la percepción sonora del paciente con la finalidad de reinsertarle a las actividades sociales y de comunicación oral.
Muchas personas jóvenes pueden estar en riesgo de padecer pérdida de audición por su exposición excesiva al ruido de manera voluntaria en contextos recreativos, con frecuencia escuchamos que llevan la música en el coche tan alta que resulta molesta a los demás.
Las personas sordas son las que padecen una pérdida de audición profunda, oyen muy poco o nada y con frecuencia se comunican mediante el lenguaje de signos, para los que padecen una pérdida de audición más acusada pueden ser útiles los implantes cocleares.
Los adultos mayores con frecuencia niegan el déficit auditivo debido a la resistencia que los seres humanos tenemos a reconocer el deterioro que se va produciendo en el organismo con el paso de los años, achacan sus limitaciones al comportamiento de los demás y dicen que las personas de su entorno hablan muy bajo, despacio o que no pronuncian bien las palabras.
El mayor no reconoce como propias las dificultades de relación con el entorno y suelen ser los familiares o personas con las que se relaciona los primeros que detectan este déficit.
La infravaloración de la alteración auditiva en los mayores es muy frecuente, en recientes estudios realizados los pacientes que presentaban mayor hipoacusia en las pruebas efectuadas son los que relataban que ellos oían bien y no necesitaban utilizar prótesis auditiva.
La prevalencia de hipoacusia en la población mayor fluctúa entre un 30% en mayores de 65 años hasta un 60% en mayores de 85 años lo que en una sociedad cada vez más envejecida nos alerta de cómo aumentará el número de personas con pérdida de audición lo que representa todo un desafío para la salud pública.
Datos prácticos
La hipoacusia, aunque tenga una evolución gradual y progresiva en el tiempo puede generar baja autoestima, trastornos del ánimo y depresión al privarnos de cosas que nos hacen disfrutar.
Las intervenciones destinadas a prevenir, detectar y tratar la pérdida de audición pueden resultar muy beneficiosas para las personas afectadas y no se deben tener prejuicios para utilizar audífonos u otros dispositivos de ayuda, así como aceptar las medidas de apoyo educativo y social.
No oír es un factor predisponente de aislamiento social y desconexión del entorno.
Evita las necesarias reuniones sociales.
El esfuerzo continuo por tratar de oír o al menos entender parcialmente lo que se está hablando a su alrededor puede generar frustración y llegar a ser extenuante.
La hipoacusia está ligada a fallos en la memoria, falta de concentración y a una peor capacidad de aprendizaje.
La pérdida de audición no tratada tiene un impacto sobre toda la sociedad con elevados costes y sobrecarga de cuidadores en dependencia del grado de pérdida auditiva.
Su claro efecto adverso sobre el estado de alerta puede ser un factor favorecedor de accidentes y caídas.
No oír puede desencadenar desequilibrios en las relaciones familiares y generar problemas en la convivencia.
Un porcentaje importante de las personas que utilizan ayudas auditivas se arrepiente de no haber tomado antes la decisión de utilizarlas ante la mejoría evidente de la calidad de vida y de conexión con el medio.
No oír nos priva de momentos agradables en el día a día, de disfrutar al escuchar las palabras de afecto y cariño, de la música que nos gusta y de estar plenamente conectados con el mundo de los oyentes, entre otras cosas.
Fuente: Canarias7
Adeslas prueba una nueva póliza de salud para mayores a coste reducido
 El producto ofrece amplias coberturas gracias a la optimización de recursos a través de un asesor médico.
El producto ofrece amplias coberturas gracias a la optimización de recursos a través de un asesor médico.
El envejecimiento de la población es uno de los mayores retos a los que tendrá que hacer frente la sanidad española a medio plazo. En el sector de los seguros privados este aspecto es especialmente delicado, ya que las coberturas que necesitan las personas mayores de 60 años suelen ser amplias y, en consecuencia, las pólizas alcanzan altos precios, lo que las hace poco atractivas tanto para clientes como para las propias aseguradoras.
Conscientes de este problema, Adeslas ha decidido afrontar el reto de crear una póliza de salud para mayores de 60 años con amplias coberturas a bajo coste, para lo que ha optado por optimizar recursos a través de la figura de un asesor médico que derivará a los pacientes al especialista que necesiten, sin que el usuario acuda de manera innecesaria a varias consultas y, de esta manera, aumente el gasto.
«Se trata de una póliza piloto. Se está comercializando de forma reducida para probarla y ver qué funciona y qué debe mejorar», han informado fuentes de Adeslas a Redacción Médica. Por lo tanto, el nuevo producto de la aseguradora que encabeza el mercado español del aseguramiento de salud está todavía en fase de prueba y no se está comercializando a gran escala.
El asesor médico, figura clave
La solución que plantea Adeslas se basa en la figura del asesor médico personal, que será el encargado de atender a cada asegurado y derivarle a los especialistas que considere oportunos, sin que los usuarios vayan rotando de forma innecesaria por varias consultas. De esta forma, la compañía espera optimizar los recursos y reducir considerablemente los gastos médicos de sus clientes sin menoscabar la calidad ni la variedad de su atención sanitaria.
Esto permitirá que las personas con edades comprendidas entre los 55 y los 84 años, rango que abarca la nueva póliza, puedan disponer de servicios de Urgencias y hospitalización «sin coste si los deriva el asesor, o con copagos reducidos si no interviene esta figura», aseguran desde Adeslas. Esto supone una gran diferencia con respecto a los seguros para estas personas mayores de 55 años que hay en el mercado actual, que no suelen incluir estas coberturas.
Además, la reducción de los costes también permitirá incluir en las coberturas los tratamientos de «determinados tipos de diabetes y enfermedades crónicas, siempre controladas por el asesor médico».
«Tenemos la obligación de buscar soluciones alternativas al aseguramiento que crece con la edad. Por eso estamos poniendo en funcionamiento Adeslas Senior. Pensamos que con esta mayor cercanía a los clientes se puede ayudar a contener el crecimiento de las primas. Es un gran reto pero es un tema relevante que vamos a ir trabajando con el tiempo», avanzó Javier Murillo, consejero-director general de SegurCaixa Adeslas, durante el balance de resultados de 2017 de la aseguradora.
Fuente: Redacción Médica
Los juegos de mesa fomentan la sociabilización y aumentan la autoestima de los mayores
 • Jugar ayuda a prevenir los efectos negativos del envejecimiento al contribuir a ralentizar el deterioro cognitivo
• Jugar ayuda a prevenir los efectos negativos del envejecimiento al contribuir a ralentizar el deterioro cognitivo
• El dominó, el parchís y las cartas son los tres juegos favoritos de los residentes de Sanitas durante el campeonato en el que participan las 46 residencias
El estudio Ludiman[1] apunta que los juegos de mesa son un instrumento de mejora y prevención de los efectos negativos del envejecimiento. Así, según David Curto, jefe de la Dirección Asistencial de Sanitas Mayores, “son un recurso que se puede usar para promocionar el ocio en la tercera edad y mantener las capacidades cognitivas y físicas de los mayores, por lo que, además de los beneficios sociales y emocionales, ralentizan el proceso de deterioro cognitivo”.
Además, el doctor Curto recuerda que el juego contribuye a mejorar aspectos concretos de la salud en función de la tipología de juego a la que se enfrente la persona:
- Mejora la movilidad y agilidad: todos aquellos juegos que requieren coordinar los movimientos del cuerpo, movilizar de forma pausada las articulaciones o realizar estiramientos, contribuyen de forma muy positiva a mantener las habilidades sensoriales y motoras, lo que potencia el conocimiento de uno mismo y del mundo.
- Estimula la percepción sensorial: cualquier tipo de actividad lúdica incrementa la atención y mejora la percepción y estimulación de los sentidos.
- Ejercita las habilidades cognitivas: los juegos de preguntas y respuestas y aquellos que requieren atención y concentración ayudan a mejorar la memoria. Los juegos de palabras o cálculo ayudan a practicar algunos hábitos necesarios para el desarrollo de las actividades de la vida cotidiana. Además, el aprendizaje y memorización de las reglas de cualquier juego contribuye también al mantenimiento de las habilidades cognitivas. El juego en compañía, sea cual sea su temática u objetivo, es siempre una oportunidad para la mejora y uso del lenguaje.
- Potencia el contacto social y la comunicación: el juego compartido fomenta las relaciones sociales y la comunicación al tiempo que estimula la satisfacción emocional y la seguridad. Además, jugar en contacto con otros permite hacer una valoración ajustada de uno mismo y de los demás, ampliando el conocimiento del entorno. Los juegos cooperativos son especialmente adecuados para promover los mensajes positivos y reforzadores dentro del grupo.
- Ofrece nuevos entornos para el aprendizaje: los ambientes estimulantes generados por la actividad lúdica facilitan el proceso de enseñanza-aprendizaje.
Lucia Calviño, terapeuta del centro Sanitas Residencial Mirasierra, incide en que “jugar ha de ser siempre una elección libre y cada individuo tiene sus preferencias”. Cada juego tiene unas consecuencias positivas sobre la persona. “Al hacer un puzle se trabaja más la capacidad de viso-construcción, mientras que en el bingo se trabajan más la memoria numérica, pero ambos sirven para trabajar la atención y la motricidad fina”, afirma la terapeuta Lucía Calviño. La especialista afirma que lo importante es que los juegos estén adaptados a cada persona para que puedan disfrutarlos y puedan participar con la mayor autonomía posible.
Campeonato de juegos de mesa en Sanitas Mayores
Con el objetivo de incidir e incrementar la actividad lúdica en sus centros residenciales, Sanitas Mayores lleva a cabo una serie de actividades para promocionar el juego entre los residentes a través de una competición con juegos de mesa en formato “gigante”. Así, los centros contarán con parchís, oca, cartas y dominó para que las personas mayores puedan jugar de una forma diferente a los juegos que conocen de toda la vida durante dos días a la semana.
Los favoritos por los mayores de las 46 residencias de Sanitas Mayores son el dominó, el parchís y las cartas. Los juegos de cartas son muy variados y dependen de su popularidad por área geográfica, por ejemplo, los mayores de Madrid se decantan por el mus, mientras que en Galicia los preferidos son el tute y la brisca. “Además de los beneficios del propio juego, estas dinámicas ofrecen acceso al juego a personas que tienen déficit visual, ya que el tamaño de las piezas y números están adaptados, y permiten la integración de las personas con diversidad funcional y por tanto se fomenta las relaciones sociales entre los diferentes residentes”, explica el terapeuta.
[1] “Análisis de hábitos y uso de productos lúdicos por parte de las personas mayores y estudio de las características funcionales que condicionan su uso: juego como promoción del envejecimiento saludable” (LUDIMAN). INSTITUTO TECNOLÓGICO DEL JUGUETE y el INSTITUTO DE BIOMECÁNICA DE VALENCIA. 2002-2003
La falta de sueño aumenta el riesgo de alzhéimer
 Dormir es una parte fundamental de nuestro ciclo vital. Y es que los seres humanos, tal y como ocurre con todos los seres vivos, necesitamos descansar y reponer fuerzas. Y para ello, necesitamos un sueño de calidad, ni demasiado corto ni demasiado excesivo. De hecho, es posible que las personas que duermen poco o ‘mal’ tengan problemas de salud mucho más allá de la somnolencia, la fatiga y la irritabilidad de las que hacen gala por las mañanas, cuando no a lo largo de todo el día. Sería el caso, según han mostrado algunos estudios, de un riesgo mucho mayor de desarrollar la enfermedad de Alzheimer. Pero, ¿esto es realmente así? Pues según un nuevo estudio llevado a cabo por investigadores de la Clínica Mayo en Rochester (EE.UU.), sí. Y es que de acuerdo con los resultados, las personas mayores con una somnolencia diurna ‘fuera de lo normal’ tienen una mayor acumulación de placas de beta-amiloide en sus cerebros.
Dormir es una parte fundamental de nuestro ciclo vital. Y es que los seres humanos, tal y como ocurre con todos los seres vivos, necesitamos descansar y reponer fuerzas. Y para ello, necesitamos un sueño de calidad, ni demasiado corto ni demasiado excesivo. De hecho, es posible que las personas que duermen poco o ‘mal’ tengan problemas de salud mucho más allá de la somnolencia, la fatiga y la irritabilidad de las que hacen gala por las mañanas, cuando no a lo largo de todo el día. Sería el caso, según han mostrado algunos estudios, de un riesgo mucho mayor de desarrollar la enfermedad de Alzheimer. Pero, ¿esto es realmente así? Pues según un nuevo estudio llevado a cabo por investigadores de la Clínica Mayo en Rochester (EE.UU.), sí. Y es que de acuerdo con los resultados, las personas mayores con una somnolencia diurna ‘fuera de lo normal’ tienen una mayor acumulación de placas de beta-amiloide en sus cerebros.
Como explica Prashanthi Vemuri, directora de esta investigación publicada en la revista «JAMA Neurology», «la somnolencia diurna excesiva en personas mayores sin demencia ya se ha asociado con una mayor acumulación de una proteína cerebral que actúa como un importante biomarcardor de la enfermedad de Alzheimer».
Sueño ‘limpiador’
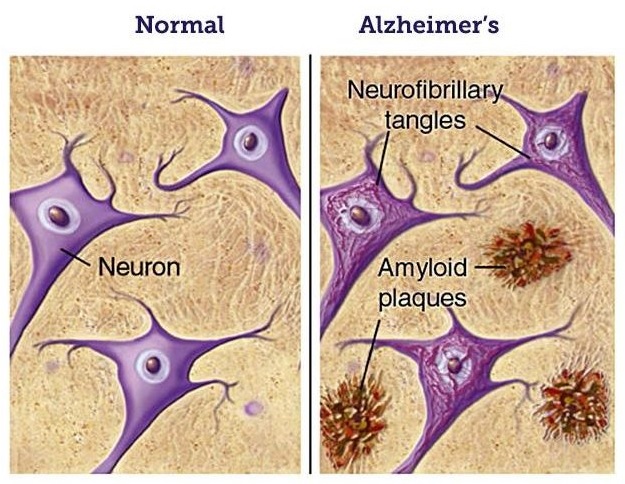
El alzhéimer es una enfermedad neurodegenerativa, esto es, causada por la destrucción progresiva de las neuronas cerebrales. Y esta destrucción, según han sugerido numerosos estudios, se produce básicamente por la acumulación en el cerebro de ovillos neurofibrilares de proteína tau y de placas de proteína beta-amiloide, altamente tóxicos para las neuronas. De hecho, la detección de estas placas de beta-amiloide cerebrales constituye a día de hoy la única forma de diagnosticar precozmente la enfermedad, incluso décadas antes de que aparezcan sus síntomas –por lo general, la pérdida de memoria y la confusión.
Llegados a este punto, ¿nuestro organismo no hace nada para evitar la formación de estas placas? Pues sí. Pero para ello necesitamos dormir. Y es que durante el sueño, el cerebro elimina la proteína beta-amiloide, previniendo así la formación de placas y su acumulación. Tal es así que si el sueño es insuficiente o de mala calidad –como sería, por ejemplo, despertarse una y otra vez–, no se produce la eliminación de estas placas. Es más; las interrupciones durante el sueño también aumentan la actividad sináptica en el cerebro, lo que puede contribuir a la acumulación de proteína beta-amiloide.
Entonces, las personas mayores que duermen poco o mal y, por ende, padecen una somnolencia diurna excesiva, ¿tienen mayor riesgo de alzhéimer? Un aspecto significativo dado que, como apuntan los autores, «identificar cuándo la somnolencia diurna excesiva se asocia con la acumulación de beta-amiloide podría ser muy importante para el desarrollo de intervenciones».
Para responder a esta pregunta, los autores contaron con la participación de 283 mujeres y varones con 70 o más años que habían cumplimentado distintos cuestionarios sobre su calidad de sueño en el momento de su inclusión en la investigación y que se habían sometido a un mínimo de dos pruebas de imagen cerebrales entre los años 2009 y 2016. Y unos participantes que, en 63 de los casos –el 22,3% de la muestra total–, padecían un exceso de somnolencia diurna.
Los resultados mostraron que los participantes que dormían poco o mal tenían una mayor acumulación de placas de beta-amiloide en regiones cerebrales asociadas a la enfermedad de Alzheimer que aquellos con un sueño de calidad.
También en líquido cefalorraquídeo
En definitiva, y si bien se trata de un estudio observacional –y no se pueden extraer conclusiones definitivas del tipo ‘causa y efecto’–, parece que la falta de sueño conlleva un incremento en los niveles cerebrales de una proteína implicada en el desarrollo del alzhéimer.
Unos resultados, en definitiva, que vuelven a mostrar que esta falta de sueño podría estar alertando de un mayor riesgo de padecer la enfermedad. Y es que como ya concluyera un estudio publicado el pasado verano, las personas que duermen poco tienen una mayor presencia de biomarcadores –proteína beta-amiloide y proteína tau– del alzhéimer en su líquido cefalorraquídeo.
Fuente: ABC
El Gobierno de C-LM incrementará en 2018 un 20% el programa de Termalismo Terapéutico para enfermos de Alzheimer
 El Gobierno de Castilla-La Mancha incrementará en 2018 un 20 por ciento el programa de Termalismo Terapéutico dirigido a enfermos de Alzheimer, de modo que llegará durante este año hasta los 350 usuarios.
El Gobierno de Castilla-La Mancha incrementará en 2018 un 20 por ciento el programa de Termalismo Terapéutico dirigido a enfermos de Alzheimer, de modo que llegará durante este año hasta los 350 usuarios.
La consejera de Bienestar Social, Aurelia Sánchez, ha avanzado este objetivo a la Junta Directiva de la Federación de Entidades de Enfermos de Alzheimer y otras demencias (Fedacam) de Castilla-La Mancha, que engloba a 31 entidades en la región, ha informado la Junta en nota de prensa.
Durante la reunión con Fedacam, ha expuesto que el objetivo es avanzar de los 200 usuarios de 2015 a los 350 en 2018, lo que supone un incremento global del entorno del 70 % en esta legislatura.
El Termalismo Terapéutico es un programa de ocio y tratamiento especializado, que incluye actividades terapéuticas, rehabilitadoras y lúdicas, al tiempo que ofrece un respiro a los cuidadores y se complementa con actividades de formación de profesionales.
Los participantes disfrutan de un periodo de descanso en compañía de las personas afectadas de Alzheimer de las que son cuidadores responsables.
El programa se realizará en diferentes turnos en la red de balnearios de la región y se unirá a la apuesta de la Consejería de Bienestar Social por mejorar la calidad de vida de los mayores y colaborar en el mantenimiento del sector de entidades termales, que es uno de los más potentes del país, ya que genera más de 600 puestos de trabajo directos y 1.700 indirectos.
El Gobierno regional, desde la Consejería de Bienestar Social, colabora con Fedacam en otros proyectos, entre ellos, el programa de Estimulación Cognitiva en Nuevas Tecnologías, el de Calidad en los Procesos, en el mantenimiento de la red de entidades federadas y en los nuevos servicios SEPAP- MejoraT.
En la reunión, han participado junto a la consejera de Bienestar Social, el director general de Mayores y Personas con Discapacidad, Javier Pérez; la directora general de Dependencia, Ana Saavedra; y por parte de FEDACAM: Pedro Saavedra; la tesorera, Inés Losa Lara; la secretaria, Concepción García González; la coordinadora de Secretaría Técnica, Gema Caballero, y la gerente de la asociación, Gema Gil Charco.
Fuente: LaCerca.com