demencia
¿Y a nosotros quien nos escucha? presentación de la asociación AGAM
 El próximo 11 de diciembre a las 18:00h en el Palau Macaya de Barcelona tendrá lugar la presentación de la asociación de ayuda a las personas mayores con enfermedades mentales, AGAM.
El próximo 11 de diciembre a las 18:00h en el Palau Macaya de Barcelona tendrá lugar la presentación de la asociación de ayuda a las personas mayores con enfermedades mentales, AGAM.
AGAM es una nueva entidad de iniciativa social sin ánimo de lucro, que tiene como fin ayudar a las personas mayores con enfermedades mentales, mediante formación de profesionales del ámbito socio-sanitario y la creación de proyectos innovadores en el sector de la Dependencia. Nace de la ilusión y perseverancia de profesionales del sector asistencial, para ayudar a mejorar la calidad de vida de estas personas.
Entre los objetivos fundamentales de AGAM se encuentran promover una plataforma para difundir el conocimiento del sector de las personas mayores con enfermedad mental, tan olvidado por la sociedad. Proporcionar servicios de consultoría, y supervisión de casos para la ayuda a los centros o personas mayores con enfermedad mental, que necesiten orientación hacia necesidad de recursos, documentación, actividades, etc. Para llevar a buen término este objetivo es muy importante el conocimiento de la realidad que viven estas personas: cómo tratar los problemas cotidianos, sus reacciones, etc.
AGAM tampoco olvida la formación de los trabajadores que atienden a enfermos mentales en su día a día, ayudarles en sus conflictos, dudas y resoluciones.
Los pilares fundamentales en que se apoyan los objetivos de AGAM son la formación en los centros, para sensibilizar al personal asistencial de las características diferenciales de las personas con enfermedades mentales. Las mejoras organizativas en los centros que permitan el mejor aprovechamiento de los recursos disponibles y su adaptación a las enfermedades mentales. Y, sin dejar de lado, la consultoria y asesoría a los centros que lo requieran.
La presentación de AGAM será el próximo día 11 de diciembre a las 18:00h en el Palau Macaya de Barcelona (Passeig Sant Joan, 108).
EL CRE Alzheimer Salamanca organiza: “Avanzar en atención centrada en las personas con demencia. Protección de la intimidad”
(Formación mixta)
Presencial: 24 de septiembre de 2018
Online: Del 25 de septiembre al 28 de octubre 2018
* Únicamente se requerirá una inscripción para la realización de este curso de modalidad mixta.
Objetivos
· Presentar la intimidad como un elemento clave en la ACP y derecho a proteger.
· Sensibilizar sobre la importancia de reconocer y respetar la intimidad en las personas con un deterioro cognitivo grave.
· Identificar elementos y recomendaciones para proteger la intimida corporal.
· Identificar elementos y recomendaciones para proteger la confidencialidad.
· Identificar las situaciones de mayor vulnerabilidad o complejidad.
Contenidos
1. Intimidad, elemento clave para el buen trato y la atención centrada en la persona.
2. Intimidad: conceptos y dimensiones.
3. Buena praxis para proteger la intimidad en el cuidado cotidiano a las personas con demencia. Elementos clave y recomendaciones.
1. Intimidad corporal.
2. Confidencialidad.
3. Situaciones de especial vulnerabilidad o complejidad.
Ponente
Teresa Martínez Rodríguez
Dra. Ciencias de la Salud. Psicóloga experta en ACP (acpgerontologia.com)
Destinatarios
Profesionales, cuidadores y personas interesadas en la enfermedad de Alzheimer y otras demencias.
Fecha y lugar
· Modalidad presencial: 24 de septiembre de 2018.
· Modalidad online: del 25 de septiembre al 8 de octubre de 2018.
· Instalaciones del CRE de Alzheimer de Salamanca.
Temporalización
Horario: 09:30 a 11:30 horas
Inscripción: 10 de septiembre 2018
Coordinación
Responsable de formación del Imserso en el CRE de Alzheimer de Salamanca: info@crealzheimer.es
El riesgo del uso inadecuado de fármacos para las personas con demencia fue abordado en la Jornada Técnica sobre “Sujeción química en centros residenciales” celebrada en Elizondo
 • La jornada sirvió para conmemorar el 80 Aniversario de la fundación del Centro Hospitalario Benito Menni de Elizondo (Hermanas Hospitalarias)
• La jornada sirvió para conmemorar el 80 Aniversario de la fundación del Centro Hospitalario Benito Menni de Elizondo (Hermanas Hospitalarias)
• La adopción de los criterios CHROME es posible gracias a un programa de trabajo específico desarrollado por la Fundación Maria Wolff, y puede acreditarse mediante un proceso puesto en marcha por CEAFA
• ANADP, la Agencia Navarra para la Autonomía y Desarrollo de las Personas, quiere impulsar un nuevo modelo de atención centrado en la persona, primando el mantenimiento de la dignidad, la autonomía personal y la calidad de vida de las personas con demencia
Hoy se ha celebrado en Elizondo, Navarra, la Jornada Técnica sobre “Sujeción química en centros residenciales”. La jornada ha servido para conmemorar el 80 Aniversario de la fundación del Centro Hospitalario Benito Menni (Hermanas Hospitalarias) de la capital baztanesa y ha sido organizada conjuntamente con AFAN (Asociación de Familiares de Alzheimer de Navarra), CEAFA (Confederación Española de Azheimer), Fundación Maria Wolff y con la colaboración de ANADP (Agencia Navarra para la Autonomía y Desarrollo de las Personas).
La jornada comenzó con la presentación y bienvenida a los asistentes por parte de Cheles Cantabrana, presidenta de CEAFA y de Miryam Zabalza Goñi, directora del Centro Hospitalario Benito Menni, para posteriormente dar paso a la mesa redonda “Entorno residencial y sujeción química”.
En la mesa redonda, el doctor Manuel Martín Carrasco, del Centro Hospitalario Benito Menni, abordó el concepto de sujeción química que se refiere a la utilización de fármacos para limitar la libertad de las personas sin que exista una indicación médica para ello. El doctor Martín Carrasco puso algunos ejemplos de cómo, en ocasiones, existe en los centros una conveniencia organizativa que prima sobre las necesidades de las personas atendidas y “en el campo de las demencias, puede ser preferible para la institución que una persona afectada permanezca sentada largas horas, no grite al pedir atención, no deambule o que pase en la cama por la noche muchas horas, aunque sus necesidades de sueño no sean tan elevadas”.
Manuel Martín Carrasco añadió que, “el 90% de las personas con demencia pueden presentar en algún momento de su evolución uno o varios de los denominados síntomas psicológicos y conductuales de la demencia, y su tratamiento puede requerir el empleo de psicofármacos, las sustancias más empleadas habitualmente para la denominada sujeción química”.
Riesgo del uso inadecuado de fármacos en las personas afectadas por demencia
Según comentaron los participantes en la mesa redonda la utilización inadecuada de psicofármacos se relaciona con una serie de resultados adversos para la persona afectada de demencia, entre los que cabe destacar un aumento de la mortalidad por eventos cardiovasculares, aumento de caídas, deterioro cognitivo, inmovilidad, síndrome confusional y deterioro de la calidad de vida. Actualmente hay un alto grado de evidencia sobre los riesgos que el uso inadecuado de estos fármacos conlleva, en especial en el caso de las benzodiacepinas de vida media larga y, sobre todo, de los antipsicóticos.
La familia, colaborador fundamental en la asistencia
En su intervención, Idoia Lorea de AFAN, resaltó la importancia del papel que juegan las familias de las personas afectadas por la enfermedad de Alzheimer y otras demencias, dado que en la medida que la persona afectada va perdiendo su capacidad de decidir por sí misma, es la familia la que participa en el proceso de toma compartida de decisiones en el que se basa una prescripción de calidad. En este sentido, manifestó que “el papel de la familia no solo no disminuye con la admisión en un centro residencial, sino que se acrecienta, y los nuevos modelos asistenciales le otorgan un papel de colaborador fundamental en la asistencia. Sería muy interesante que existiera un protocolo ante el ingreso en una residencia, tanto para la persona con la enfermedad como para los familiares y profesionales. En definitiva es muy buena noticia que se vayan implantando estos criterios Chrome, pero es necesario que existe una formación de todos los agentes implicados en la atención al enfermo, porque esa formación va a hacer que cambie la actitud y este cambio de paradigma necesita de tiempo para interiorizarlo, y es fundamental la comunicación entre todos los agentes para que sea posible dar este cambio”.
Criterios CHROME para reducir las sujeciones químicas
Por su parte, Javier Olazarán de la Fundación Maria Wolff incidió que “en este contexto, y dado el creciente número de personas afectadas por demencia en nuestro país, resulta tremendamente importante realizar una prescripción adecuada de estas sustancias, y con esta finalidad se desarrollaron los criterios CHROME (Chemical Restraints Avoidance Methodology), elaborados por un panel de expertos coordinado por la Fundación Maria Wolff con el objetivo de reducir las sujeciones químicas en las personas con demencia que viven en residencias y de promover una prescripción de psicofármacos de calidad, dentro de un marco legal y ético”.
La clausura de la jornada correspondió a Mª Carmen Maeztu, subdirectora de Valoración y Servicios de ANADP (Agencia Navarra para la Autonomía y Desarrollo de las Personas) y Aurora Lozano, presidenta de AFAN. Mª Carmen Maeztu comentó que “tenemos que aunar esfuerzos y recursos profesionales y asistenciales para desarrollar la autonomía de las personas que están en proceso de declive. Hay que dejar hacer a la persona lo que pueda hacer por sus propios medios, pero estar siempre ahí para ayudar sin menoscabar la dignidad de la persona. La práctica y uso inadecuado de fármacos conlleva un alto riesgo y está en contradicción con el nuevo modelo de atención centrada en la persona que queremos impulsar y que prima el mantenimiento de la dignidad, autonomía personal y la calidad de vida de las personas con demencia en la fase residencial de atención. Desde la administración estamos dispuestos a poner todos los recursos necesarios, y tenemos que tener un papel fundamental en la conciencia para conseguir este cambio”.
Aurora Lozano despidió a los asistentes “agradeciendo la oportunidad de participar en un tema de tanta trascendencia ya que un momento clave, por difícil, en la vida del familiar cuidador, es tomar la decisión de ingresar al enfermo en una institución. Constatar la preocupación por el respeto a la dignidad y autonomía de la persona afectada, supone un gran alivio”.
La música ayuda a las personas que viven con alzhéimer a expresar sus emociones
 • Diferentes estudios corroboran la capacidad de la música para conectar y tratar a personas que viven con alzhéimer
• Diferentes estudios corroboran la capacidad de la música para conectar y tratar a personas que viven con alzhéimer
• Cuanto mayor es el deterioro cognitivo provocado por la demencia, mayores son los beneficios de la música en los pacientes
• Uno de cada cuatro hogares se ve afectado por un familiar con esta enfermedad
La música es una de las terapias de intervención que mejores resultados ofrece en las personas con demencia. Numerosos estudios científicos han constatado que las emociones están presentes y son rescatables a lo largo de toda la enfermedad de Alzheimer. Esta es una de las enfermedades crónicas con mayor prevalencia en España: al menos uno de cada cuatro hogares se ve afectado por un familiar con esta enfermedad, CEAFA estima en 1,2 millones las personas que viven con demencia, sin contar el 30 o 40% de la población que todavía no ha sido diagnosticada, según la Sociedad Española de Neurología (SEN).
Ante este escenario, los profesionales sanitarios llevan más de una década valorando soluciones complementarias a la terapia farmacológica tradicional en las personas mayores con deterioro cognitivo. Entre estas nuevas opciones, los estudios destacan fundamentalmente el papel de las terapias musicales “por su alta efectividad, su amplio alcance y su gran adaptabilidad a las distintas fases del alzhéimer”, explica David Curto, Director Asistencial de Sanitas Mayores.
Más allá de las investigaciones, lo que se ha comprobado en las residencias de Sanitas Mayores son los múltiples beneficios de este tipo de terapias en los mayores. Por un lado, “los asistentes logran expresar sus emociones por medio de la música (verbal o no verbalmente), se relacionan más y mejor entre ellos y experimentan más interacciones sociales positivas”, apunta el doctor Curto. Además, se aprecian también ciertas mejorías conductuales y psicomotrices, así como beneficios moderados a nivel cognitivo: evasión de los pensamientos rumiativos, promoción del recuerdo de algunas canciones que parecían olvidadas, mantenimiento de la atención, activación de la reminiscencia, etc.
La mayoría de estos beneficios ocurren a corto plazo, pero la mejora del estado de ánimo se mantiene en el tiempo, a veces durante varias horas después de terminar la actividad con música. “Puede no parecer gran cosa, pero resulta maravilloso si tenemos en cuenta que muchos de los asistentes no reconocen a sus familiares, ni suelen recordar lo que acaban de decir o bien han perdido la capacidad de hablar”, comenta David Curto. Precisamente, estas emociones crecen a medida que se incrementa el deterioro cognitivo, es decir, “cuanto más alto es el grado de demencia, más útil es la música para propiciar un estado emocional positivo”.
¿Por qué las personas que viven con alzhéimer pueden reconocer la música?
Recientemente, neurocientíficos del Instituto Max Planck de Neurociencia y Cognición Humana de Leipzig (Alemania) han demostrado que la música se aloja en zonas del cerebro diferentes de las áreas donde se guardan los otros recuerdos relacionados con la memoria episódica, la semántica o la autobiográfica. Es un dato que puede explicar por qué las personas que viven con alzhéimer recuerdan las canciones, pero no otro tipo de información.
“El recuerdo musical se encuentra íntimamente relacionado con las zonas subcorticales del cerebro, en concreto, con el sistema límbico, que es nuestro principal almacén y centro de regulación de las emociones”, comenta el doctor Curto. “Tener abierta la puerta al recuerdo emocional es un recurso valiosísimo para conectar con la persona que vive con alzhéimer y así mejorar su bienestar día a día, momento a momento. La música nos abre el camino para entablar una relación no verbal con la persona, para conectar con sus recuerdos más remotos y desde ahí establecer un trabajo emocional positivo que, mediante la activación de la memoria afectiva, redunde en su calidad de vida”.
¿Qué actividades específicas se pueden desarrollar?
El director asistencial de Sanitas Mayores expone que, aunque hay gran cantidad de actividades para trabajar con los mayores, el criterio para realizar unas u otras depende de la fase en que se encuentre la enfermedad de Alzheimer, las capacidades conservadas, las necesidades específicas de cada persona y sus gustos o preferencias musicales, entre otros factores.
“Cuando el deterioro cognitivo es muy avanzado, nosotros utilizamos una selección de canciones de su infancia y juventud que escuchamos con ellos para intentar conectar con sus recuerdos musicales. Si los residentes no pueden decirnos qué música les gustaba, pedimos ayuda a sus familiares para recopilar aquellas melodías significativas para cada persona. Una vez hemos conseguido la conexión, les animamos a cantar, tararear, mover los brazos, la cabeza o bailar, cada uno según sus capacidades concretas”, explica David Curto.
Además de esta actividad, cuando los residentes tienen un deterioro cognitivo leve o moderado, el doctor propone “retarles a recordar un tramo de la letra, el título de la canción o el nombre del cantante, así como animarles a reactivar momentos importantes de su vida en los que han escuchado esta canción y lo que sintieron en aquella ocasión”.
La innovación en demencia pasa por el uso de las nuevas tecnologías para el cuidado y tratamiento de las personas que viven con alzhéimer
 • Cada tres segundos una persona en el mundo desarrolla demencia. El riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65
• Cada tres segundos una persona en el mundo desarrolla demencia. El riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65
• Según Andrew Ketteringham, de Alzheimer’s Disease International (ADI), federación internacional de asociaciones de Alzheimer en el mundo, son necesarios planes nacionales de demencia para hacer frente al desafío que supone esta enfermedad
• Las nuevas tecnologías permiten la mejora en los cuidados, facilitan la reminiscencia o la rehabilitación física y cognitiva, y permiten la detección y tratamiento del deterioro
• La relación entre las demencias y la ausencia de actividad física, la necesidad de abordar el diagnóstico del alzhéimer desde edades más tempranas o el abordaje de su estudio desde la colaboración entre distintos campos son algunos de los temas destacados en la mesa de tendencias médicas
En España, uno de cada cuatro hogares españoles se ve afectado por el alzhéimer, según datos de la Fundación Sanitas. En total, más de 1,2 millones de personas en España viven con esta enfermedad. En este escenario, Sanitas ha celebrado hoy una jornada que apuesta por continuar innovando en demencia para mejorar la calidad de vida de las personas que viven con alzhéimer y también para explorar nuevos tratamientos y métodos diagnósticos.
Ha inaugurado la jornada Iñaki Ereño, consejero delegado de Sanitas, que ha destacado el compromiso de Sanitas con el cuidado de las personas que viven con demencia desde el abordaje de la persona es lo primero. Es decir, “poner el foco en las necesidades de la persona y no en la enfermedad”. En este sentido, Sanitas apuesta por el cuidado sin sujeciones, hoy el 89% de los centros de la red de la compañía están acreditados como libres de sujeciones, “menos de un 1% de nuestros residentes usan sujeciones frente a la media española, que se sitúa en más del 20%”, ha comentado Iñaki Ereño.
Andrew Ketteringham, tesorero de la Alzheimer’s Disease International (ADI, por sus siglas en inglés) ha puesto en relieve la situación de esta enfermedad a nivel mundial, según datos de la organización, cada tres segundos, una persona en el mundo desarrolla demencia. En términos económicos, en 2018 supone un coste de un billón de dólares en todo el mundo y subirá a dos billones en 2030. “Es muy importante que se desarrollen planes nacionales contra esta enfermedad. La demencia debe ser una prioridad de salud pública. En la actualidad, 32 países tienen vigentes planes gubernamentales y 16, entre los que se encuentra España, los van a instaurar en 2018. El objetivo que perseguimos es que 146 países tengan aplicadas en 2025 políticas nacionales contra esta enfermedad, es decir el 75% de los países miembros”, explica Andrew Ketteringham, tesorero de ADI.
Soluciones digitales para los cuidados
La jornada ha contado con la presencia de Yuri Quintana, PhD de Harvard Medical School, quien ha hablado de su papel en la creación de soluciones tecnológicas de digitales para mejorar la calidad de vida de quienes viven con demencia y sus cuidadores. “En Boston hemos desarrollado una aplicación para mayores con InfoSAGE (Information Sharing Across Generations) que se integra en los altavoces inteligentes y la inteligencia artificial de Amazon Alexa. Esta permite que las familias se involucren en mayor medida en los tratamientos, respetando la independencia de la persona con demencia”, ha afirmado Quintana.
Sobre este punto, Yuri Quintana ha subrayado la necesidad dar cierto espacio a las personas mayores. Los pacientes manifiestan que quieren contar con el cuidado de su familia, pero también mantener el control sobre las decisiones sobre su cuidado.
Juan Monzón, cofundador y consejero delegado de Exovite, empresa dedicada a la investigación en el ámbito de la TeleRHB, eHealth y mHealth, ha puesto de manifiesto “cómo la realidad virtual, entre otras tecnologías, ayuda a trabajar la reminiscencia al traer de vuelta recuerdos positivos gracias a la creación de bancos de recuerdos personalizados. De esta manera, propone algunas soluciones como las visitas virtuales de Google Street View o vídeos 360 para facilitar al paciente el proceso de reminiscencia o búsqueda de sus recuerdos”.
Por su parte, Pablo Gagliardo, director de Desarrollo de Negocio de Rehametrics, un software de rehabilitación para tratar lesiones físicas y cognitivas por daño cerebral, enfermedades neurodegenerativas y envejecimiento, ha explicado cómo la rehabilitación virtual ayuda al paciente. “Trabajamos la motivación a través de técnicas de gamificación, no solo en un entorno clínico sino en cualquier entorno asistencial, por supuesto, también en el propio hogar del paciente. Así conseguimos que se complete la totalidad del plan de tratamiento pautado por el profesional de una forma ágil”, afirma Gagliardo.
Javier Mínguez es co-fundador de Bitbrain Technologies, una empresa aragonesa que nació como spin-off de la Universidad de Zaragoza. Durante la comparecencia ha destacado cómo la neurotecnología puede ser parte importante en detección y tratamiento del deterioro cognitivo. “A través de las nuevas soluciones podemos saber si las sesiones de rehabilitación van a tener resultado o si el paciente ha alcanzado el límite de saturación”.
Nuevas tendencias en innovación médica
La segunda mesa de la jornada ha versado sobre innovación médica. María José Gil, del servicio de Neurología del Hospital Universitario de Torrejón ha explicado cómo “el riesgo de padecer alzhéimer se dobla cada cinco años tras cumplir los 65”. Ha advertido también sobre algunos de los factores de riesgo relacionados con el alzhéimer, como las enfermedades cardiovasculares. La doctora ha incidido en la importancia de “prevenir el deterioro cognitivo incluso en edades muy tempranas. Además es importante hacer estudios en pacientes asintomáticos, en torno a los 45 años, porque la enfermedad aparece mucho antes que los síntomas”.
Carmen Terrón, del servicio de Neurología del Hospital Universitario Sanitas La Zarzuela, ha expuesto la relación entre la ausencia de actividad física y el deterioro cognitivo. “En España, un tercio de la población no realiza actividad física y este es el factor de riesgo más potente de desarrollo de alzhéimer en nuestro entorno”. Según la doctora, “los ancianos, de entre 70 y 80 años, que se han mantenido físicamente activos en los cinco años previos podrían tener un 40% menos de posibilidades de desarrollar alzhéimer”.
Mª Ascensión Zea Sevilla, del Área Neurología de la Fundación CIEN, ha centrado su exposición en los marcadores para el diagnóstico precoz de enfermedades neurodegenerativas. “El alzhéimer está asociado al riesgo cardiovascular y se manifiesta 15 años antes de que aparezcan los primeros síntomas”. A través del Proyecto Vallecas, desde la Fundación CIEN realizan un estudio para definir un método de diagnóstico precoz de la enfermedad a mayores de 70 años.
David A. Pérez Martínez, jefe del servicio de Neurología del Hospital Universitario 12 de Octubre, ha comentado el mejor abordaje del tratamiento de la enfermedad desde el ámbito hospitalario en colaboración con otras instituciones. Ha recordado que “es necesario implementar un sistema bien codificado para interpretar bien los casos de los pacientes y medir los resultados porque potenciará la investigación”. El doctor ha comentado que “la accesibilidad al sistema y a las consultas es fundamental” para obtener los datos necesarios.
Ha cerrado la jornada Domènec Crosas, director general de Sanitas Mayores, que ha puesto el foco en el compromiso de Sanitas y de Bupa, su grupo matriz, en la creación de sociedades inclusivas con las personas que viven con demencia. “Tenemos la obligación de mirar al futuro y de apostar por la innovación, pero también de dar respuesta a las necesidades de las personas que hoy viven con demencia y sus familias”, ha afirmado Crosas. “Estamos en una era en la que las oportunidades de la tecnología en el cuidado y la atención a las personas son mayores que nunca. Seamos valientes, seamos abiertos, y aprovechémoslo”, ha concluido Domènec Crosas.
El SEPAD suprimirá la limitación para ingresar a mayores de 60 en los centros de discapacidad intelectual
 El Servicio Extremeño de Promoción de la Autonomía y Atención a la Dependencia (SEPAD) eliminará la restricción de ingreso en un centro residencial especializado a personas mayores de 60 años con discapacidad intelectual.
El Servicio Extremeño de Promoción de la Autonomía y Atención a la Dependencia (SEPAD) eliminará la restricción de ingreso en un centro residencial especializado a personas mayores de 60 años con discapacidad intelectual.
La Junta toma esta decisión tras el reciente fallo del Tribunal Constitucional en el que se reconoce la inconstitucionalidad de la orden de la Comunidad de Madrid, que en uno de sus artículos establece como límite los 60 años para que las personas con discapacidad intelectual puedan acceder a un recurso residencial especializado.
El Ejecutivo extremeño entiende que va a poder modificar con todas las garantías jurídicas la actual normativa que regula el acceso, ya que el TC declara que la disposición vulnera el derecho fundamental de la persona a no ser discriminada por razón de edad y de discapacidad.
Acuerdo con las entidades
Se trata de una de las medidas acordadas con el movimiento asociativo representativo de personas con discapacidad y que se plasmará en un nuevo decreto que ya se está elaborando.
La medida se enmarca en la incorporación de los criterios de arraigo de la persona con discapacidad a su entorno cercano, procurando una atención basada en la adaptación al ciclo vital de la persona y a sus necesidades individuales.
El envejecimiento de la población con discapacidad y la creación de más recursos para estas personas han hecho que esa normativa limitadora, aplicada en la mayoría de las Comunidades Autónomas, haya quedado obsoleta, según la Junta.
No obstante señala que actualmente el SEPAD no establece criterios de edad para la permanencia de las personas que ya residen en los centros residenciales de personas con discapacidad.
Fuente: eldiario.es
El Síndrome del Ocaso o ‘Sundowning’, inquietud, ansiedad o agitación en la caída del sol en las personas con demencia
 • Tiene su explicación en un trastorno de los ritmos biológicos como consecuencia de las alteraciones cognitivas así como en una disminución de melatonina
• Tiene su explicación en un trastorno de los ritmos biológicos como consecuencia de las alteraciones cognitivas así como en una disminución de melatonina
Si al ponerse el sol, algunos mayores con demencias presentan una mayor agitación, confusión, ansiedad, irritabilidad, incluso pensamientos paranoicos o alucinaciones, no es nada extraño. Se trata del denominado “Síndrome del Ocaso” o “Sundowning” y es, según los expertos, un fenómeno muy común en pacientes con Alzheimer. Sus alteraciones cognitivas trastornan su reloj biológico interior, provocando que no reconozcan la hora de dormir o despertarse. Además, segregan menos melatonina, responsable de la regulación de los ritmos del sueño. Reducir el nivel de ruido, una mayor exposición a luz natural, evitar dormir por el día, la actividad física o la rutina, son algunas de las claves que recomienda Conchita García, doctora de la Dirección Asistencial de Sanitas Mayores para prevenir o superar el Sundowning.
Según un estudio de la publicación médica The American Journal of Psychiatry, este síndrome es más frecuente de lo que creemos y constituye uno de los fenómenos más comunes que ocurren en la medicina geriátrica. Puede definirse como un episodio adverso psicológico conductual, presentado por algunos enfermos con demencia y Alzheimer, que se vuelven particularmente inquietos, agresivos y agitados por la tarde y al anochecer.
Uno de los factores más importantes que lo provocan es la alteración de los ritmos biológicos, o ritmos circadianos, del enfermo. “Los ciclos de sueño, que en una persona sin alteraciones cognitivas se repiten de forma cíclica y natural regidos por nuestro reloj biológico interior, no se dan con la misma regularidad en enfermos con demencia. Ellos carecen de ese ‘aviso’ natural que nos da nuestro cuerpo y que nos dice cuándo debemos dormir y cuándo despertar”, explica el Conchita García.
Asimismo, añade, que uno de los responsables de la regulación de los ritmos de sueño en los humanos es la melatonina. Esta hormona es segregada por la glándula pineal, que se encuentra claramente disminuida en enfermos con demencia.
Cuando se acerca la hora de dormir, las personas que padecen este síndrome presentan agitación y comportamientos como tirar, coger o manosear objetos. Pueden pronunciar monólogos o provocar discusiones animadas y subidas de tono. También es común la confusión y desorientación que conduce a un estado de miedo y ansiedad, irritabilidad, ira, apatía y depresión. Asimismo, son frecuentes las llamadas conductas deambulatorias y un aumento de la actividad nocturna, desencadenando insomnio durante la noche que, posteriormente, condiciona un estado de somnolencia diurna. Otras manifestaciones clínicas pueden ser el pensamiento paranoico y las alucinaciones.
Tratamiento y prevención
La doctora apunta algunas medidas para afrontar el Sundowning:
- Medidas ambientales: por la noche, una correcta iluminación nocturna más tenue así como reducir paulatinamente el nivel de ruido del lugar y poner música relajante. Por la mañana, iluminación creciente, especialmente, a partir de las 6 y las 9, para ayudar al paciente en la reorientación.
- Medidas de planificación: la restricción del sueño durante el día puede mejorar el sueño nocturno. Se puede mantener a la persona ocupada mediante actividades simples, repetitivas, que no supongan mucho esfuerzo. También es recomendable proporcionar técnicas de higiene del sueño y supervisar al paciente en la noche.
- Medidas farmacológicas: el tratamiento farmacológico se ha centrado en corregir las deficiencias en la regulación del ritmo circadiano.
- Medidas médicas: las dificultades para conciliar el sueño o el mantenimiento de la agitación y conducta perturbadora, puede generar dolencias físicas, o problemas médicos del paciente. Incontinencia urinaria y fecal, alteraciones sensoriales, inmovilismo, labilidad emocional, ansiedad, dolor y deshidratación. El tratamiento y seguimiento médico adecuado y una correcta supervisión supondrán un abordaje eficaz del tratamiento.
- Medidas nutricionales: estados de desnutrición pueden precipitar situaciones de agitación. La revisión dietética, restricción de dulces y de consumición de cafeína, una conveniente hidratación y aporte proteico son de vital importancia. Es muy recomendable convertir las comidas en un hábito y crear una rutina.
La obesidad favorece el desarrollo de la demencia en personas mayores
 La obesidad favorece el desarrollo del deterioro de «algunas funciones mentales superiores, sobre todo cuando se envejece», dando pie a la aparición de la demencia, según ha apuntado la presidenta de la Sociedad Española de Endocrinología y Nutrición (SEEN), Irene Bretón.
La obesidad favorece el desarrollo del deterioro de «algunas funciones mentales superiores, sobre todo cuando se envejece», dando pie a la aparición de la demencia, según ha apuntado la presidenta de la Sociedad Española de Endocrinología y Nutrición (SEEN), Irene Bretón.
La obesidad abdominal, entendida como un aumento del perímetro de la cintura, «es la que más se relaciona con las enfermedades degenerativas, cardiovasculares y con el trastorno neurocognitivo», ha explicado la doctora Purificación García Martínez de Icaya, miembro de la Sociedad Española para el estudio de la Obesidad (SEEDO).
En este sentido, «el exceso de grasa que almacena el cuerpo es el contenido adiposo, y la capacidad de este se acaba», aseguró Martínez de Icaya, durante la presentación de la campaña ‘ Cuida tu peso, cuida tu memoria’.
«Cuando ya no puede más dicha grasa va a otros órganos que no están preparados para ello, como por ejemplo el corazón, hígado, riñón, y el sistema nervioso».
Por ello, «ese aumento de lípidos, de grasa ectópica, provoca alteraciones estructurales y funcionales en el sistema nervioso, lo que traduce en problemas de memoria, aprendizaje o ejecución», he aquí la relación entre «más IMC y más trastornos cognitivos en edad media», ha destacado la doctora.
También, «un reciente estudio ha mostrado que una mayor resistencia de insulina se asocia con niveles más altos de beta-amiloide, sustancia implicada directamente con el desarrollo de algunos tipos de demencia», ha explicado Irene Bretón.
Además, otro de los factores que destacan desde las dos sociedades es que las personas con obesidad pueden presentar otras enfermedades cardiovasculares asociadas que son factores que influyen de manera negativa sobre todo el riego sanguíneo cerebral, y por tanto contribuyen al deterioro.
«LA OBESIDAD, EPIDEMIA DEL SIGLO XXI»
«La obesidad en una enfermedad crónica, que se define por un exceso de grasa corporal y que tiene unos ciertos efectos negativos en todo el organismo. Está relacionada con enfermedades tales como hipertensión, diabretes, triglicéridos, cardiovascular incluso con el cáncer. Hoy en día todos relacionados la obesidad como causa de todo ello», ha explicado la doctora Martínez de Icaya.
Asimismo, califica a la enfermedad como «la epidemia del siglo XXI», pues uno de cada cinco españoles tiene obesidad.
Es mas, según la Organización Mundial de la Salud (OMS) entre 1980 y 2014, la prevalencia mundial de obesidad casi se ha duplicado.
En el caso concreto de España, casi un 40% de la población tiene sobrepeso, y obesidad, más de un 20, cifras que van aumento según la edad, ha señalado la experta.
CUIDA TU PESO, CUIDA TU MEMORIA
Por todo ello, ambas sociedades, a través la campaña ‘cuida tu peso, cuida tu memoria’, lanzan varios hábitos de vida saludables que ayudan a prevenir el deterioro; basándose en una dieta saludable y el ejercicio físico regular.
En este sentido, la doctora Nuria Vilarrasa, coordinadora del grupo de trabajo de obesidad de la SEEN, ha recalcado que «hay que cambiar el estilo de vida, llevar una dieta sana y equilibrada y para ello hay que acercarnos a la dieta mediterránea», pues «se ha visto que los pacientes que se adhieren a ella se ha empezado a asociar a menores riesgos de demencia».
Asimismo, la nutricionista ha argumentado que se debe aumentar el consumo de frutas y verduras, «intentando mantener las cinco raciones al día», fomentar las legumbres y hortalizas. Pero es importante «evitar los alimetnos con azúcares generales», donde han coincido las tres expertas en la medida del Ministerio de Sanidad en reducir la cantidad de esta en un 10 por ciento.
A su vez, ha recalcado el ejercicio físico moderado, y con ello un buen manteniendo de la hidratación. Incluso, las horas de sueño pueden influir en el deterioro, por lo que ha recomendado dormir una media de siete horas.
Además, ha subrayado en que no se debe comer delante de la televisión, pues a ingesta de comida es más rápida. Así ha relacionado el avance de las tecnologías con la obesidad, pues se «hace menos esfuerzo».
Otro de los factores que ayudan a la prevención es mantener la mente ocupada a través de juegos como el ajedrez, sudokus, idiomas; aprender idiomas; tocar instrumentos, eincluso realizar algunas actividades manuales como coser.
Fuente: Cuatro
Cuatro de cada diez personas que viven con alzhéimer se enfrentan a diario a barreras arquitectónicas
 • Jornada Arquitectura e Innovación para las personas con demencia
• Jornada Arquitectura e Innovación para las personas con demencia
• Solo dos de cada diez hogares de enfermos de alzhéimer disponen de accesos y zonas comunes adaptados
• Las barreras físicas provocan tristeza y agitación en las personas que viven con esta enfermedad
• El urbanismo puede contribuir a la mejora de su calidad de vida con medidas sencillas como la inclusión de señales direccionales o códigos de colores
• Los tratamientos no farmacológicos, como las salas Snoezelen o la musicoterapia, se sirven también de la adaptación del entorno
El número de personas que vive con alzhéimer en España es de cerca de 1,2 millones. En nuestro país, uno de cada cuatro hogares convive con esta enfermedad, según datos de la Confederación Española de Alzheimer, CEAFA. Sin embargo, ellos y sus cuidadores hacen frente a entornos poco amigables fuera y dentro de sus hogares. La jornada Arquitectura e Innovación para las personas con demencia, organizada por Sanitas Mayores y la Universidad Pompeu Fabra, ha reunido hoy en Barcelona a expertos internacionales con propuestas pioneras para adaptar esos ambientes a las necesidades de vivir con demencia y para aplicar la innovación médica al cuidado de estas personas.
El profesor Graham Stokes, director global de Cuidados de Demencia de Bupa, ha abierto esta jornada de debate y en su intervención ha puesto de relieve el difícil panorama al que hacen frente a diario las personas que viven con demencia y sus cuidadores. “Vivimos en sociedades cada vez más envejecidas, la realidad es que la demencia es hoy uno de los grandes retos globales de salud con 46,8 millones de afectados en el mundo. Todo esto se da en entornos cada vez más urbanizados, en grandes ciudades. Por esto, adaptar estos entornos a las necesidades de estas personas es una medida más para hacer frente a este reto”. Por otro lado, Stokes ha incidido en que “es fundamental ampliar nuestras herramientas de lucha contra el alzhéimer con la aplicación de técnicas innovadoras en el tratamiento de los síntomas de una enfermedad que, hoy por hoy, no tiene cura”.
Creación de entornos amigable con la demencia, adaptación de los espacios domiciliarios y urbanos
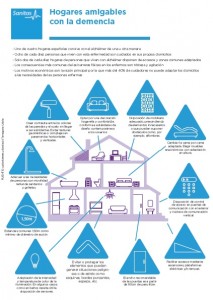 Respecto a la necesidad de adaptación de los entornos, cabe destacar que un tercio de los cuidadores de enfermos de alzhéimer se encuentra alguna barrera física al menos una vez al día. Son datos del Estudio Sanitas Barreras físicas y Alzheimer, que afirma además que un 43% se topa con esta realidad cada vez que sale de casa. Ocho de cada diez cuidadores afirma que no detectan compromiso social para convertir nuestras ciudades en entornos amigables con la demencia.
Respecto a la necesidad de adaptación de los entornos, cabe destacar que un tercio de los cuidadores de enfermos de alzhéimer se encuentra alguna barrera física al menos una vez al día. Son datos del Estudio Sanitas Barreras físicas y Alzheimer, que afirma además que un 43% se topa con esta realidad cada vez que sale de casa. Ocho de cada diez cuidadores afirma que no detectan compromiso social para convertir nuestras ciudades en entornos amigables con la demencia.
Los ponentes han coincidido en señalar el hogar como uno de los primeros puntos de actuación. Más si se tiene en cuenta que ocho de cada diez personas que viven con esta enfermedad son cuidados en domicilios privados pero, solo dos de cada diez hogares disponen de accesos y zonas comunes adaptados.
El arquitecto Mauro Cuesta, encargado de adaptar las infraestructuras de Sanitas Mayores a las necesidades de los residentes, ha explicado las medidas a tomar para hacer del hogar un entorno amigable con la demencia. “Algunas de las medidas que es necesario tomar para adaptar el hogar pasan por considerar los criterios de proporcionales del espacio; eliminar o controlar los elementos de riesgo físico o que puedan generar situaciones de estrés; adaptar las texturas y colores de manera que se cree un contraste adecuado; adaptar espacios exteriores o de transición; facilitar la accesibilidad más allá de los requerimientos legales; elegir muebles ergonómicos con adaptación en altura; disponer de cama adaptada; o adaptar la iluminación en cuanto a intensidad y temperatura de color”, ha comentado Cuesta. “Lo fundamental es que cualquier adaptación pase por comprender las necesidades reales de las personas con demencia y la percepción que tienen estas personas a nivel visual, acústico y espacial”, ha sentenciado el experto de Sanitas.
Estas modificaciones en los hogares, tienen incidencia directa en el estado de las personas con viven con demencia. “La adaptación del entorno mejora los síntomas de la enfermedad”, afirma David Curto, jefe de Dirección Asistencial de Sanitas Mayores. “Por ejemplo, los colores llamativos pueden provocar en un enfermo episodios de estrés, por lo que es recomendable pintar la casa con tonos suaves y evitar muebles de colores llamativos. Sin embargo, aquí nos encontramos con otra barrera y es el coste de realizar estas reformas. Tres de cada diez cuidadores afirma que los espacios comunes no están adaptados por motivos económicos”, ha añadido Curto.
“Los problemas que se derivan del cuidado domiciliario de un enfermo de estas características son innumerables y suelen repercutir de manera importante, en la salud y en la calidad de vida tanto del paciente como de sus cuidadores. Adaptar el hogar tiene un impacto muy positivo en las vidas de nuestros seres queridos pero faltan recursos”, ha afirmado Paloma Ruth Guzmán de la Asociación de Familiares de personas con alzhéimer de Málaga.
Ante este panorama, la innovación y la investigación son motores de cambio. Lesley Palmer, directora de Arquitectura en el Centro de Desarrollo de Servicios para la Demencia de la Universidad de Stirling, ha presentado la aplicación IRIDIS, “la primera App que permite evaluar digitalmente cuán amigable para la demencia es su entorno y saber cómo mejorarlo”. Por su parte, María José Moreno, de la Fundación Aubixa, ha compartido los avances en el proyecto de “un foro permanente para el diseño innovador de un entorno urbanístico inclusivo y comunicativo adaptado al envejecimiento, así como la creación de un banco de conocimientos y recursos destinados a esta materia”. “A veces se trata de aplicar adaptaciones sencillas como señales direccionales al nivel de los ojos o códigos de colores de cara a favorecer la orientación. Pero debemos fijar y aplicar unos estándares”, ha apuntado Elena Marco de la Universidad West of England, en Bristol, Inglaterra.
Innovación e investigación, la importancia de los tratamientos no farmacológicos
Las intervenciones ambientales que buscan promover las capacidades funcionales se encuentran en la actualidad dentro de los tratamientos no farmacológicos más efectivos para las personas con demencia. “Las terapias no farmacológicas nos ayudan a paliar sus efectos y a mejorar la calidad de vida de los pacientes. La reminiscencia, la musicoterapia, la arteterapia, las salas multisensoriales, la relajación o la terapia con animales son algunas de las modalidades”, ha comentado el doctor David Curto, jefe de Dirección Asistencial de Sanitas Mayores.
«La realidad es que, hoy por hoy, no existen tratamientos curativos para estos procesos neurológicos. Las pruebas de neuroimagen (como la Resonancia Magnética estructural) son importantes en el diagnóstico ya que predicen la conversión a deterioro cognitivo leve en la población anciana sana con un año de antelación”, ha explicado Alba Sierra-Marcos, coordinadora de Neurología del Hospital Sanitas CIMA.
Por lo que respecta a las salas multisensoriales o terapia Snoezelen, la doctora Carme Solé, de la Universidad Blanquerna- Ramon Llull, que actualmente investiga con Sanitas Mayores las ventajas de esta terapia, ha apuntado que “están recogiendo resultados esperanzadores a nivel cognitivo, afectivo y de calidad de vida utilizando estímulos visuales (pintura fluorescente, proyectores de luz, linternas), auditivos (panel de sonidos, música), olfativos y gustativos (aromas, degustaciones), táctiles (peluches, texturas), vestibulares (columpios, hamacas) y propioceptivos (sillas, almohadas, piscina de bolas)”
La profesora Emilia Gómez, del Grupo de Tecnología de la Música, Departamento de Tecnologías de la Información y Comunicación, UPF, ha explicado cómo “la música es una herramienta muy efectiva para estimular el trabajo con las emociones, que favorezcan su expresión y promuevan un estado de ánimo más positivo”. Por su parte, Guillaume Lefebvre – director de Operaciones de Siel Bleu, se ha referido a “los beneficios de los programas de actividad física adaptada sobre la calidad de vida así como sobre las facultades cognitivas y físicas. Beneficios que se trasladan también a los cuidadores”.
Sanitas acredita un nuevo centro en Las Palmas como libre de sujeciones
 • El centro logra la total eliminación del uso de sujeciones en el cuidado de mayores con demencia
• El centro logra la total eliminación del uso de sujeciones en el cuidado de mayores con demencia
• El 86% de los centros de Sanitas Mayores ya ha sido acreditado como libre de sujeciones, proceso en el que se han impartido 60.000 horas de formación
La residencia Sanitas Residencial El Palmeral ha eliminado el uso de sujeciones en el cuidado de sus mayores. Así se convierte en unas de las residencias pioneras en Canarias en implantar este nuevo modelo de atención que ha logrado la certificación de centro ‘libre de sujeciones’ otorgada por la Confederación Española de Organizaciones de Mayores, CEOMA.
El acto de entrega, celebrado en el propio centro, ha contado con la asistencia de Carmen García Revilla, presidenta de CEOMA, quien ha hecho entrega de la acreditación como centro ‘libre de sujeciones’, y Pablo Rincón Galán, director de Sanitas Residencial El Palmeral.
La presidenta de CEOMA, Carmen García Revilla, ha expresado “un gran agradecimiento a Sanitas por su apuesta, ya que con esta nueva acreditación son ya 38 sus centros acreditados, lo que nos da hechos constatables de que es posible trabajar sin sujeciones, y demuestra cómo cuando esto se logra todos ganan, también los profesionales. Sobre todo en humanización de la asistencia y calidad de vida”.
Por su parte, Pablo Rincón Galán, director del centro, ha agradecido a CEOMA “ser un aliado extraordinario en este proceso, por su conocimiento, experiencia y cercanía”. Sobre los profesionales y las familias, Rincón destaca que “su implicación ha sido clave en este logro. Hemos adoptado medidas individualizadas para cada persona, con el esfuerzo que supone. Pero es indudable que el elevado beneficio merece la pena”.
El 99% de los residentes de Sanitas Mayores es cuidado sin sujeciones
Hasta hace poco, el uso de sujeciones, tanto físicas como farmacológicas, ha estado normalizado en la atención de determinadas patologías, en especial para evitar el riesgo de caídas. Sin embargo, se ha demostrado que son mayores los perjuicios que los beneficios que se desprenden de su uso. Eliminar las sujeciones no incrementa el riesgo de lesiones por caídas y, sin embargo, mejora la situación médica y psicológica, esta es la principal conclusión que se extrae de la investigación “Reducción de Sujeciones Físicas en Residencias” realizada por la Fundación Maria Wolff y Sanitas Mayores entre 7.657 mayores de sus residencias.
“Se da un ligero incremento no significativo de las caídas tras eliminar las sujeciones, pero las caídas con consecuencias disminuyen. Los beneficios, sin embargo, son múltiples. Se da una menor incidencia de osteoporosis y un mejor mantenimiento de la masa muscular. Además, los residentes manifiestan menos dolores y molestias y están más contentos y tranquilos, lo que supone una mejora en el ambiente general de los centros”, comenta el doctor David Curto, jefe de Gestión Asistencial de Sanitas Mayores.
Sanitas Residencial El Palmeral se suma ahora al proyecto de la compañía que ha logrado certificar el 86% de sus centros como “libre de sujeciones”. A finales de año, este porcentaje será del 89%, con nuevas acreditaciones. En la actualidad, nueve de cada diez residentes de Sanitas Mayores es cuidado sin ninguna sujeción. La media española sitúa el uso de sujeciones en torno al 12%, según la Asociación de Empresas de Servicios para la Dependencia (AESTE), que engloba a los principales operadores del sector residencial.
Más de 60.000 horas de formación, la clave del cuidado sin sujeciones
Pedro Cano Desandes, director de Innovación Médica de Sanitas Mayores, enfatiza el papel de la formación en el proceso de acreditación de los centros. “Nos hemos volcado en el proyecto con la convicción de que eliminar los métodos de sujeción es la única vía de ofrecer la mejor atención posible. Para ello hemos hecho un gran esfuerzo en la formación de nuestros profesionales y en el seguimiento personalizado de cada residente”. Para conseguir los objetivos, se han impartido más de 60.000 horas de formación en este campo a 7.395 profesionales.
Madrid asignará 5.000 pulseras a personas mayores con demencia o Alzheimer
 La Comunidad de Madrid entregará a madrileños mayores de 65 años afectados por demencia senil o Alzheimer 5.000 pulseras de emergencia dotadas con un código de identificación que permitirá localizarles en caso de pérdida o emergencia.
La Comunidad de Madrid entregará a madrileños mayores de 65 años afectados por demencia senil o Alzheimer 5.000 pulseras de emergencia dotadas con un código de identificación que permitirá localizarles en caso de pérdida o emergencia.
«No me olvides si me olvido» es el nombre del programa que ha presentado hoy el consejero de Políticas Sociales y Familia, Carlos Izquierdo, y que el Gobierno regional desarrollará en municipios que tengan entre 5.000 y 40.000 mayores.
Las pulseras llevan consigo un código de respuesta rápida QR (en inglés, Quick Response) con la información necesaria para localizar a su portador y contactar con la familia.
«El programa ofrece una cobertura de apoyo y seguridad a los familiares de las personas que padecen Alzheimer u otras demencias», ha señalado el consejero, quien ha explicado que los beneficiarios del programa serán personas mayores afectadas en una fase inicial por demencia o Alzheimer.
Para seleccionar a las personas beneficiarias de la pulsera, los ayuntamientos requerirán un informe médico en el que se indique el diagnóstico de la demencia o enfermedad de Alzheimer en una fase inicial, que irá acompañado de un informe de los Servicios Sociales donde se especifique su idoneidad como potenciar beneficiario para recibir las pulseras.
El consejero ha dicho que con este programa el Gobierno regional pretende «mejorar las condiciones de vida de las personas que están afectadas de demencia o Alzheimer», y responder a las dificultades con las que cuentan en el desarrollo de su vida diaria.
La Comunidad de Madrid dispone de unas 3.700 plazas de atención específicas destinadas a personas afectadas por la enfermedad de Alzheimer, sumando las plazas de residencias y centros de día de la Comunidad de Madrid, junto con las disponibles a través de convenios de colaboración firmados con el Ayuntamiento de Madrid.
Fuente: EcoDiario.es
Bienvenido a casa! Un documental dedicado a todas las personas mayores y a aquellos que los cuidan cada día
 A partir del relato y de la experiencia de 4 familiares que tienen su progenitor, padre o madre, afectado por algún tipo de enfermedad degenerativa tipo Alzheimer o similar, en fase avanzada, se habla de las historias de vida de su familiar, de la experiencia de las familias en relación a la enfermedad y de las dificultades que supone por ejemplo la elección de centro geriátrico. A partir de aquí se articula un discurso en defensa de un modelo de residencia de ancianos diferente, basada en la Atención Centrada en la Persona (ACP) que supone un cambio de paradigma.
A partir del relato y de la experiencia de 4 familiares que tienen su progenitor, padre o madre, afectado por algún tipo de enfermedad degenerativa tipo Alzheimer o similar, en fase avanzada, se habla de las historias de vida de su familiar, de la experiencia de las familias en relación a la enfermedad y de las dificultades que supone por ejemplo la elección de centro geriátrico. A partir de aquí se articula un discurso en defensa de un modelo de residencia de ancianos diferente, basada en la Atención Centrada en la Persona (ACP) que supone un cambio de paradigma.
Nuestros protagonistas: Francisco, Manoli, Paco y Ramón, se encuentran ingresados en la residencia asistida el Olivaret, que ha sido pionera en la aplicación de este modelo en nuestro país. El modelo ACP, como explica la directora del centro, se basa en las teorías del psicólogo inglés Tom Kitwood, continuadas por su discípulo, Dawn Brooker, que también interviene dando su testimonio en el film.
El objetivo final es el bienestar de la persona y conseguir conservar sus habilidades y capacidades personales, individualidad y autonomía durante el máximo de tiempo posible. Este modelo de trabajo parte de cubrir las 5 necesidades básicas de todas las personas: confort, identidad, inclusión, vinculación y empleo. Se lleva a cabo una evaluación del residente para detectar las necesidades y carencias que tiene en relación a estas 5 áreas mencionadas. Toda la información recogida se materializa en un plan de atención y asistencia individualizado consensuado entre todo el equipo profesional multidisciplinar y los familiares, es el PIAI (Plan Individual de Atención Integral), en este caso Centrado en la Persona.
Dawn Brooker complementa esta idea cuando nos habla de modelo V.I.P.S.: Valoración, cuidado individualizado, desde la perspectiva de la persona y apoyo sociopsicológico.
Tal como se desprende también de las imágenes de la vida diaria de centro, en definitiva se trata de un modelo no rígido, personalizado, que intenta mantener las actividades cotidianas como se hacían en el propio hogar.
Por la experiencia de las familias involucradas, este modelo funciona ya que supera la esfera de los cuidados básicos e implica los sentimientos, la parte emocional tanto de los residentes, de los trabajadores y de las familias y entre todos establecen fuerte vínculos.
El documental Bienvenido a casa! dirigido por M. Eulàlia Muntané, será presentado y proyectado el próximo día 30 de octubre a las 19:30 h en la Sala de Actos del Centro Cívico Fort Pienc (Plaza Fort Pienc 45).
Las familias necesitan información, comprensión y apoyo para afrontar el cuidado de la demencia
 • Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
• Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
• Practicar el pensamiento positivo, adoptar hábitos de vida saludable y evitar el aislamiento social, claves para asumir el cuidado de familiares con demencia
Practicar el pensamiento positivo, adoptar hábitos de vida saludable y evitar el aislamiento social son tres actitudes clave para asumir la responsabilidad de cuidar a un familiar con demencia. Así se puso de manifiesto en el Encuentro con familias que ha tenido lugar en Sanitas Residencial Getafe con el objetivo de compartir experiencias y proporcionar recursos a los cuidadores y familiares de personas con Alzheimer y otras demencias.
La demencia también afecta al entorno del paciente, en el que se comprenden el cuidador y los familiares. La familia participa de la enfermedad en sus diferentes fases de evolución, y para por este proceso que predispone a sufrir diversas alteraciones psicológicas, físicas y sociales, sobre todo, en la persona que asume el rol de “cuidador principal”. “El cuidado continuo del paciente implica una serie de efectos colaterales comunes en los familiares y cuidadores, entre los que destacan el malestar general, las alteraciones del sueño, cefaleas, anemia, alteraciones en huesos y músculos, estrés, ansiedad, tristeza, sentimiento de culpa o aislamiento social”, ha detallado Laura Fernández Sanz, trabajadora social de Sanitas Mayores.
Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen estos efectos, denominados como “síndrome del cuidador”, que se pueden dar en menor o mayor grado, según datos de la Encuesta Sanitas 2015 sobre familiares que cuidan de personas con Alzheimer en España. Para evitar estos problemas las recomendaciones empiezan por “identificar las fortalezas personales, aceptar las limitaciones de cada persona y en especial complementar el cuidado del paciente con el cuidado propio mediante el descanso, una correcta alimentación, mantener las relaciones sociales y desconectar de vez en cuando”, ha explicado la psicóloga Bea Borrellas.
Desde el punto de vista emocional, “es normal que los cuidadores se vean desbordados y experimenten sentimientos de tristeza, soledad o culpabilidad. El estrés emocional es comprensible. Por eso, aunque es aplicable a todas las esferas de la vida, en este ámbito es aún más necesario fomentar y practicar una actitud positiva, una estrategia del optimismo que ayude a afrontar mejor todo el proceso de la enfermedad y a dosificar la energía”, explicó el doctor Iñaki Ferrando, director Médico de Sanitas.
Ciclo de Conferencias
Getafe se suma al ciclo anual de conferencias “Encuentros con Familias” promovido por Sanitas Mayores dentro del programa “Compañeros en los cuidados” con el que buscan proporcionar a las familias y cuidadores comprensión, apoyo y solidaridad para afrontar la responsabilidad del cuidado del Alzheimer u otras demencias.
Los encuentros previstos para 2017 contarán con la presencia del doctor Iñaki Ferrando, director Médico de Sanitas, encargado de dar las claves del pensamiento positivo con su ponencia “Afrontar cada día con psicología positiva”; y del personal médico de Sanitas Mayores, que mostrarán a los asistentes los principales recursos del portal “Cuidar Bien”, la primera web centrada en los cuidadores de personas con demencia, impulsada por la Fundación Sanitas.
Usuarios de teleasistencia de Vélez con demencias podrán contar con un GPS para facilitar su localización
 El Ayuntamiento del municipio malagueño de Vélez-Málaga, a través del servicio de teleasistencia, ofrecerá a los usuarios que cuenten con alguna alteración cognitiva, alzheimer y otras demencias la posibilidad de contar con un dispositivo de localización GPS que permita su localización.
El Ayuntamiento del municipio malagueño de Vélez-Málaga, a través del servicio de teleasistencia, ofrecerá a los usuarios que cuenten con alguna alteración cognitiva, alzheimer y otras demencias la posibilidad de contar con un dispositivo de localización GPS que permita su localización.
El alcalde de Vélez-Málaga, Antonio Moreno Ferrer, y la concejala de Bienestar Social e Igualdad, Zoila Martín, presentaron los aparatos que facilitan la localización de la persona en caso de desorientación y que estará conectado durante 24 horas con la central de emergencias.
El regidor veleño ha resaltado que a través de los últimos avances tecnológicos se mejora la calidad de vida de las personas, «se garantiza la seguridad y tranquilidad tanto de los usuarios de teleasistencia como de sus familiares, que permita una rápida respuesta en una situación de urgencia».
La concejala de Bienestar Social e Igualdad ha destacado la «importante mejora» que supone para los vecinos y que en este caso garantiza la seguridad tanto dentro del domicilio como fuera de él, «permitiendo que haya un control permanente de la personas usuarias».
Este servicio se presta a través del dispositivo portátil que se denomina MIMOV, suministrado por la concesionaria del servicio Clece, que el usuario pueda llevar consigo fuera del domicilio, y que funciona como un teléfono móvil de uso sencillo, con cuatro teclas, y que permite que las alarmas lleguen a la central de emergencias.
El aparato es de tamaño inferior a un teléfono móvil y de peso ligero, que se puede guardar dentro de un bolsillo o colgado al cuello. Permite que se puedan recibir llamadas así como ser localizado a través de GPS, a pesar de que no se haya establecido ninguna llamada. También contempla la posibilidad de establecer áreas seguras o inseguras, alertas de superación de velocidad, inactividad o caídas y avisa en caso de estar con la batería baja. Dicho terminal se adapta en función de las características y necesidad de la persona, pudiéndose limitar su uso únicamente a la geolocalización si el usuario, por su capacidad cognitiva, no puede darle otro manejo.
Para acceder a este servicio complementario se debe ser usuario del servicio de teleasistencia municipal, solicitándolo según el procedimiento en Servicio Sociales Comunitarios del Ayuntamiento de Vélez-Málaga, presentando documentación de la situación económica y familiar, informe médico sobre la demencia o deterioro cognitivo; y que dada la situación física pueda haber un riesgo constatable de desorientación de la persona.
La Unidad de Trabajo Social de referencia emitirá informe donde se valorará la situación económica, familiar y redes de apoyo del usuario así como la pertinencia del dispositivo, que complemente los cuidados que recibe que la persona de su entorno familiar.
Fuente: 20 minutos
Un pensamiento positivo, hábitos de vida saludables y relaciones sociales, claves para ayudar a cuidadores y familiares
 · Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
· Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
· Las familias precisan de información, comprensión y apoyo para afrontar el cuidado de la demencia
Practicar el pensamiento positivo, adoptar hábitos de vida saludable y evitar el aislamiento social son tres actitudes clave para asumir la responsabilidad de cuidar a un familiar con demencia. Así se ha puesto de manifiesto en los Encuentros con familias que han tenido lugar en Sanitas Residencial Henares y Sanitas Residencial La Florida en Madrid con el objetivo de compartir experiencias y proporcionar recursos a los cuidadores y familiares de personas con Alzheimer y otras demencias.
La demencia también afecta al entorno del paciente, en el que se comprenden el cuidador y los familiares. La familia participa de la enfermedad en sus diferentes fases de evolución, y para por este proceso que predispone a sufrir diversas alteraciones psicológicas, físicas y sociales, sobre todo, en la persona que asume el rol de “cuidador principal”. “El cuidado contínuo del paciente implica una serie de efectos colaterales comunes en los familiares y cuidadores, entre los que destacan el malestar general, las alteraciones del sueño, cefaleas, anemia, alteraciones en huesos y músculos, estrés, ansiedad, tristeza, sentimiento de culpa o aislamiento social”, ha detallado Elena Gil Quero, terapeuta ocupacional de Sanitas Residencial Henares.
Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen estos efectos, denominados como “síndrome del cuidador”, que se pueden dar en menor o mayor grado, según datos de la Encuesta Sanitas 2015 sobre familiares que cuidan de personas con Alzheimer en España. Para evitar estos problemas, las recomendaciones empiezan por “identificar las fortalezas personales, aceptar las limitaciones de cada persona y en especial complementar el cuidado del paciente con el cuidado propio mediante el descanso, una correcta alimentación, mantener las relaciones sociales y desconectar de vez en cuando”, ha explicado Sara Maidero Salguero, terapeuta ocupacional de Sanitas Residencial La Florida.
Desde el punto de vista emocional, “es normal que los cuidadores se vean desbordados y experimenten sentimientos de tristeza, soledad o culpabilidad. El estrés emocional es comprensible. Por eso, aunque es aplicable a todas las esferas de la vida, en este ámbito es aún más necesario fomentar y practicar una actitud positiva, una estrategia del optimismo que ayude a afrontar mejor todo el proceso de la enfermedad y a dosificar la energía”, explicó el doctor Iñaki Ferrando, director Médico de Sanitas.
Ciclo de Conferencias
Henares y La Florida se suman al ciclo anual de conferencias “Encuentros con Familias” promovido por Sanitas Mayores dentro del programa “Compañeros en los cuidados” con el que buscan proporcionar a las familias y cuidadores comprensión, apoyo y solidaridad para afrontar la responsabilidad del cuidado del Alzheimer u otras demencias.
Los encuentros previstos para 2017 contarán con la presencia del doctor Iñaki Ferrando, director Médico de Sanitas, encargado de dar las claves del pensamiento positivo con su ponencia “Afrontar cada día con psicología positiva”; y de Elena Gil Quero y Sara Maidero Salguero, terapeutas ocupacionales de Sanitas Mayores, que mostrarán a los asistentes los principales recursos del portal “Cuidar Bien”, la primera web centrada en los cuidadores de personas con demencia, impulsada por la Fundación Sanitas.
La programación de este año incluye 10 encuentros:
· Hospital de Manises (Manises, Valencia) – 25 de enero (celebrado)
· Sanitas Residencial La Seu (Valencia) – 26 de enero (celebrado)
· Sanitas Residencial Mas Camarena (Bétera, Valencia) – 26 de enero (celebrado)
· Sanitas Residencial La Moraleja (Madrid) – 7 de marzo (celebrado)
· Sanitas Residencial Illerda (Lleida) – 4 de abril (celebrado)
· Sanitas Residencial Henares (Alcalá de Henares) – 19 de abril (celebrado)
· Sanitas Residencial Taragona (Tarragona) – 9 de mayo (celebrado)
· Sanitas Residencial La Florida (Madrid) – 23 de mayo (celebrado)
· Sanitas Residencial Provença (Barcelona) – 20 de septiembre
· Sanitas Residencial Getafe (Getafe) – 27 de septiembre
La Organización Mundial de la Salud aprueba el Plan Global contra la demencia
 • La OMS recomienda que todos los países tomen conciencia sobre el grave problema de la demencia y elaboren sus propios planes nacionales.
• La OMS recomienda que todos los países tomen conciencia sobre el grave problema de la demencia y elaboren sus propios planes nacionales.
• La Asociación Internacional de Alzheimer (ADI) aconseja invertir el 1% del PIB en investigación y en buscar soluciones a la enfermedad.
• La Confederación Española de Alzheimer (CEAFA) ha estado presente en la Asamblea como miembro de ADI.
La Asamblea de la OMS (Organización Mundial de la Salud) que se celebra entre los días 20 al 31 de mayo en Ginebra (Suiza) aprobó el lunes 29 de mayo el Plan Global contra la demencia. En dicha asamblea estuvo presente CEAFA (Confederación Española de Alzheimer) como miembro de la Asociación Internacional de Alzheimer (ADI).
Este plan abre una nueva etapa en la comprensión, atención y tratamiento de la demencia. Hay que recordar que cada tres segundos, alguna persona desarrolla un tipo de demencia en el mundo, y sin embargo, la mayor parte de ellos no reciben el diagnóstico oportuno o la ayuda necesaria. Por tanto, habría que trabajar para que las personas afectadas, tanto los que sufren la enfermedad directamente como sus cuidadores familiares, dispongan de la mejor calidad de vida posible.
Después de diez años de reivindicación por parte de la Alzheimer´s Disease International (ADI) de una respuesta global al creciente problema de la demencia, la Organización Mundial de la Salud ha aprobado un plan global para dicha enfermedad. En el mismo, la OMS recomienda a todos los gobiernos que asuman y tomen conciencia sobre el problema de la demencia, y que actúen para reducir sus riesgos, adelantar el diagnóstico, invertir en atención y tratamiento, respaldar a los cuidadores y fomentar la investigación. El plan fue aprobado en la 70ª Asamblea de la OMS.
Actualmente, solo 29 países de los 194 representados en la OMS han desarrollado un plan nacional de demencia. Precisamente por eso, la Organización Mundial de la Salud quiere lanzar un mensaje urgente al resto de países recomendándoles que financien, implementen y pongan en marcha sus propios planes nacionales.
Una oportunidad única
Paola Barbarino, CEO de ADI, dijo que “ahora es el momento de que los países actuen. Tenemos una oportunidad única para cambiar drásticamente la situación existente ante la demencia. Quitarnos los miedos y pasar a la acción con un actitud comprensiva, inclusiva y de apoyo a todas las personas con la enfermedad y a sus cuidadores”.
La demencia afecta a 50 millones de personas en el mundo, un número que se triplicará para el año 2050. Más de la mitad de estas personas, viven en países con ingresos bajos y medianos, de los cuáles solamente un 10% está diagnosticado.
Gleen Rees, presidente de ADI, aseguró que la demencia es la única enfermedad crónica sin cura. “Al menos un 1% del PIB habría que invertirlo en investigación”.
El objetivo de la Asociación Internacional de Alzheimer es que todos los estados miembros implementen campañas de sensibilización pública y que al menos en el 75% de los países se realicen programas de formación para familiares y cuidadores.
Una esperanzada Kate Swaffer, presidenta de la Alianza Internacional de la Demencia y persona diagnosticada de Alzheimer, comentó que “todos los que convivimos con la demencia, necesitamos estos planes para mejorar nuestra calidad de vida el mayor tiempo posible”.
En España, la Confederación Española de Alzheimer, espera confirmar la Política de Estado/Plan Nacional de Alzheimer durante este año 2017
Durante el refrendo de este plan Jesús Rodrigo, Director Ejecutivo de CEAFA, que estuvo presente en la Asamblea de la OMS en representación de la Confederación Española de Alzheimer, comentó que “sin duda alguna la aprobación de este plan supone una herramienta muy importante que el gobierno español puede tener como referencia de futuro, no solo en cuanto a contenidos sino como ejemplo de que es posible trabajar a nivel mundial sobre una realidad y un problema sociosanitario tan importante como es el Alzheimer”.
En España, según datos presentados por CEAFA, el número de personas con la enfermedad de Alzheimer y sus cuidadores familiares asciende a 4,5 millones de personas y supone un gasto anual para cada familia de 31.000 euros.
La Confederación Española de Alzheimer (CEAFA) está trabajando actualmente en el Grupo Estatal de Demencias para elaborar la Política de Estado/Plan Nacional de Alzheimer que, según confirmó la semana pasada la Directora General del Imserso, Carmen Balfagón, se aprobará antes de final de 2017.
Sin duda, como comentaba Cheles Cantabrana, presidenta de CEAFA “el paso adelante dado por la Organización Mundial de la Salud aprobando este plan, supone un impulso definitivo para la implementación y puesta en marcha de la Política de Estado/Plan Nacional de Alzheimer en España que CEAFA viene reclamando desde el año 2010.”
Cinco mitos y falsas creencias sobre la demencia
 · Cada tres segundos, una nueva persona desarrolla demencia en el mundo. Cuarenta y seis millones la padecen y está previsto que la cifra se duplique cada veinte años
· Cada tres segundos, una nueva persona desarrolla demencia en el mundo. Cuarenta y seis millones la padecen y está previsto que la cifra se duplique cada veinte años
· Los mitos estigmatizan a los pacientes y dificultan su tratamiento y las falsas creencias se perpetúan más fácilmente por el hábito, cada vez más extendido, de consultar información médica en la red
Cada tres segundos una nueva persona desarrolla demencia en el mundo, según el Informe Mundial sobre el Alzheimer de 2015, elaborado por la Alzheimer´s Disease International (ADI) y Sanitas, a través de su matriz, Bupa. La demencia afecta a más de 46 millones de personas en todo el mundo y está previsto que esta cifra se duplique cada veinte años como consecuencia del envejecimiento poblacional derivado del aumento de la esperanza de vida y la baja natalidad. Según datos de CEAFA, en España hay 1.200.000 personas con alzhéimer. El 50% de los mayores de 85 años y el 7% de los mayores de 65 años padecen esta enfermedad. Una cifra que no para de crecer y que se espera que crezca exponencialmente en los próximos años.
A pesar de estar muy extendida, todavía existen falsas creencias sobre la demencia. Mitos que, en palabras del doctor David Curto, jefe de Gestión Asistencial de Sanitas Mayores, contribuyen a “estigmatizar a los enfermos y dificultan su tratamiento”.
El doctor Curto desvela cinco mitos que los profesionales asistenciales deben contribuir a desmontar. Una tarea que se topa de frente con el hábito cada vez más extendido de consultar contenidos en internet. En este sentido, uno de cada tres pacientes busca información sobre temas médicos en la red, según el Observatorio Nacional de las Telecomunicaciones y de la Sociedad de la Información (ONTSI), lo que favorece el autodiagnóstico y contribuye a perpetuar falsas creencias como las siguientes:
- Demencia es Alzheimer: la enfermedad del Alzheimer es solo uno de los muchos tipos de demencia, aunque representa entre el 60-80% de todos los casos. La demencia no es una enfermedad específica sino un grupo de síntomas, vinculados al deterioro de las capacidades cognitivas, que puede ser causado por varios trastornos cerebrales diferentes y generar síntomas diversos como detrimento de la actividad intelectual, pérdida de memoria, etc.
- El envejecimiento provoca demencia: aunque el 40% de las personas de más de 85 años padece demencia, esta enfermedad es el resultado de patologías neurodegenerativas, no del envejecimiento. Es normal que, al cumplir años, disminuyan ciertas aptitudes pero también es cierto que no todo el mundo envejece igual.
- La demencia se manifiesta en pérdida de memoria: la pérdida de memoria es uno de los síntomas principales del Alzheimer pero otro tipo de enfermedades relacionadas con la demencia no manifiestan este síntoma. Los lapsus de memoria pueden estar asociados a otras patologías y no necesariamente con la demencia.
- Todos los pacientes con demencia desarrollan los mismos síntomas: hay una tendencia a generalizar los síntomas. Sin embargo, la demencia es multifactorial, suele producirse por varias causas (genéticas o ambientales) y afectar a diferentes partes del cerebro. No todas las demencias afectan igual al habla, las emociones, la memoria o la motricidad.
- Los tratamientos son inservibles: aunque actualmente no se conoce ningún tratamiento que cure las diversas formas de demencia, es recomendable seguir un tratamiento paliativo para tratar o enlentecer la evolución de la sintomatología. Existen diversas terapias, tanto farmacológicas como no farmacológicas, entre estas últimas tenemos por ejemplo con mascotas, que ayudan a mantener las capacidades del paciente el máximo tiempo posible así como preservar su calidad de vida.
Un pensamiento positivo, hábitos de vida saludables y relaciones sociales, claves para ayudar a cuidadores y familiares
 • Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
• Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen el denominado “síndrome del cuidador”
• Las familias precisan de información, comprensión y apoyo para afrontar el cuidado de la demencia
Practicar el pensamiento positivo, adoptar hábitos de vida saludable y evitar el aislamiento social son tres actitudes clave para asumir la responsabilidad de cuidar a un familiar con demencia. Así se puso de manifiesto en el Encuentro con familias que ha tenido lugar en Sanitas Residencial Tarragona con el objetivo de compartir experiencias y proporcionar recursos a los cuidadores y familiares de personas con Alzheimer y otras demencias.
La demencia también afecta al entorno del paciente, en el que se comprenden el cuidador y los familiares. La familia participa de la enfermedad en sus diferentes fases de evolución, y para por este proceso que predispone a sufrir diversas alteraciones psicológicas, físicas y sociales, sobre todo, en la persona que asume el rol de “cuidador principal”. “El cuidado contínuo del paciente implica una serie de efectos colaterales comunes en los familiares y cuidadores, entre los que destacan el malestar general, las alteraciones del sueño, cefaleas, anemia, alteraciones en huesos y músculos, estrés, ansiedad, tristeza, sentimiento de culpa o aislamiento social”, ha detallado Bea Borrellas, psicóloga de Sanitas Residencial Tarragona.
Cerca del 50% de los familiares que desempeñan el papel del cuidador padecen estos efectos, denominados como “síndrome del cuidador”, que se pueden dar en menor o mayor grado, según datos de la Encuesta Sanitas 2015 sobre familiares que cuidan de personas con Alzheimer en España. Para evitar estos problemas las recomendaciones empiezan por “identificar las fortalezas personales, aceptar las limitaciones de cada persona y en especial complementar el cuidado del paciente con el cuidado propio mediante el descanso, una correcta alimentación, mantener las relaciones sociales y desconectar de vez en cuando”, ha explicado la psicóloga Bea Borrellas.
Desde el punto de vista emocional, “es normal que los cuidadores se vean desbordados y experimenten sentimientos de tristeza, soledad o culpabilidad. El estrés emocional es comprensible. Por eso, aunque es aplicable a todas las esferas de la vida, en este ámbito es aún más necesario fomentar y practicar una actitud positiva, una estrategia del optimismo que ayude a afrontar mejor todo el proceso de la enfermedad y a dosificar la energía”, explicó el doctor Iñaki Ferrando, director Médico de Sanitas.
Ciclo de Conferencias
Tarragona se suma al ciclo anual de conferencias “Encuentros con Familias” promovido por Sanitas Mayores dentro del programa “Compañeros en los cuidados” con el que buscan proporcionar a las familias y cuidadores comprensión, apoyo y solidaridad para afrontar la responsabilidad del cuidado del Alzheimer u otras demencias.
Los encuentros previstos para 2017 contarán con la presencia del doctor Iñaki Ferrando, director Médico de Sanitas, encargado de dar las claves del pensamiento positivo con su ponencia “Afrontar cada día con psicología positiva”; y del personal médico de Sanitas Mayores, que mostrarán a los asistentes los principales recursos del portal “Cuidar Bien”, la primera web centrada en los cuidadores de personas con demencia, impulsada por la Fundación Sanitas.
La programación de este año incluye 10 encuentros:
- Hospital de Manises (Manises, Valencia) – 25 de enero (celebrado)
- Sanitas Residencial La Seu (Valencia) – 26 de enero (celebrado)
- Sanitas Residencial Mas Camarena (Bétera, Valencia) – 26 de enero (celebrado)
- Sanitas Residencial La Moraleja (Madrid) – 7 de marzo (celebrado)
- Sanitas Residencial Illerda (Lleida) – 4 de abril (celebrado)
- Sanitas Residencial Henares (Alcalá de Henares) – 19 de abril (celebrado)
- Sanitas Residencial Taragona (Tarragona) – 9 de mayo (celebrado)
- Sanitas Residencial La Florida (Madrid) – 23 de mayo
- Sanitas Residencial Getafe (Getafe) – 14 de junio
- Sanitas Residencial Henares (Alcalá de Henares) – 20 de septiembre