Salud
Alzheimer, perder los recuerdos no implica perder las emociones
 Los pacientes de alzheimer pueden sentir emociones pese a que debido a la enfermedad hayan olvidado el motivo que las causó, según Edmarie Guzmán-Vélez, que dirigió una investigación sobre el tema publicada en la revista Cognitive and Behavioral Neurology. El estudio señala que aunque los pacientes no puedan recordar una reciente visita de un ser querido o que no los cuidaron como era debido, esas acciones pueden tener un impacto en cómo se sienten.
Los pacientes de alzheimer pueden sentir emociones pese a que debido a la enfermedad hayan olvidado el motivo que las causó, según Edmarie Guzmán-Vélez, que dirigió una investigación sobre el tema publicada en la revista Cognitive and Behavioral Neurology. El estudio señala que aunque los pacientes no puedan recordar una reciente visita de un ser querido o que no los cuidaron como era debido, esas acciones pueden tener un impacto en cómo se sienten.
«Es un mensaje muy claro», afirmó en una entrevista la investigadora, que destacó la importancia de que los familiares y los cuidadores aprendan a comunicarse con el paciente de alzheimer para inducirles emociones positivas. «Sí, quizá no recuerda que lo llevaste a comer su comida favorita o que le llevaste a ver su película favorita, pero ese momento de felicidad, ese sentimiento positivo va a continuar estando ahí», aseguró Guzmán-Vélez, autora principal del estudio y estudiante de doctorado en psicología clínica en la Universidad de Iowa. «Y más aun si se le grita o pasa algo que le haga sentir triste, ese sentimiento va a permanecer durante tiempo, lo que significa que es sumamente importante que dediquemos tiempo a tratar de promover emociones positivas y minimizar lo máximo posible las emociones negativas», agregó. El equipo de investigadores de la Universidad de Iowa mostró a 17 personas sanas y 17 con la enfermedad de Alzheimer fragmentos de películas tristes y alegres, que desataron emociones como risas y lágrimas. Unos cinco minutos después de ver las películas, los investigadores entregaron a los participantes una prueba de memoria para ver si podían recordar lo que habían visto. Como era de esperar, apuntan los investigadores, los pacientes con enfermedad de Alzheimer retuvieron significativamente menos información sobre las películas. De hecho, cuatro eran incapaces de recordar cualquier información fáctica sobre las películas, y uno ni siquiera se acordaba de haber visto alguna película. Sin embargo, los pacientes fueron capaces de tener un sentimiento sostenido de alegría o tristeza hasta por un periodo de 30 minutos después de haber visto la película, más allá de la capacidad de su memoria para recordar qué es lo que le causó esa emoción.
Proyecto Regional Latinoamericano “No te Olvides de Mí-Mejorar la Atención de la Salud Mental en los Países Andinos”
 El Grupo Vigencia inicia el segundo año del Proyecto Regional Latinoamericano “No te Olvides de Mí-Mejorar la Atención de la Salud Mental en los Países Andinos”, cuyo objetivo general es mejorar la atención en Salud Mental de las poblaciones mayores de Perú, Colombia y Bolivia; con el Auspicio técnico y Financiero de Help Age Internacional, ADI y el Reino Unido.
El Grupo Vigencia inicia el segundo año del Proyecto Regional Latinoamericano “No te Olvides de Mí-Mejorar la Atención de la Salud Mental en los Países Andinos”, cuyo objetivo general es mejorar la atención en Salud Mental de las poblaciones mayores de Perú, Colombia y Bolivia; con el Auspicio técnico y Financiero de Help Age Internacional, ADI y el Reino Unido.
En el marco del Primer Resultado del Proyecto vamos a implementar el curso “Salud Mental y Formación de Cuidadores en Alzheimer”, el mismo que se realizará en alianza estratégica con la Municipalidad Distrital de Independencia, que a su vez se complementará con la formación de la “Red de Salud Mental y Cuidadores en Alzheimer del distrito de Independencia”, para lo cual trabajaremos con actores claves como la Dirección de Salud Mental del MINSA, la DISA correspondiente y OPS.
En esta consideración, vamos a ejecutar el lanzamiento del Curso Internacional y Conferencia Magistral: “Salud Mental y Formación de Cuidadores en Alzheimer”, el día viernes 26 de Setiembre 2014 a las 4:00 PM., en el Auditorio de la Municipalidad de Independencia, habiéndose programado el inicio del curso para el sábado 11 de Octubre 2014, en el horario de los sábados de 9:00 AM a 1:00 PM.
Las inscripciones para el evento del Lanzamiento y del Curso, son completamente gratuitos y podrán realizarse en el CIAM de la Municipalidad de Independencia o en el Grupo Vigencia; email: grupovigencia@gmail.com, pagina web: www.grupovigencia.org.
La “II Jornada de Rehabilitación Psicosocial” se celebrará el jueves 2 de octubre en el Palau de la Música de Valencia
 AERTE reunirá por segundo año consecutivo a destacados profesionales y agentes que intervienen en el cuidado de las personas con trastorno mental. En esta edición se hará especial hincapié en la importancia del acompañamiento y la atención individualizada y centrada en la persona. “En AERTE tenemos claro que las personas deben jugar un papel activo en su proceso de rehabilitación y deben tener capacidad para tomar sus propias decisiones”, según María José Mira, directora general de AERTE, “por eso hemos centrado la jornada de esta edición en experiencias concretas de rehabilitación y procesos de acompañamiento social”.
AERTE reunirá por segundo año consecutivo a destacados profesionales y agentes que intervienen en el cuidado de las personas con trastorno mental. En esta edición se hará especial hincapié en la importancia del acompañamiento y la atención individualizada y centrada en la persona. “En AERTE tenemos claro que las personas deben jugar un papel activo en su proceso de rehabilitación y deben tener capacidad para tomar sus propias decisiones”, según María José Mira, directora general de AERTE, “por eso hemos centrado la jornada de esta edición en experiencias concretas de rehabilitación y procesos de acompañamiento social”.
Se trata de un concepto cada vez más apreciado entre los profesionales que buscan innovar en sus estilos de intervención, tanto desde el ámbito de centros asistenciales, como de todos aquellos responsables que intervienen en otras áreas.
La atención a las personas con algún problema relacionado con la salud mental es uno de los puntos más complejos del sistema de atención a la dependencia. Por ello, apunta Mira, “en AERTE nos sentimos responsables de promover la apertura de un debate de análisis y reflexión desde distintos puntos de vista: el judicial, administrativo, social o sanitario”.
La “II Jornada de Rehabilitación Psicosocial” se celebrará el jueves 2 de octubre en el Palau de la Música de Valencia. La jornada pone la atención sobre “la tendencia dirigida a centrar el proyecto terapéutico de rehabilitación en la persona, de modo que cobre un mayor protagonismo. Es decir que los diferentes recursos y profesionales se adapten a ella y no a la inversa” según David Taroncher, coordinador de la Comisión Salud Mental y Discapacidad de AERTE.
De carácter gratuito, los asistentes podrán obtener un diploma acreditativo. La jornada es convalidable con créditos de libre elección de diversas Universidades de la Comunidad Valenciana según condiciones de la UIMP.
Marco de referencia
La alta participación en la edición anterior, junto con los ponentes e intervinientes de primer nivel que estarán presentes este año, confirma su posición como marco anual de referencia para reflexionar sobre la asistencia a personas dependientes que padecen este tipo de patología y sentar las bases de la atención en salud mental en la Comunidad Valenciana.
Amplio programa
La jornada se iniciará con la inauguración institucional en la que se prevé la asistencia de Asunción Sánchez Zaplana, consellera de Bienestar Social; Manuel Llombart, conseller de Sanidad y José María Moreno, presidente de AERTE.
Dividida en cuatro mesas de debate, desde las 10:00 h. hasta las 17:30 h, en primer lugar, desde el ámbito jurídico, se abordará un punto clave en la rehabilitación social: el usuario como agente principal y los límites de las tutelas e incapacidades, así como los nuevos horizontes que se plantean en lo que respecta a las decisiones íntimas de las personas.
A continuación, la mesa “Interacciones farmacológicas en psiquiatría” reflexionará sobre los riesgos que supone la aparición de una interacción farmacológica en función del número de fármacos administrados al mismo tiempo a un paciente. Seguidamente, se analizará la importancia que supone la reinserción laboral para las personas afectadas por trastornos relacionados con la salud mental. Se expondrán experiencias exitosas en este ámbito.
En la primera sesión de la tarde, distintos profesionales harán una valoración de la aplicación de terapias alternativas en salud mental. Terapias como la musicoterapia, la terapia asistida con animales, o el mindfullness. Podremos disfrutar de experiencias reales presentadas por personas que las han practicado.
Para finalizar, tendrá lugar la ponencia “Acompañamiento social personalizado como respuesta innovadora a necesidades sociosanitarias”. Presentado por Zubietxe, asociación que lleva varios años trabajando en un proyecto piloto para el Acompañamiento Social Personalizado con personas en exclusión social, proyecto que sin duda representa una solución interesante e innovadora ante las dificultades con las que se encuentran estas personas.
Las intervenciones de clausura correrán a cargo de Pilar Collado, directora general de Personas con Discapacidad; David Taroncher, coordinador de la Comisión de Salud Mental y Discapacidad de AERTE y de Agustín Domingo, director de la UIMP Valencia.
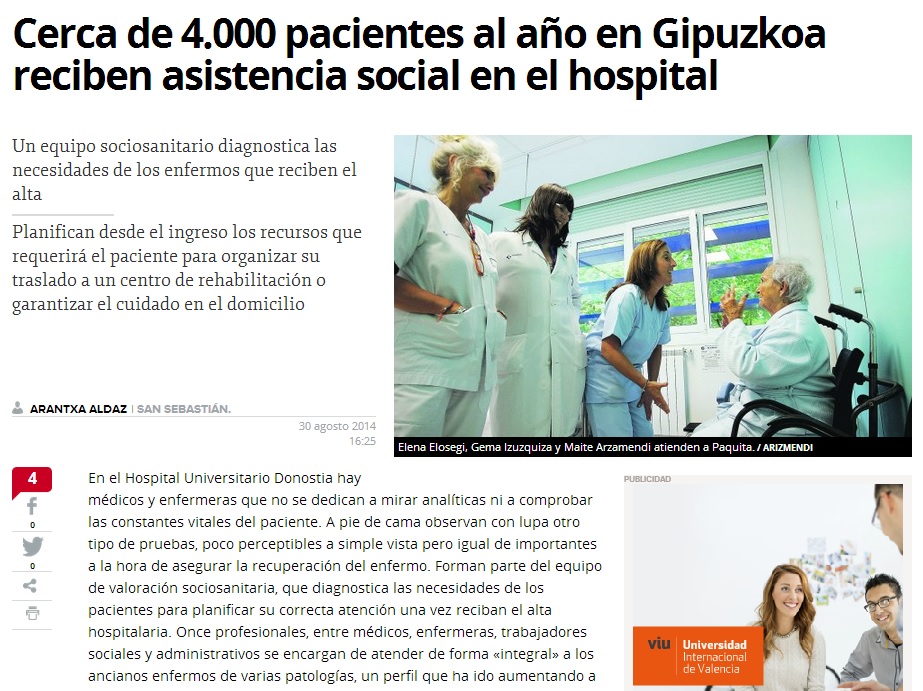
El Hospital Universitario Donostia dispone de un equipo integral de asistencia sociosanitaria
Once profesionales, entre médicos, enfermeras, trabajadores sociales y administrativos se encargan de atender de forma «integral» a los ancianos enfermos de varias patologías, un perfil que ha ido aumentando a medida que también ha crecido el envejecimiento de la población.
El sueño es otro atributo que se deteriora con la edad
«En promedio, una persona de 70 años duerme una hora menos cada que una persona de 20 años», explica el autor principal Clifford B. Saper de la Facultad de Medicina de Harvard. «La disminución del número de horas de sueño y su fragmentación se asocian con una serie de problemas de salud, incluyendo disfunción cognitiva, aumento de la presión arterial, enfermedad vascular y una tendencia a desarrollar diabetes tipo 2. Y ahora parece que la pérdida de estas neuronas puede estar contribuyendo a estos diversos trastornos con la edad «.
La deshidratación amenaza estival para todas las personas mayores
La deshidratación en verano nos amenaza a todos, pero especialmente a las personas mayores. Con la edad la sensación de sed disminuye, por lo tanto, las personas mayores deben beber sin que tengan sed. Cuando aparece la sensación de sed en una persona mayor, el proceso de deshidratación ya ha comenzado.
La reducción de los niveles de melatonina en personas mayores provoca la reducción del sueño
Según la Agencia Navarra para la Autonomía de las Personas (ANAP), la reducción de los niveles de melatonia en las personas mayores está relacionada con la reducción en la cantidad y calidad de su sueño.
La hipertensión arterial afecta a casi el 70% de los mayores de 65 años
La hipertensión arterial aumenta con la edad. La rigidez de las arterias por la edad provoca que entre el 60 y el 70 por ciento de los mayores de 65 años sufran de hipertensión con los riesgos cardiovasculares asociados.
El 16% de las personas mayores de 65 años toman regularmente ansiolíticos
El 16% de las personas mayores de 65 años toman regularmente ansiolíticos. La toma continuada de este tipo de medicamentos origina alteraciones cognitivas o efectos en la memoria, aumento del riesgo de caídas y de fracturas, son más frecuentes a edades más avanzadas, aún con ansiolíticos poco potentes y con dosis relativamente bajas, que es lo que se suele usar en estos pacientes.
En nuestro país hay 47000 personas afectadas de esclerosis multiple
Dentro de las enfermedades neurodegenerativas, las más conocidas pueden ser el Alzheimer y el Parkinson. Pero existe otra enfermedad neuodegenerativa que afecta a 47000 personas en nuestro país que es la esclerosis multiple.
Farmacias de Castilla y León ponen en marcha un servicio para personalizar las dosis de medicamentos
Cualquier persona que tenga algún familiar cercano polimedicado sabe las dificultades que implica la correcta administración de todas las medicinas. Para paliar esta situación, el Consejo de Colegios Profesionales de Farmacéuticos de Castilla y León propuso a sus profesionales asociados la puesta en marcha del SPD, Servicio Personalizado de Dosificación.
Las terapias no farmacológicas, la implicación familiar y una atención centrada en la persona, claves en el tratamiento de la demencia
- Profesionales del sector sociosanitario se dan cita en Salamanca para debatir sobre el cuidado de las personas que padecen alzhéimer y otros tipos de deterioro cognitivo, un problema que el año pasado afectó a más de 800.000 personas en España
- El acto ha contado con la intervención del profesor Graham Stokes, director de Demencia de Bupa y reconocido experto internacional, quien ha expuesto los beneficios de una atención centrada en la persona
 Más de 150 personas han participado hoy en la jornada ‘Perspectivas del Cuidado de Pacientes con alzhéimer’, organizada en Salamanca por Sanitas y la Fundación General Universidad de Salamanca. El evento, que ha reunido a destacados expertos del sector sociosanitario a nivel nacional e internacional, ha estado centrado en las claves para abordar de manera satisfactoria el tratamiento de personas con deterioro cognitivo, tanto desde el punto de vista clínico, como desde una perspectiva más social y familiar.
Más de 150 personas han participado hoy en la jornada ‘Perspectivas del Cuidado de Pacientes con alzhéimer’, organizada en Salamanca por Sanitas y la Fundación General Universidad de Salamanca. El evento, que ha reunido a destacados expertos del sector sociosanitario a nivel nacional e internacional, ha estado centrado en las claves para abordar de manera satisfactoria el tratamiento de personas con deterioro cognitivo, tanto desde el punto de vista clínico, como desde una perspectiva más social y familiar.
En esta sentido, Graham Stokes, director de Demencia de Bupa (grupo multinacional al que pertenece Sanitas), ha destacado la importancia de que los pacientes con alzhéimer reciban una atención centrada en la persona. Stokes ha señalado que “el envejecimiento de la población a nivel mundial es el mayor factor de riesgo para la demencia” y ha insistido en que “no solo se trata de cuidar a personas cuyos cerebros están dañados por una demencia, sino que se trata de cuidar de personas que no saben que necesitan que las cuiden”. Por último, el doctor Stokes ha recalcado que en Bupa y en Sanitas “no trabajamos con patologías, trabajamos con personas”.
Graham Stokes cuenta con una experiencia de más de 25 años en el campo del cuidado de la demencia, tanto desde una perspectiva práctica como desde el enfoque de las políticas públicas. De hecho, aparte de supervisar y coordinar todo el trabajo que realiza Bupa en materia de deterioro cognitivo a nivel global, también ha participado activamente en el diseño de una Estrategia Nacional de Demencia para Inglaterra y en la elaboración de la Declaración Nacional de Demencia de Reino Unido.
En la jornada han intervenido además otros expertos, cuyos testimonios han ayudado a completar la fotografía sobre el estado actual de los tratamientos para la demencia. Esther Serrano Monroy, psicóloga de AFA Salamanca, se ha centrado en explicar el papel que juegan los familiares en el cuidado de personas con alzhéimer. Posteriormente, la musicoterapeuta y trabajadora social del Centro de Referencia Estatal (CRE) Alzhéimer de Salamanca, Esther García Mateos, ha compartido su experiencia en el uso de tratamientos no farmacológicos destacando los efectos beneficiales que estos tienen en el día a día de los pacientes con deterioro cognitivo.
David Curto, jefe de Gestión Asistencial de Sanitas Residencial, también ha realizado una de las ponencias programadas para la jornada, en la que ha expuesto el trabajo que la compañía realiza en materia de demencia. Durante su intervención, Curto ha destacado que “el alzhéimer es un importante motivo de preocupación en la sociedad actual por diversos motivos: afecta emocional y económicamente a las familias y, sobre todo, porque a día de hoy es una enfermedad incurable. Por eso, en Sanitas Residencial hemos puesto un especial énfasis en escuchar a las personas con demencia y a sus familias, y en atender sus necesidades”. Este énfasis, se traduce, según el doctor Curto, en el desarrollo de extensos programa para atender a las familias, a los residentes con alzhéimer, y para concienciar a la sociedad sobre la importancia de desarrollar un Plan Nacional de Demencia.
La presentación de la jornada ha corrido a cargo de Óscar González, director de la Fundación General de la Universidad de Salamanca. Durante su intervención, González ha destacado la implicación de esta entidad desde el proyecto Espacio Transfronterizo sobre Envejecimiento, cuyo objetivo es aportar una visión integradora y hacer un esfuerzo conjunto en la identificación de modelos que permitan una mejor calidad de vida para las personas mayores y sus cuidadores.
Comprometidos con un problema en aumento
Sanitas es una compañía que mantiene un firme compromiso con este problema, cuya incidencia en la sociedad está aumentando año a año a un ritmo considerable. En 2013, el número de casos directos en España superó los 800.000 e, incluyendo a familiares y cuidadores, el total de afectados ascendió hasta los 3,5 millones de personas, según el estudio ‘El iceberg de la demencia’, elaborado por la compañía.
A nivel global los datos no son más alentadores. Más de 35 millones de personas sufren hoy en día los efectos del alzhéimer y otras demencias relacionadas, lo que implica unos costes asistenciales y de apoyo que ya superan los 435.000 millones de euros. Además, los expertos consideran que estas cifras podrían duplicarse para 2030 y alcanzar los 115 millones a partir de 2050. Consciente de esta situación, Sanitas colabora estrechamente con diferentes organismos y entidades del mundo científico, académico y operativo.
En marzo de 2014, la compañía presentó el informe “Cómo implementar un plan nacional de demencia: Ideas y recomendaciones”, elaborado por Sanitas y Bupa, y la Alzheimer’s Disease International (ADI), con el objetivo de ofrecer el apoyo y las herramientas necesarias a los responsables políticos de nuestro país para poder afrontar el desafío de salud pública y social que supone la demencia. Asimismo, Sanitas Residencial cuenta con una red de 41 centros en los que ponen en práctica diferentes programas que no solo tienen el objetivo de mejorar la calidad de vida de las personas con demencia, sino, también, de fomentar en envejecimiento activo como forma de prevención.
La obesidad agrava los procesos de envejecimiento
Los investigadores del Centro Andaluz de Biología del Desarrollo (centro mixto CSIC-Junta de Andalucía y la Universidad Pablo de Olavide) han desarrollado un estudio que muestra la correlación existente entre obesidad y mayor deterioro en las células del organismo.
La rotura de la cadera en personas mayores supone un grave deterioro físico
Una de cada cuatro personas mayores que sufren la rotura de la cadera muere en el plazo de un año, la osteoporosis y caídas se alían en la mayoría de casos de fracturas. Una de las consecuencias más graves es la perdida de movilidad y consecuentemente la pérdida de autonomía.
Más del 50% de personas mayores de 70 años en España sufre algún trastorno diabético o prediabético
 Más de un tercio de las personas mayores de 70 años en España tiene diabetes, pero si se añaden los que padecen intolerancia a los carbohidratos o glucemia alterada en ayunas, ese porcentaje se eleva a más de la mitad.
Más de un tercio de las personas mayores de 70 años en España tiene diabetes, pero si se añaden los que padecen intolerancia a los carbohidratos o glucemia alterada en ayunas, ese porcentaje se eleva a más de la mitad.
Estos son algunos de los datos que se desprenden de la ponencia que el doctor Leocadio Rodríguez-Mañas, jefe del Servicio de Geriatría del Hospital Universitario de Getafe (Madrid) ha desarrollado este sábado en Pamplona durante la celebración del 25 Congreso de la Sociedad Española de Diabetes (SED).
Según su presentación, la prevalencia de la diabetes va en aumento, pero el número de enfermos no se distribuirá de forma homogénea entre los segmentos de población, si no que se concentrará de forma casi exclusiva en los mayores de 55 años, y de manera muy especial, entre los mayores de 65 años, llegando a representar el 50 por ciento de las personas con diabetes.
Según Rodríguez-Mañas «un plazo tan corto como dos años es suficiente para poner de manifiesto el mayor riesgo -más del doble- de desarrollar dificultad para actividades tan habituales como subir escaleras o hacer tareas del hogar, en comparación con mayores de la misma edad sin diabetes».
Este impacto de la diabetes tipo 2 sobre la funcionalidad de la persona mayor, según ha señalado en una nota la Sociedad Española de Diabetes, obliga a que el tratamiento esté enfocado en evitar el deterioro funcional y su progresión, lo que significa hacer hincapié en aquello que genera beneficio a corto plazo, como por ejemplo tratar la hipertensión arterial, en vez de aquello que necesita décadas para generar beneficios, como es el caso del control intensivo de la glucemia o dietas restrictivas.
En todo caso, Rodríguez-Mañas ha destacado que «también hay que poner énfasis en mejorar la relación riesgo-beneficio, evitando situaciones como la hipoglucemia que no solo aumenta el riesgo de muerte, sino también de caídas y fracturas, demencia y hospitalizaciones, sin olvidar la importancia de pautar ejercicio físico de diferente intensidad».
LA IMPORTANCIA DEL ENTRENAMIENTO
Por su parte, el doctor Javier Ibáñez, del Centro de Estudios, Investigación y Medicina del Deporte del Gobierno de Navarra, ha afirmado que «el entrenamiento de fuerza puede ser un medio muy útil para el tratamiento de la obesidad y de la diabetes tipo 2″.
Así lo ha afirmado con motivo de la celebración en Pamplona del 25 Congreso de la Sociedad Española de Diabetes (SED), que este sábado ha acogido la presentación de una ponencia dedicada a los efectos beneficiosos del entrenamiento de fuerza en el tratamiento de la obesidad y de la diabetes tipo 2.
En su presentación, Javier Ibáñez ha afirmado que «el entrenamiento de fuerza puede ser un medio muy útil para el tratamiento de la obesidad y de la diabetes tipo 2», ya que «el entrenamiento de fuerza ayuda a una persona obesa que está siguiendo una dieta para perder peso porque reduce sustancialmente la pérdida de músculo que se produce cuando una persona hace sólo dieta».
Además, el doctor ha argumentado que «evita la reducción del metabolismo de reposo que se produce inevitablemente cuando se sigue sólo una dieta hipocalórica; ayuda a mejorar las cifras de la tensión arterial, del colesterol y de los triglicéridos; mejora la fuerza, la flexibilidad y la resistencia física; mejora el sentimiento de bienestar y autoestima; y es mucho más probable que aquellas personas que han perdido peso y han abandonado la dieta hipocalórica puedan mantener esta pérdida si siguen realizando el entrenamiento de fuerza».
Por otro lado, la Asociación Americana de Diabetes (ADA) defiende que en el momento del diagnóstico de la diabetes tipo 2, en pacientes con una HbA1c (hemoglobina glicosilada) menor de 7,5 por ciento, antes de pautar un tratamiento farmacológico se les puede dar la oportunidad de intentar cambios en su estilo de vida (dieta hipocalórica y ejercicio físico) por un período de 3-6 meses.
En este sentido, Ibáñez ha explicado que «se ha visto que con sólo dos sesiones de fuerza por semana, en sólo cuatro meses, sin una dieta hipocalórica concomitante, los pacientes pueden mejorar significativamente los niveles plasmáticos de glucosa y la sensibilidad a la insulina, y disminuir alrededor de un 10 por ciento la grasa corporal».
Dos de cada diez enfermos de Parkinson espera más de cinco años para recibir el diagnóstico
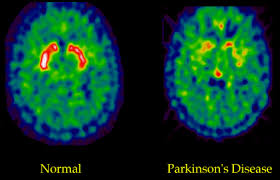 El 52% de las personas afectadas de párkinson en España tarda una media de uno a cinco años desde que aparece el primer síntoma hasta ser diagnosticados. Es más, un 19% espera más de cinco años en recibir el diagnóstico definitivo. Esta es una de las conclusiones que se obtienen tras la realización del estudio Epoca (Encuesta sobre Parkinson Observando Calidad Asistencial), puesto en marcha por la Federación Española de Párkinson (FEP), con la colaboración de AbbVie y un Comité Científico integrado por la doctora Fina Martí, directora de la Unidad de Párkinson y Trastornos del Movimiento del Hospital Clínic de Barcelona; Antonia Campolongo, enfermera del Grupo de Trastornos del Movimiento del Hospital de la Santa Creu i Sant Pau (Barcelona); la doctora María José Catalán, jefe de la Unidad de Trastornos del Movimiento del Servicio de Neurología del Hospital Clínico San Carlos de Madrid; y el doctor Gurutz Linazasoro, presidente de la Fundación Inbiomed y del Centro de Investigación Parkinson de la Policlínica de San Sebastián.
El 52% de las personas afectadas de párkinson en España tarda una media de uno a cinco años desde que aparece el primer síntoma hasta ser diagnosticados. Es más, un 19% espera más de cinco años en recibir el diagnóstico definitivo. Esta es una de las conclusiones que se obtienen tras la realización del estudio Epoca (Encuesta sobre Parkinson Observando Calidad Asistencial), puesto en marcha por la Federación Española de Párkinson (FEP), con la colaboración de AbbVie y un Comité Científico integrado por la doctora Fina Martí, directora de la Unidad de Párkinson y Trastornos del Movimiento del Hospital Clínic de Barcelona; Antonia Campolongo, enfermera del Grupo de Trastornos del Movimiento del Hospital de la Santa Creu i Sant Pau (Barcelona); la doctora María José Catalán, jefe de la Unidad de Trastornos del Movimiento del Servicio de Neurología del Hospital Clínico San Carlos de Madrid; y el doctor Gurutz Linazasoro, presidente de la Fundación Inbiomed y del Centro de Investigación Parkinson de la Policlínica de San Sebastián.
Según los resultados del trabajo, realizado en una muestra de cerca de 1.200 personas con Parkinson, los síntomas de la enfermedad comienzan a desarrollarse antes de los 45 años en el 15% de los pacientes. Dada la incapacidad que generan ya en los primeros cinco años de diagnóstico, un 42% de los pacientes requiere de un cuidador; pasados los diez años de diagnóstico, el porcentaje asciende al 73%.
Estos cuidadores, que en el 81% de los casos suelen ser familiares o amigos de los pacientes, soportan una gran carga física y emocional derivada de la atención que en el 26% de los casos suele ser diaria. En este sentido, en los datos analizados por Epoca se pone de manifiesto que el 65% de los pacientes no recibe ningún tipo de ayuda a la dependencia.
Asimismo, la encuesta revela que, a pesar de que el temblor es un síntoma muy común de la enfermedad, el más molesto e incapacitante para el 61% de los pacientes son las dificultades en la marcha. En segundo lugar se encuentra la bradiscinesia (lentitud en los movimientos), uno de los más molestos para el 59% de los pacientes encuestados.
“La encuesta Epoca es un intento de conocer en qué grado la asistencia sanitaria de la enfermedad de Parkinson en España se acerca o está lejos de un modelo integral y coordinado de asistencia y cuáles son los principales problemas con los que se encuentran nuestros pacientes, valorados por ellos mismos. Los resultados de esta encuesta ponen de manifiesto algo que otros estudios previos ya habían señalado: la preocupación de las personas afectadas por los síntomas motores que no responden bien a los fármacos y aquellos síntomas no motores en los que, a veces, el neurólogo no profundiza por falta de un tratamiento efectivo o por no tiene suficientes conocimientos para tratarlos. Esta preocupación aumenta a medida que la enfermedad progresa. Creo que esto nos obliga a poner el acento en tratar o aliviar estos problemas, aplicando a nuestra práctica el concepto de equipo multidiciplinar”, destaca la doctora Martí.
Parkinson avanzado
En cuanto al progreso de la enfermedad, en el caso de España aproximadamente un 10% de las personas afectadas presentan Parkinson en estado avanzado. Según avanza la gravedad de la enfermedad, se observa que los síntomas que más les afectan son los que interfieren en mayor medida en su actividad diaria, como son las caídas, uno de los síntomas que más afecta y preocupa a los pacientes (52% de los encuestados). Lo mismo ocurre con la expresión verbal y la salivación, que al principio no suponen uno de los más relevantes, pero trascurridos diez años son de los más molestos para el 46% y el 30% de los encuestados, respectivamente.
Respecto al tratamiento, la encuesta ha puesto de manifiesto que casi el 20% de los pacientes de Parkinson avanzado tienen que desplazarse a otro centro distinto del suyo para recibirlo. En el caso de los pacientes que fueron diagnosticados hace más de 6 años, el 31% ha de desplazarse de su centro habitual. Para el control de los síntomas y la mejora de su calidad de vida, los afectados necesitan un tratamiento farmacológico y unas terapias rehabilitadoras específicas que se van adaptando a sus necesidades en función de la progresión de la enfermedad. Según Epoca, entre el 80-90% de los pacientes se benefician de las terapias complementarias a través de las asociaciones de pacientes. Y entre las más demandadas por los afectados de párkinson se encuentra la atención psicológica (71,7%) y fisioterapia (65,3%). En cambio, conforme progresa la enfermedad, las terapias más demandadas son fisioterapia en primer lugar (63,5%) y logopedia en segundo (52,8%).
Con respecto al seguimiento médico, es significativo que, conforme progresa la enfermedad, el paciente tiene una mayor necesidad de acceder telefónicamente a su médico. Si bien durante los primeros años de diagnóstico sólo un 37% de los afectados lo hace, trascurridos diez años, un 60% de los encuestados ha tenido la necesidad de acceder telefónicamente a su médico.
El 81% de las personas mayores con conocimientos tecnológicos quieren vigilar su salud con herramientas digitales
Según una encuesta realizada por Accenture a 9.015 personas mayores de edad pertenecientes a Alemania, Australia, Brasil, Canadá, España, Estados Unidos, Francia, Inglaterra y Singapur, incluyendo a 220 españoles mayores de 65 años.
El 81 por ciento de las personas mayores con conocimientos tecnológicos quieren vigilar su salud con herramientas digitales, según ha mostrado una encuesta realizada por Accenture a 9.015 personas mayores de edad pertenecientes a Alemania, Australia, Brasil, Canadá, España, Estados Unidos, Francia, Inglaterra y Singapur, incluyendo a 220 españoles mayores de 65 años.
Asimismo, el estudio ha desvelado que al 78 por ciento le gustaría tener recordatorios electrónicos sobre sus tratamientos y al 87 por ciento le gustaría pedir las citas médicas por Internet.
El número de personas mayores en España está aumentando y muchos de esos ciudadanos son usuarios activos de Internet. Además, la Comisión Económica de las Naciones Unidas estima que el uso de Internet se ha triplicado desde 2006 entre las personas con edades por encima de los 60 años.
En este sentido, la investigación de Accenture ha indicado que el 57 por ciento de estos ciudadanos controla sus propios indicadores de salud, como el peso o la presión sanguínea, y que más de uno de cada tres (38 por ciento) hace un seguimiento de la información en su historia clínica.
«Del mismo modo que utilizan Internet para operaciones bancarias, compras, ocio y comunicaciones, las personas mayores también quieren controlar de forma virtual determinados aspectos de sus servicios sanitarios. Eso significa que los sistemas de salud deben ofrecer más opciones digitales si quieren ayudar a estos pacientes a vigilar su salud fuera de la consulta del médico», ha comentado el ‘managing’ director de Accenture para el sector sanitario, Baltasar Lobato.
Por otra parte, la gran mayoría de las personas de la tercera edad encuestadas (91 por ciento) asegura que considera importante tener acceso a su información sanitaria, pero apenas una tercera parte puede acceder actualmente a sus historias clínicas. Del mismo modo, al 79 por ciento de los encuestados le gustaría tener la posibilidad de renovar sus recetas por medios electrónicos, pero a día de hoy solo puede hacerlo el 23 por ciento. Y, por último, la mayoría (68%) querría poder comunicarse por correo electrónico con su servicio sanitario, aunque solo el 16 por ciento dispone de esta opción.
«Cada vez son más las personas mayores que utilizan tecnologías digitales, por lo que los sistemas de salud deberían plantearse el papel que puede desempeñar Internet para que el acceso a los servicios sanitarios sea más sencillo para pacientes de todas las edades», ha zanjado Lobato.
Tercera edad y ejercicio físico, un binomio necesario
 Algunas enfermedades comunes que generan morbilidad en las personas de la tercera edad, como hipercolesterolemia, cardiopatía isquémica, EPOC, insuficiencia cardíaca, diabetes o hipertensión pueden mejorar e incluso prevenirse gracias a la práctica de ejercicio físico. Sin embargo, los datos indican que menos del 30% de las personas de más de 65 años realiza actividad física de forma habitual, un hecho que debería modificarse según el doctor José Antonio Serra, jefe del servicio de geriatría del Hospital Gregorio Marañón de Madrid.
Algunas enfermedades comunes que generan morbilidad en las personas de la tercera edad, como hipercolesterolemia, cardiopatía isquémica, EPOC, insuficiencia cardíaca, diabetes o hipertensión pueden mejorar e incluso prevenirse gracias a la práctica de ejercicio físico. Sin embargo, los datos indican que menos del 30% de las personas de más de 65 años realiza actividad física de forma habitual, un hecho que debería modificarse según el doctor José Antonio Serra, jefe del servicio de geriatría del Hospital Gregorio Marañón de Madrid.
Recomendar ejercicio físico
Los médicos de atención primaria, muchas veces por falta de tiempo y otras por la costumbre de recetar medicamentos de forma sistemática, no recomiendan a las personas de la tercera edad la práctica de ejercicio físico como, por ejemplo, caminar cada día durante 30 minutos. Para mantener un estado vital saludable hay que adquirir unos hábitos de las mismas características y que se basen en llevar una vida activa y una dieta saludable. De esta manera, se puede mejorar el estado de salud una vez ya se han superado los 65 años de edad.
Tipos de ejercicios
Las recomendaciones en este aspecto siempre tienen que individualizarse puesto que cada persona tendrá unas características distintas. En general, se recomienda que la persona tenga una vida cada vez más activa y que dicha actividad vaya en progresión. Caminar es muy recomendable, aunque otras personas necesitarán realizar ejercicios más específicos como fortalecer la musculatura de una parte del cuerpo específica. Otros individuos deberán optar por actividades más de tipo vascular, algunos para la tensión mientras que otros para la diabetes. Por tanto, estas recomendaciones deben ser muy individualizadas según los hábitos de vida de la persona, sus gustos, su disponibilidad y sus capacidades.
Otros beneficios del ejercicio
La práctica de ejercicio físico también favorece el desarrollo más tardío de un deterioro cognitivo, a la vez que también incide en mejorar el estado de ánimo. El hecho de poder relacionarse con otras personas, salir de casa y distraerse, disminuye las posibilidades de que se desarrolle un trastorno de ánimo.
Pacientes geriátricos
La intervención que se realiza en geriatría valora la situación médica, física, mental y de la red familiar del paciente. Se considera como personas frágiles a aquellos que tienen mayor edad, que presentan problemas físicos o mentales o que tienen problemas en la estructura familiar por ingresos económicos bajos. La edad media de estos pacientes es de 88 años, aunque también encontramos personas de este perfil con 65 años. Sin embargo, esa no es la tónica habitual.