Alimentarse con seguridad en la enfermedad del Parkinson
 La Asociación Catalana para el Parkinson (ACAP), en colaboración con la empresa multinacional de productos lácticos Lactalis, organizó una conferencia a la Casa Elizalde bajo el título de Alimentarse con seguridad en la enfermedad de Parkinson. La dietista-nutricionista y supervisora USN del Hospital Universitario de la Vall d’Hebrón, Cleofé Pérez-Portabella, fue la encargada de concienciar sobre la importancia de tener una alimentación completa y segura y ofrecer pautas saludables para el centenar de asistentes.
La Asociación Catalana para el Parkinson (ACAP), en colaboración con la empresa multinacional de productos lácticos Lactalis, organizó una conferencia a la Casa Elizalde bajo el título de Alimentarse con seguridad en la enfermedad de Parkinson. La dietista-nutricionista y supervisora USN del Hospital Universitario de la Vall d’Hebrón, Cleofé Pérez-Portabella, fue la encargada de concienciar sobre la importancia de tener una alimentación completa y segura y ofrecer pautas saludables para el centenar de asistentes.
La ponente centró su conferencia en explicar la importancia de disfrutar de una buena nutrición como primer peldaño imprescindible para un correcto tratamiento, puesto que la desnutrición y la deshidratación empeoran cualquier patología: “dentro de los hospitales de nuestro país 1 de cada 4 enfermos está desnutrido, y en casa todavía es peor”. La alimentación tiene que ser: suficiente, higiénica, no debe de interferir en el tratamiento (por eso son muy importante los horarios que dejan margen entre la toma de medicamentos y la ingesta de comida), adecuada a cualquier otro patología y adaptada a las capacidades físicas y psíquicas. Además de estas indicaciones, Cleofé Pérez destacó la importancia de promocionar la vida social del afectado y mantener así su calidad de vida.
Pérdida de peso y musculatura en Parkinson y uno de los principales problemas: la disfagia
La pérdida de peso y musculatura en Parkinson se relaciona con: posible gasto energético relacionado con la discinesia o los temblores, dificultades para alimentarse, temblores, demencia, depresión, náuseas (como consecuencia de la medicación), gastroparesia, estrechamiento (medicación, falta de fibra…) y uno de los principales problemas: la disfagia. “La disfagia se define como la dificultad para tragar los alimentos con seguridad, dando lugar a un riesgo de atragantarse”. La complicación de la disfagia es que parte del alimento pase al pulmón y ocasione una infección que derive en una neumonía.
“Pueden existir más de un 75% de pacientes con disfagia y el gran problema es que pasa desapercibida”, más de la mitad de broncoaspiracions diagnosticadas radiograficament son totalmente asimptomàtiques. La aspiración silent tiene lugar cuando no hay tos después de la misma y es muy frecuente en pacientes con afectación neurológica.
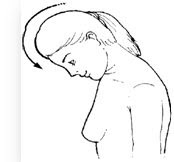
Posición de seguridad a la hora de tragar para evitar la disfagia:
Como se puede detectar la disfagia?
Los signos clínicos para detectarla son la tos, la voz húmeda, los atragantamientos y/o dificultades para tragar, la deglución fraccionada, la regurgitación nasal, la tos y el baveo, y el inadecuado sello labial. A nivel visible se produce una disminución del control de la lengua y/o el reflejo de morder, la existencia de residuo oral detrás la deglución, el rechazo de la comida y/o de la bebida, el aumento del tiempo de las ingestas, el miedo a comer y a hacerlo solo, la pérdida de peso y la febrícula (que se produce se porque ya se ha producido la broncoaspiració).
La nutricionista nos habló de tres formas de valorar la textura adecuada de los alimentos: Test EAT (Eating Assesment Tooll Despistage de la Disfagia), Test MECV-V (test de Volumen de Viscosidad) y la realidad cotidiana (valoración con alimentos o líquidos adaptados a la textura media y homogénea en posición de prevención al mismo nivel). La textura de los líquidos se puede modificar mediante un espesante comercial, generando tres tipos de textura: néctar (puede beberse mediante una cañita), miel (no puede beberse con cañita) y puding (no puede beberse, se tiene que tragar); nunca se pueden poner dos texturas en un mismo plato.
Medidas generales y recomendaciones
Dentro de lo posible se recomienda potenciar la autonomía del paciente con las siguientes recomendaciones:
- Procurar un ambiente tranquilo y sin distracciones (concentración, sin televisión, ni teléfono móvil, etc.)
- Dar órdenes claras y sencillas del modo de manejar el bolo alimentario en la boca
- Utilizar una cucharilla pequeña
- Respetar el tiempo de deglución antes de introducir la siguiente cucharada en la boca
- Estimular la apertura de la boca
- Posición correcta del paciente y el cuidador (situados a la misma altura)
- Mantener una correcta higiene de la boca
- Utilizar saliva artificial, si se precisa
Cuál sería la dieta ideal por el afectado de Parkinson?
El afectado de Parkinson tiene que tener en cuenta que hay factores que afectan a la absorción de la levodopa: la cantidad de comida, el contenido energético que tiene, las dietas ricas en proteínas, la vitamina B6, que aminora sus efectos terapéuticos mientras que la C incrementa su absorción, las grasas, la viscosidad, la baja acidez gástrica y los anticolinérgicos disminuyen el vaciado gástrico, y la administración de los nutrientes directamente al estómago o al duodeno acelera la absorción de la levodopa, “por todos estos factores se recomienda tomar la medicación entre 30 y 60 minutos antes de comer o 1-2 horas después”.
La dieta ideal la podríamos definir como una dieta cardiosaludable, equilibrada, suficiente y mediterránea, que es variada y tiene un poco de todo “variada no sólo por los nutrientes positivos sino hasta el punto de que nos aporte un poco de cada cosa y no mucho de una sola”. La dieta saludable nos asegura la aportación de macro y micronutrientes, grasas insaturadas, antioxidantes, micronutrientes y vitaminas, y tiene buena biodisponibilidad: “Para que el tratamiento nutricional no esté comprometido, las características organoplásticas de los productos son la clave y se que, cuando te nutres bien, la vida sabe mejor”.